Abstract
Objectives: A novel tricuspid regurgitation (TR) grading system, using vena contracta (VC) width and effective regurgitant orifice area (EROA), was proposed and validated based on its prognostic usefulness. Background: The clinical need of a new grading system for TR has recently been emphasized to depict the whole spectrum of TR severity, particularly beyond severe TR (massive or torrential).
Methods: TR severity was characterized in 1,129 patients with moderate or severe secondary TR (STR). Recently proposed cutoff values of VC width were more effective in differentiating the prognosis of patients with moderate STR, whereas EROA cutoff values performed better in characterizing the risk of patients with more severe STR. Therefore, these 2 parameters were combined into a novel grading system to define moderate (VC <7 mm), severe (VC ≥7 mm and EROA <80 mm2), and torrential (VC ≥7 mm and EROA ≥80 mm2) STR.
Results: A total of 143 patients (13%) showed moderate STR, whereas 536 patients (47%) had severe STR, and 450 (40%) had torrential STR. Patients with torrential STR had larger right ventricular (RV) dimensions, lower RV systolic function, and were more likely to receive diuretics. The cumulative 10-year survival rate was 53% for moderate, 45% for severe, and 35% for torrential STR (p=0.007). After adjusting for potential confounders, torrential STR retained an association with worse prognosis compared with other STR grades (hazard ratio: 1.245; 95% confidence interval: 1.023 to 1.516; p=0.029).
Conclusions: A novel STR grading system was able to capture the whole range of STR severity and identified patients with torrential STR who were characterized by a worse prognosis.
Intervista a Federico Fortuni
A.O.U. Citta della Salute e della Scienza di Torino
Dottor Fortuni, qual è il take home message della vostra ricerca?
Per anni l’insufficienza della valvola tricuspide (IT) è stata considerata una valvulopatia cardiaca benigna, ben tollerata dai pazienti e perciò senza impatto presunto sulla prognosi. Dai primi anni 2000, diversi studi hanno invece evidenziato un’associazione indipendente tra IT significativa, ospedalizzazioni per scompenso cardiaco, mortalità cardiovascolare e mortalità per tutte le cause. Da queste evidenze è nato l’interesse per la caratterizzazione non-invasiva dell’IT e, soprattutto, per la sua quantificazione per capire quando correggerla e quale opzione correttiva scegliere tra le varie disponibili. I parametri e i cut-off specificati dalle Linee Guida per la quantificazione dell’IT sono per lo più derivati dalla quantificazione dell’insufficienza mitralica (IM). Dalle analisi descrittive degli studi sulla correzione percutanea dell’IT è stato visto che, la maggioranza dei pazienti la cui IT veniva categorizzata come sever, presentavano valori dei singoli parametri di severità (come vena contracta [VC] ed effective regurgitant orifice area [EROA]) molto al di sopra del limite inferiore per definire l’IT come severa rappresentando così una categoria altamente eterogenea. Inoltre, una percentuale importante dei pazienti che andava incontro a correzione percutanea dell’IT presentava un miglioramento dei sintomi e un remodeling inverso del ventricolo destro seppure l’IT rimanesse severa secondo il sistema di quantificazione tradizionale. In questo scenario, si inserisce il nostro studio in cui viene proposto un sistema di quantificazione dell’IT sistematico basato su due parametri ecocardiografici di comune utilizzo quali VC ed EROA. Questi parametri sono stati integrati nel nostro algoritmo di quantificazione dell’IT (Figura 1) in base alla loro capacità di discriminare la prognosi in una coorte retrospettiva di più di 1.000 pazienti con IT secondaria significativa con un follow-up mediano di oltre 4 anni. Questo algoritmo, diversamente da quello utilizzato per l’IM, prevede un grado di severità in più, superiore al severo, definito come torrenziale. Il sistema di classificazione dell’IT proposto nel nostro studio ha diversi potenziali vantaggi rispetto al sistema corrente:
- riesce a definire completamente lo spettro di severità dell’IT;
- prevede l’utilizzo di parametri quantitativi in maniera sistematica e questo previene la sottostima classica delle valutazioni qualitative e permette un follow-up oggettivo dell’IT;
- infine, permette un monitoraggio oggettivo del grado di insufficienza dopo modifiche terapeutiche o terapie correttive invasive che potrebbe essere associato anche ad un miglioramento della prognosi.
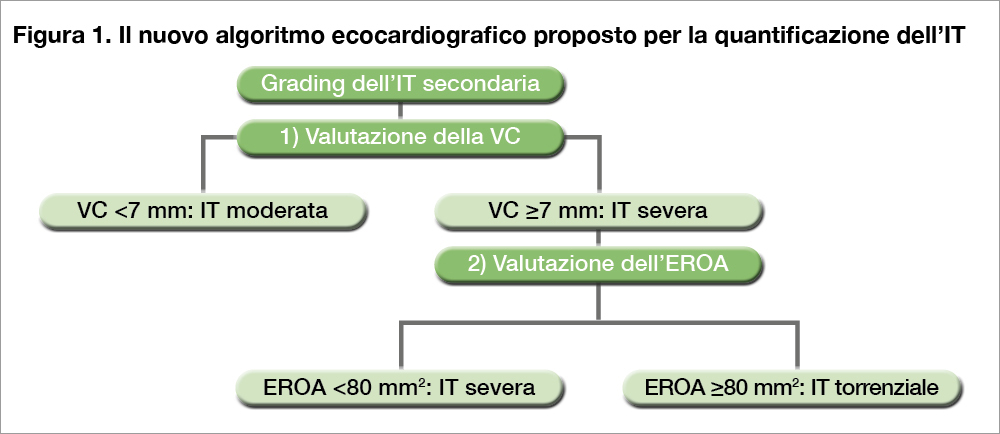
La nuova classificazione proposta, che attribuisce un significato differente al valore di “vena contracta” e di “EROA”, ha una base fisiopatologica nella anatomia della valvola tricuspidalica e nel suo modificarsi quando la valvola diventa insufficiente. Può spiegarci questo aspetto importante della sua ricerca?
L’algoritmo di classificazione dell’IT proposto si basa sulla capacità della VC e dell’EROA di discriminare la prognosi nella nostra coorte. In breve, mentre la VC è molto efficace nel discriminare i pazienti con IT moderata (VC <7 mm – Figura 1) che hanno una miglior prognosi; l’EROA riesce a identificare meglio i pazienti con IT torrenziale (VC ≥7 mm ed EROA ≥80 mm2 – Figura 1) che hanno una prognosi peggiore. Questa capacità discriminativa potrebbe avere anche delle spiegazioni tecniche e fisiopatologiche. Infatti, la VC valutata da una proiezione apicale, focalizzata sul ventricolo destro, dipende dall’estensione bidimensionale del rigurgito che può essere valutata da quella proiezione; mentre, EROA calcolato col metodo PISA tiene conto anche della velocità massima del flusso attraverso la valvola tricuspide durante il rigurgito, che diminuisce all’aumentare della severità ed è una informazione che dipende soltanto dal corretto allineamento al flusso del jet di rigurgito e non tanto dalla limitata prospettiva di osservazione (Figura 2). Chiaramente, questa è soltanto una ipotesi che dovrà essere adeguatamente documentata e confermata, magari con studi di confronto tra parametri ecocardiografici bi- e tri-dimensionali. Comunque l’integrazione delle due misure fornisce una definizione più completa del grado di severità dell’IT e permette di differenziare pazienti che altrimenti potrebbero sembrare simili (Figura 3).
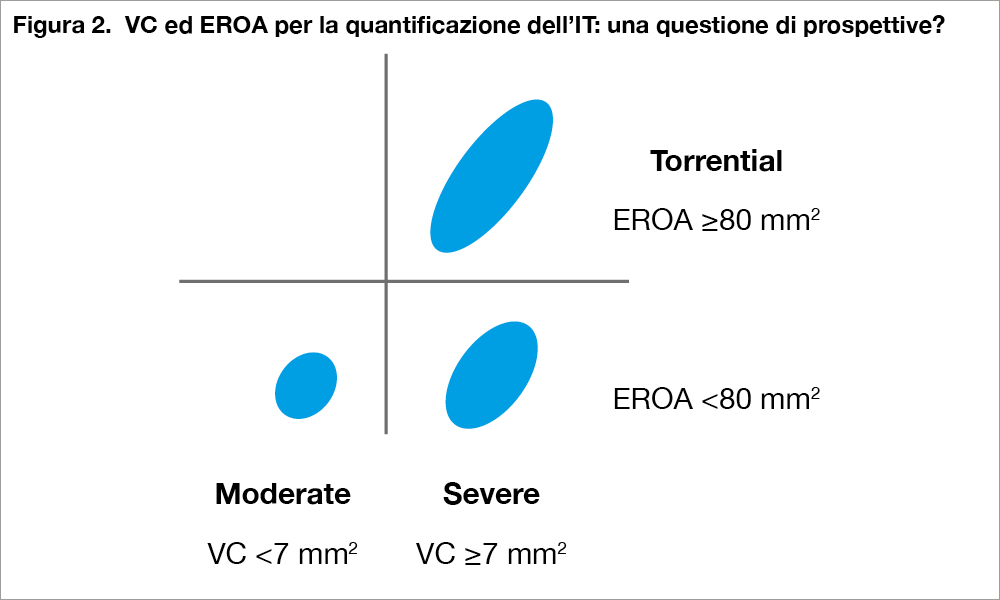
In blu viene rappresentata l’ipotetico orifizio di rigurgito della valvola tricuspide. La VC valutata, da una proiezione apicale focalizzata sul ventricolo destro, ha una prospettiva limitata che permette di differenziare correttamente IT moderata da severa ma per la caratterizzazione dell’IT torrenziale serve un’altra misura, l’EROA, che tiene conto anche della velocità massima del rigurgito tricuspidalico.
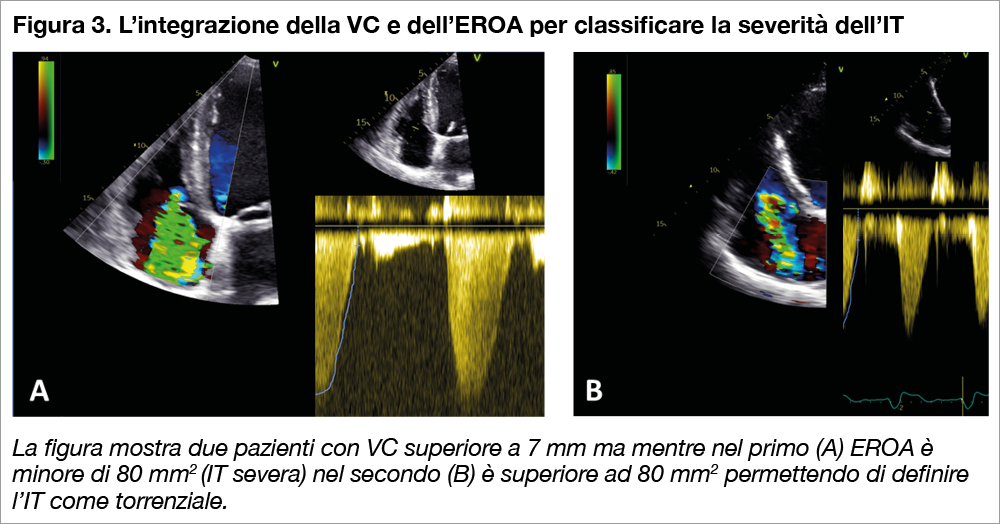
La figura mostra due pazienti con VC superiore a 7 mm ma mentre nel primo (A) EROA è minore di 80 mm2 (IT severa) nel secondo (B) è superiore ad 80 mm2 permettendo di definire l’IT come torrenziale.
Nel 40% dei pazienti con insufficienza tricuspidalica secondaria (I.T.S.) classificata come “torrenziale” (il gruppo che ha una prognosi peggiore) erano presenti elettrodi da pace-maker, una percentuale significativamente superiore rispetto ai pazienti con gradi di minor severità della I.T.S. Segno di cardiopatia più avanzata o effetto diretto degli elettrodi sulla entità del rigurgito?
Ci sono diverse spiegazioni possibili a questo quesito. Il pacing infatti può peggiorare l’IT tramite numerosi meccanismi:
- l’ingombro dell’elettrocatetere può ostacolare parzialmente il movimento dei lembi valvolari.
- il pacing può indurre dissincronia e determinare un movimento asincrono dei lembi valvolari e quindi un peggioramento dell’IT.
- il pacing può determinare un rimodellamento sfavorevole del ventricolo destro determinando dilatazione ventricolare e tethering dei lembi, oppure dilatazione dell’anello valvolare e quindi peggioramento dell’IT.
D’altro canto, la presenza di un device intracardiaco (pace-maker o ICD) può essere indice di una cardiopatia più avanzata e quindi l’IT potrebbe essere soltanto un epifenomeno della cardiopatia. La natura retrospettiva del nostro studio non permette di dare una risposta definitiva a questo quesito però, verosimilmente, entrambe le ipotesi sono plausibili.
Analogamente, la fibrillazione atriale era presente con più frequenza in questo gruppo. Qual è il ruolo, anche patogenetico, della fibrillazione atriale nella I.T.S?
La correlazione tra fibrillazione atriale e IT secondaria è documentata in letteratura. Infatti, la fibrillazione atriale può determinare una dilatazione dell’anello valvolare che va a generare un’alterata coaptazione dei lembi valvolari e quindi la comparsa e il peggioramento di IT.
Quanto questa nuova classificazione può aiutare nella indicazione e nella valutazione dei risultati degli interventi di correzione percutanea (o chirurgica) della I.T.S.?
Questo algoritmo, e il nuovo grading che ne consegue, permette di caratterizzare meglio la severità del rigurgito tricuspidalico. L’utilizzo di un approccio quantitativo sistematico potrebbe permettere un miglior follow-up dei nostri pazienti per capire se la terapia, che è stata impostata, sta avendo un effetto sulla riduzione del rigurgito tricuspidalico e poter decidere meglio se apportare ulteriori aggiustamenti, oppure procedere a una strategia di correzione chirurgica o percutanea dell’IT che dovrà sicuramente tener conto del meccanismo del rigurgito. Dopo l’intervento correttivo, il grading con l’utilizzo di questo approccio quantitativo permette di registrare meglio la presenza di un miglioramento che può essere associato anche ad un beneficio prognostico e monitorarlo poi nel tempo.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

