Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Nell’embolia polmonare a rischio intermedio-alto con impegno emodinamico del ventricolo destro, le Linee Guida raccomandano una terapia anticoagulante, essendo alto il rischio emorragico associato alla fibrinolisi sistemica[1]Konstantinides SV, Meyer G, Becattini C, et al. ESC Scientific Document Group. 2019 ESC guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the … Continua a leggere. Tuttavia, oscillando la mortalità tra il 3% e il 15%(2) e il deterioramento clinico tra il 5% e il 18%, appare talora necessario far ricorso a terapie alternative, come la trombectomia meccanica o la fibrinolisi attraverso catetere in arteria polmonare. L’efficacia e la sicurezza di queste due tecniche invasive non è mai stata valutata in un trial specifico.
Lo studio in esame
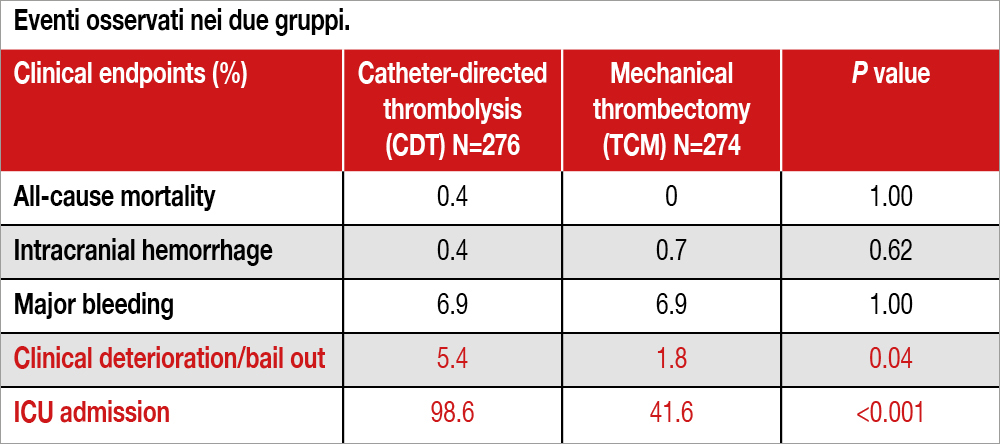
Nello studio internazionale (condotto in 57 centri prevalentemente statunitensi) sono stati arruolati 550 pazienti con embolia polmonare di grado intermedio (presenza di dilatazione o disfunzione ventricolare destra in presenza di difetto di riempimento prossimale in arteria polmonare principale o almeno 1 ramo lobare) con durata dei sintomi <15 giorni, intervento pianificato ≤72 ore dalla diagnosi. Sono stati randomizzati a trombectomia (TCM) 274 pazienti, utilizzando FlowTriever System (Inari Medical) mentre 276 sono stati randomizzati a trombolisi attraverso catetere (CDT). L’età media era 63.7 nel Gruppo TCM, 61.2 nel gruppo CDT e il 94.7% aveva troponina elevata (configurando così un quadro di rischio intermedio-alto secondo la definizione delle Linee Guida ESC[2]Konstantinides SV, Meyer G, Becattini C, et al. ESC Scientific Document Group. 2019 ESC guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the … Continua a leggere. L’endpoint primario dello studio (composito alla dimissione o a 7 giorni di mortalità per ogni causa, emorragia intracranica, bleeding maggiore, deterioramento clinico con necessità di escalation di trattamento/bail-out, ricovero in terapia intensiva e durata della degenza) è stato determinato in maniera gerarchica con il metodo statistico della win ratio, basato sul confronto tra coppie di pazienti dei due gruppi e valutato per ogni singolo componente dell’endpoint primario. Esso è stato osservato meno frequentemente con TCM che con CDT (win ratio, 5.01 [95% CI, 3.68–6.97]; P<0.001), soprattutto per la minore frequenza di episodi di deterioramento clinico e/o necessità di bailout e minori ricoveri in Terapia Intensiva. In particolare, il deterioramento clinico ha incluso 2 casi di arresto cardiaco, 1 di blocco AV di alto grado e 3 di insufficienza respiratoria nel gruppo CDT versus nessun caso nel gruppo TCM. Nel gruppo CDT 6 pazienti hanno avuto un bailout con trombectomia (1 decesso), mentre nel gruppo TCM un solo paziente ha avuto bail-out con trombolisi sistemica e attraverso catetere ed è deceduto. Non vi è stata invece alcuna differenza di mortalità, emorragia intracranica o bleeding maggiore tra le due strategie (vedi Tabella). A 24 ore, i pazienti TCM avevano un minore score di dispnea (13.5% versus 26.4%; P<0.001), classe NYHA III/IV (16.3% versus 27.4%; e disfunzione ventricolare destra (42.1% versus 57.9%; P=0.004). Infine, essi presentavano una minore durata dell’ospedalizzazione (4.5±2.8 versus 5.3±3.9, P=0.002) e minori riospeda-lizzazioni (3.2% versus 7.9%; P=0.03), ma una mortalità simile a 30 giorni (0.4% versus 0.8%; P=0.62).
Take home message
Nei pazienti con embolia polmonare di grado intermedio, la trombectomia meccanica ha ridotto l’endpoint primario composito rispetto alla trombolisi attraverso catetere, soprattutto per minori episodi di deterioramento clinico, necessità di bail-out e minori ricoveri in Terapia Intensiva.
Interpretazione dei dati
Nei pazienti con embolia polmonare a rischio intermedio-alto (come quelli randomizzati nello studio PEERLESS, così diagnosticati sulla base di assenza di instabilità emodinamica pur in presenza di disfunzione ventricolare destra e innalzamento dei valori di troponina) le Linee Guida ESC raccomandano di instaurare una terapia anticoagulante, monitorando per i primi giorni le condizioni emodinamiche del paziente[3]Ismayl M, Machanahalli Balakrishna A, et al. Meta-analysis comparing catheter directed thrombolysis versus systemic anticoagulation alone for submassive pulmonary embolism. Am J Cardiol. … Continua a leggere. Non viene raccomandata la trombolisi nè sistemica né attraverso l’inserimento di un catetere (catheter-directed thrombolysis), interventi che possono essere invece utilizzati come trattamenti “rescue” qualora comparissero segni di instabilità emodinamica o di shock. Invece lo studio PEERLESS confronta, per questa popolazione a rischio intermedio-alto, due strategie interventistiche che appaiono costituire un “overtreatment” rispetto alle Linee Guida e alle condizioni cliniche dei pazienti arruolati. Sarebbe parso forse più logico un primo step di confronto tra la terapia anticoagulante e uno dei due trattamenti invasivi. Gli Autori riconoscono questa limitazione, osservando come alcuni studi in corso stiano proprio indagando quale strategia (conservativa o interventistica) utilizzare in questi pazienti; tra di essi il PEERLESS II trial, l’HI-PEITHO trial e il PE-TRACT trial. Visto in questa luce il PEERLESS trial appare quindi propedeutico a questi successivi trial, in quanto permette di individuare il miglior strumento interventistico eventualmente a disposizione per il confronto con la terapia anticoagulante.
Bibliografia[+]
| ↑1 | Konstantinides SV, Meyer G, Becattini C, et al. ESC Scientific Document Group. 2019 ESC guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS).Eur Heart J. 2020;41:543–603. doi:10.1093/eurheartj/ehz405. |
|---|---|
| ↑2 | Konstantinides SV, Meyer G, Becattini C, et al. ESC Scientific Document Group. 2019 ESC guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European Respiratory Society (ERS). Eur Heart J. 2020;41:543–603. doi:10.1093/eurheartj/ehz405 |
| ↑3 | Ismayl M, Machanahalli Balakrishna A, et al. Meta-analysis comparing catheter directed thrombolysis versus systemic anticoagulation alone for submassive pulmonary embolism. Am J Cardiol. 2022;178:154–162. doi:10.1016/j.amjcard. 2022.06.004. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

