Inquadramento
Le recentissime Linee Guida della Società Europea di Cardiologia ribadiscono che, per gli anziani con sindrome coronarica acuta senza sopraslivellamento persistente del tratto ST (NSTE-ACS), si debbano usare le stesse strategie diagnostiche e interventistiche applicate ai pazienti più giovani[1]The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC) 2020 ESC Guidelines for the … Continua a leggere. L’evidenza viene da due piccoli studi randomizzati effettuati nella popolazione anziana – di cui uno italiano[2]Savonitto S, Cavallini C, Petronio AS, et al. Early aggressive versus initially conservative treatment in elderly patients with non-ST-segment elevation acute coronary syndrome: a randomized … Continua a leggere e da analisi post-hoc di studi più numerosi. Considerandone globalmente i risultati, si evince un effetto favorevole della strategia invasiva su quella conservativa per endpoint compositi (informando in tal modo le Linee Guida), ma non sulla mortalità a lungo termine. È noto come la popolazione anziana sia numericamente poco rappresentata nei grandi trial, e come essa si caratterizzi per la presenza frequente di numerose comorbilità e di condizioni di fragilità che non rendono agevole la randomizzazione per studi che esigono costanza nel trattamento e frequenti visite di controllo. L’alternativa è ottenere informazioni da campioni estesi raccolti in registri rigorosamente condotti e analizzati con tecniche statistiche che correggano per le inevitabili diseguaglianze e “bias” che, nella pratica clinica, si verificano riguardo a determinati approcci terapeutici (come appunto applicare una strategia interventistica piuttosto che conservativa).
Lo studio in esame
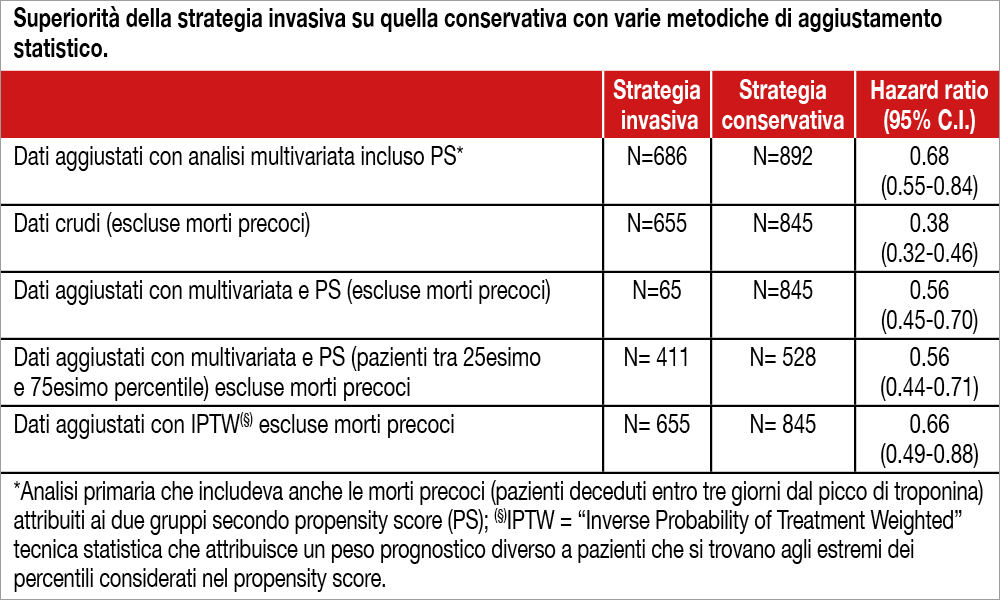
Gli Autori hanno analizzato una popolazione di pazienti con età uguale o superiore a 80 anni (mediana 86 anni) ricoverati in 5 ospedali inglesi (raggruppati nel National Institute for Health Research), in un arco temporale di circa sette anni, confrontando l’outcome dei pazienti sottoposti a strategia invasiva (coronarografia ed eventuale rivascolarizzazione entro 72 ore dal picco di troponina) verso quelli trattati in modo conservativo. L’endpoint primario era la mortalità per ogni causa. Il campione veniva analizzato con tecniche statistiche rigorose così che, dei 1.976 pazienti inizialmente inclusi, il confronto finale considerava 655 pazienti trattati invasivamente (di cui il 74% rivascolarizzato) e 855 trattati conservativamente. Infatti, venivano esclusi i pazienti deceduti entro tre giorni dal picco di troponina (N=101) e quelli con valori di propensity score estremo (nei quali la quasi totalità dei pazienti seguiva un determinato percorso terapeutico a seconda delle caratteristiche cliniche). I pazienti trattati conservativamente avevano più frequentemente storia di scompenso, nefropatia cronica, pneumopatia e storia di neoplasia, mentre i pazienti trattati invasivamente avevano più fattori di rischio cardiovascolare e valori più elevati di troponina. A 5 anni di follow-up, la mortalità non aggiustata risultava del 31% nel gruppo invasive e del 61% in quello conservativo. Correggendo con tecniche di analisi multivariata ed imputando la mortalità iniziale (entro tre giorni dal picco di troponina) ai due gruppi secondo analisi di propensity score, l’hazard ratio risultava 0.68 (intervalli di confidenza 95% 0.55–0.84). La tabella mostra i valori di hazard ratio (e intervalli di confidenza al 95%) utilizzando ulteriori aggiustamenti statistici.
Take home message
Gli Autori concludono che un approccio invasivo, riduce significativamente la mortalità totale a distanza di pazienti con età uguale o superiore a 80 anni ricoverati per NSTE-ACS.
Implicazioni e prospettive future
Lo studio conferma quanto già evidenziato dai trial randomizzati eseguiti in popolazioni anziane, estendendo i risultati favorevoli della strategia interventistica all’endpoint mortalità la cui riduzione gli studi precedenti, per limitata durata di follow-up e ridotta numerosità di campione, non avevano potuto dimostrare. È interessante notare come uno studio osservazionale, non randomizzato, dalle conclusioni così impegnative (la strategia interventistica riduce significativamente la mortalità nel paziente molto anziano rispetto a una strategia conservativa) sia stato pubblicato da una rivista prudente come Lancet. Gli Autori appartengono a cinque ospedali inglesi (guidati da una istituzione prestigiosa, l’Imperial College di Londra) e hanno applicato tecniche statistiche molto rigorose di aggiustamento dei loro dati per bilanciare l’inevitabile bias di selezione. Vi è da dire che i trial randomizzati, anche quando la popolazione target è quella anziana, tendono a includere prevalentemente soggetti a basso rischio che non rispecchiano il mondo reale dei pazienti ad alta complessità e difficile gestione clinica. Solo i registri possono dar conto dell’esito del nostro operare nelle situazioni cliniche più complesse. Sarebbe bene che le società scientifiche si esprimessero su questi aspetti metodologici che sono rilevanti anche per l’impatto che tali studi potrebbero avere nelle raccomandazioni delle Linee Guida. È importante anche che la comunità cardiologica italiana si renda conto dell’importanza di effettuare registri permanenti multicentrici di patologia, che possano nel tempo raccogliere e analizzare informazioni in numerosi pazienti contribuendo a orientare le scelte terapeutiche.
L’opinione di Filippo Ottani
UOC Cardiologia-UTIC Vizzolo – Cernusco sul Naviglio ASST Melegnano-Martesana
I pazienti di età >80 anni con infarto miocardico acuto senza sopra-livellamento del tratto ST-T (NSTEMI) sono una quota consistente e, soprattutto, crescente dei pazienti con infarto miocardico acuto (IMA) che i cardiologi curano oggigiorno. La decisione di sottoporli a un trattamento precocemente invasivo (coronarografia più eventuale angioplastica coronarica (PCI) entro un massimo di 72 ore dall’inizio dei sintomi) è un dilemma ancora irrisolto, poiché non vi è certezza di un effettivo beneficio in termini di sopravvivenza come invece è dimostrato per i pazienti più giovani. Le stesse Linee Guida, sia europee che statunitensi, vanno oltre un’indicazione di classe 2A, cioè un’evidenza incerta rispetto alla sua “utilità/efficacia”, ma dove il peso complessivo delle evidenze indirizza verso utilità/efficacia. Di conseguenza, poco più di 1/3 dei pazienti anziani (38%) è valutato con una coronarografia precoce rispetto a più del doppio (80%) dei restanti pazienti. L’evidenza, che informa in modo univoco le decisioni cliniche, deriva da dati raccolti con specifiche finalità di ricerca, come è il caso dei trial clinici randomizzati (RCT). In loro assenza, i dati derivati dal cosiddetto “mondo reale” possono aiutare i pazienti, i “caregiver” e i fornitori di servizi sanitari a orientare in modo sufficientemente adeguato la pratica clinica quotidiana. In realtà, al di là dell’entusiasmo legato all’uso dei “dati del mondo reale”, si è creata attorno ad essi molta confusione, soprattutto di carattere semantico, derivante dal fatto che essi vengono superficialmente classificati “in negativo”, ovvero per semplice contrasto con gli RCT. Al riguardo, il discorso è invece molto più complesso ed esula dagli scopi di questo commento editoriale; tuttavia ritengo utile fornire, a chi fosse interessato a un approfondimento, la referenza di una interessante revisione, molto utile per chiarirsi le idee[3]Fanaroff AC, Steffel J, Alexander JH, Lip GYH, Califf RM, Lopes RD Stroke prevention in atrial fibrillation: re-defining “reaò-world data” within the broader data universe Eur Heart J 2018; 39: … Continua a leggere. Bisogna chiarire che lo studio SENIOR-NSTEMI, pur essendo uno studio basato su dati retrospettivi, fornisce indicazioni così solide da apparire derivate proprio da un RCT e in effetti, lo studio SENIOR-NSTEMI, sembra proprio un RCT. Solitamente, gli studi che utilizzavano dati osservazionali raccolti con finalità di gestione clinica (come nei 5 ospedali inglesi afferenti alla rete del NIHR Biomedical Research Centres) sono gravati da bias importanti che inficiano la solidità delle conclusioni. Al fine di eliminare o, almeno, ridurre al minimo questi bias, i ricercatori utilizzano molteplici e sofisticati strumenti statistici (dai diversi tipi di analisi di regressione logistica multipla fino alle più raffinate metodiche di utilizzo di “score di propensità”). Il salto di qualità compiuto dagli Autori del SENIOR-NSTEMI è tanto raffinato quanto ardito, in termini metodologici. Essi hanno ricombinato tutti i metodi statistici oggi disponibili, trasformando il “trattamento” dei dati osservazionali in loro possesso in un “approccio” che potremmo definire una “RCT-like analysis” per valutare l’efficace della strategia invasiva (definita come esecuzione di una coronarografia +/- eventuale PCI entro la terza giornata dal ricovero ospedaliero) in una popolazione di ultra-ottuagenari con diagnosi di NSTEMI. Il momento della “potenziale randomizzazione” è stato considerato il raggiungimento del picco di rilascio della troponina, valutata in terza giornata dal ricovero (primo “step”). Il secondo “step” è stato quello di evitare il cosiddetto “bias di immortalità”, ovvero i pazienti deceduti (di solito assegnati per default al “trattamento conservativo”) entro il picco della troponina, cioè entro il terzo giorno, sono stati inizialmente esclusi dalla analisi per poi essere reimmessi secondo specifiche regole. Il “terzo step” è stato quello di escludere i pazienti con alta probabilità di essere assegnati a uno dei due trattamenti, limitando la valutazione ai pazienti con probabilità simile di essere assegnati al trattamento invasivo o conservativo, come accade in RCT realmente condotto. Per ottenere questo terzo step è stata utilizzata la tecnica dello “score di propensità”. Il “quarto step” è stato quello di analizzare i pazienti secondo il principio “intention-to-treat”; i pazienti che hanno ricevuto un trattamento “invasivo” dopo il picco di troponina, ovvero dopo il terzo giorno dall’ingresso, sono stati valutati come appartenenti al gruppo “trattamento conservativo”. L’ultimo “step” è stato quello di re-inserire i pazienti deceduti entro i primi 3 giorni. Di questi, coloro che hanno ricevuto un trattamento “invasivo” sono stati assegnati al “braccio invasivo”, mentre gli altri sono stati assegnati “random” a uno dei due bracci di questo “trial virtuale” in base al punteggio del loro “score di propensità”. Ciò ha permesso la creazione di 20 “dataset” diversi che hanno prodotto diversi “Hazard Ratio” (HR) che sono poi stati ricombinati in un HR medio generalizzato che documenta l’effetto positivo del trattamento precocemente invasivo nei pazienti ultra-ottuagenari con NSTEMI, documentando una riduzione della probabilità di morte a 5 anni di follow-up pari al 32% (HR 0.68, IC95%: 0.55-0.84). Sono state effettuate anche diverse analisi di sensibilità per valutare le variazioni di HR in rapporto alle modalità di assegnazioni delle morti precoci. Se tutte le morti precoci sono assegnate al gruppo “invasivo”, risulta annullato il vantaggio del trattamento “invasivo” (HR 1.05, IC95%: 0.86-1.20), al contrario, se tutte sono assegnate al trattamento “conservativo”, il vantaggio attribuibile al trattamento “invasivo” viene clamorosamente amplificato (HR 0.50, IC95%: 0.40-0.61). Entrambi questi estremi risulterebbero “inverosimili” nella realtà e ciò costituisce ulteriore documentazione del fatto che il dato medio riportato dagli Autori è probabilisticamente il più vicino alla realtà delle cose. Per gli entusiasti questo dato potrebbe essere sufficiente, per gli scettici assolutamente insufficiente, perché ottenuto attraverso alchimie complesse di statistica. Pragmaticamente, quanto riportato (ottenuto utilizzando dati clinici multicentrici non influenzati da rigidi criteri di inclusione/esclusione) avvalora la pratica clinica quotidiana che documenta un beneficio clinico quando non si neghi, pregiudizialmente, la strategia “invasiva” ai pazienti anziani. Per gli scettici, comunque, non rimane che attendere il 2029 quando saranno rilasciati i dati del trial prospettico SENIOR-RITA che si propone di randomizzare circa 1.700 ultra-ottuagenari con NSTEMI per rispondere alla identica domanda clinica posta nel SENIOR-NSTEMI, ovvero il “trial virtuale”. Se i risultati saranno simili, non solo gli scettici si convinceranno, ma si dimostrerà anche che, seppure con approcci statistici sofisticati, si possono raggiungere “evidenze solide” prima e a costi minori rispetto ai tradizionali RCT. Ai ricercatori inglesi andranno allora i nostri doppi complimenti per un clamoroso successo in due tempi e per avere aperto nuove strade di generazione dell’evidenza. L’unico dubbio che rimane è che il genere femminile paghi ancora un prezzo ingiusto, anche se statisticamente non significativo, nei confronti del genere maschile (genere femminile nel braccio “invasivo” 40% versus 50% nel braccio “conservativo”). Una “piccola ingiustizia” che sarà sanata dal trial randomizzato? Speriamo, perché già da oggi non dobbiamo lasciare indietro nessun paziente solo perché anziano, ma se è anziano e donna l’attenzione deve essere doppia.
Bibliografia[+]
| ↑1 | The Task Force for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation of the European Society of Cardiology (ESC) 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J 2020; doi:10.1093/eurheartj/ ehaa575. |
|---|---|
| ↑2 | Savonitto S, Cavallini C, Petronio AS, et al. Early aggressive versus initially conservative treatment in elderly patients with non-ST-segment elevation acute coronary syndrome: a randomized controlled trial. JACC Cardiovasc Interv 2012; 5: 906–16 |
| ↑3 | Fanaroff AC, Steffel J, Alexander JH, Lip GYH, Califf RM, Lopes RD Stroke prevention in atrial fibrillation: re-defining “reaò-world data” within the broader data universe Eur Heart J 2018; 39: 2932-2941. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

