Abstract
Objective: Mitral annular disjunction (MAD) is an abnormality linked to mitral valve prolapse (MVP), possibly associated with malignant ventricular arrhythmias. We assessed the agreement among different imaging techniques for MAD identification and measurement.
Methods: 131 patients with MVP and significant mitral regurgitation undergoing transthoracic echocardiography (TTE) and cardiac magnetic resonance (CMR) were retrospectively enrolled.
Transoesophageal echocardiography (TOE) was available in 106 patients. MAD was evaluated in standard long-axis views (four-chamber, twochamber, three-chamber) by each technique.
Results: Considering any-length MAD, MAD prevalence was 17.3%, 25.5%, 42.0% by TTE, TOE and CMR, respectively (p<0.05). The agreement on MAD identification was moderate between TTE and CMR (κ=0.54, 95% CI 0.49 to 0.59) and good between TOE and CMR (κ=0.79, 95% CI 0.74 to 0.84).
Assuming CMR as reference and according to different cut-off values for MAD (≥2 mm, ≥4 mm, ≥6 mm), specificity (95% CI) of TTE and TOE was 99.6 (99.0 to 100.0)% and 98.7 (97.4 to 100.0)%; 99.3 (98.4 to 100.0)% and 97.6 (95.8 to 99.4)%; 97.8 (96.2 to 99.3)% and 93.2 (90.3 to 96.1)%, respectively; sensitivity (95% CI) was 43.1 (37.8 to 48.4)% and 74.5 (69.4 to 79.5)%; 54.0 (48.7 to 59.3)% and 88.9 (85.2 to 92.5)%; 88.0 (84.5 to 91.5)% and 100.0 (100.0 to 100.0)%, respectively. MAD length was 8.0 (7.0-10.0), 7.0 (5.0-8.0], 5.0 (4.0- 7.0) mm, respectively by TTE, TOE and CMR. Agreement on MAD measurement was moderate between TTE and CMR (ρ=0.73) and strong between TOE and CMR (ρ=0.86).
Conclusions: An integrated imaging approach could be necessary for a comprehensive assessment of patients with MVP and symptoms suggestive for arrhythmias. If echocardiography is fundamental for the
anatomic and haemodynamic characterisation of the MV disease, CMR may better identify small length MAD as well as myocardial fibrosis.
Intervista a Mauro Pepi
Centro Cardiologico Monzioni IRCCS, Milano
Dottor Pepi qual è il take home message del vostro studio?
In 131 pazienti, che erano stati sottoposti a plastica chirurgica per rigurgito severo relato a prolasso mitralico, avevamo a disposizione l’ecocardiogramma transtoracico e la risonanza magnetica (RMN) pre-operatoria e in 106 anche l’ecocardiogramma trans-esofageo (TEE).
Abbiamo osservato che la prevalenza della disgiunzione dell’anello mitralico (MAD) era diversa a seconda del cut-off utilizzato per definirla (>2 mm; >4 mm; >6 mm) e della metodologia utilizzata. La MAD era presente e significativa (>6 mm) nel 19% dei pazienti alla RMN e nel 14.2% all’ecocardiogramma transtoracico ma, se si considerava una MAD di minore entità, era presente nel 17% dei pazienti all’ecocardiogramma transtoracico e ben nel 42% dei pazienti alla RMN. La TEE aveva dati intermedi e quindi le 3 metodiche hanno prevalenze diverse e questo rende ragione anche di differenze di prevalenza della patologia in letteratura. L’agreement tra le 3 metodiche era quindi molto più valido per dimensioni della MAD significative, mentre la RMN evidenzia la MAD di piccole dimensioni (>2 mm) in una percentuale molto maggiore rispetto all’ecocardiogramma.
Questi dati, inoltre, sono stati raccolti in una casistica chirurgica con prolasso associato a severo rigurgito, dato carente in letteratura, poiché molte popolazioni, studiate precedentemente per MAD e/o aritmie e prolasso, presentavano rigurgiti lievi o moderati.
Successivamente al nostro studio Toh et al. (Eur Heart J Cardiovasc Imaging. 2021;22(6): 614-622. doi:10.1093/ehjci/jeab022) hanno valutato con la TC cardiaca pazienti con cuore strutturalmente normale, osservando che la MAD era estremamente comune (96%) particolarmente nella regione P1 e P3. Tuttavia, il valore medio della MAD era 3 mm e quindi occorrerà stabilire quando la MAD è patologica sulla base di un cut-off a oggi non ancora definito, sia in valore assoluto, sia per metodiche di imaging diverse.
Perché è importante diagnosticare la presenza della MAD nei pazienti con prolasso mitralico?
In sottogruppi di pazienti con prolasso mitralico e aritmie ventricolari, la coesistenza della MAD e di alterazioni alla RMN cardiaca (fibrosi a livello della MAD e/o dei papillari) sono state ritenute rilevanti e correlate al rischio di aritmie ventricolari complesse e morte improvvisa. In particolare, vari studi del gruppo di Padova (Perazzolo Marra M. et al., Circ Cardiovasc Imaging. 2016;9(8):e005030. doi:10.1161/ CIRCIMAGING.116.005030) hanno evidenziato la correlazione tra severe aritmie e prolasso in un sottogruppo con prolasso, click, assenza o minimo rigurgito mitralico e alterazioni alla RMN (fibrosi). Questo dato e la possibilità che sottogruppi di pazienti con prolasso abbiano aritmie significative (dimostrato anche da molti altri studi) hanno promosso tutta una serie di nuovi lavori, sia diagnostici (prevalenza della MAD) che prognostici. Va però subito ricordato che il prolasso mitralico è presente nel 3% della popolazione e che solo alcuni pazienti (più frequentemente donne giovani, con prolasso e click e alcuni criteri morfo-funzionali specifici) hanno queste caratteristiche. Altresì creiamo un allarme nella grande maggioranza dei prolassi che hanno un decorso assolutamente benigno. Viceversa, sul rilievo in pazienti da sottoporre a chirurgia riparativa, la tecnica chirurgica non è sostanzialmente influenzata dalla presenza di MAD e, come sappiamo, la prognosi è molto buona (molti chirurghi sostengono la normalizzazione della problematica valvolare se si operi precocemente). Nei malati sottoposti a plastica chirurgica con aritmie il miglioramento delle stesse nel post-operatorio è stato dimostrato da alcuni Autori, mentre altri non hanno osservato questo risultato. Questo tema quindi è ancora aperto.
Quanti dei vostri pazienti con MAD evidente avevano anche disturbi aritmici?
Nel nostro studio non era possibile avere dati completi aritmici pre-operatori e abbiamo inserito questo aspetto (anche se non era lo scopo dello studio) tra i limiti dell’articolo.
Tuttavia, è impressione comune che gravi aritmie non siano frequenti nella maggioranza dei pazienti con prolasso e rigurgito severo candidati o meno a chirurgia, e solo casi isolati sono candidati ad ablazione per aritmie ventricolari significative o a ICD. I lavori, cui prima accennavo, riguardavano pazienti giovani e senza rigurgito severo, con caratteristiche quindi molto diverse dai pazienti che sviluppano un rigurgito significativo. Questi ultimi potrebbero avere aritmie sia per la coesistenza di un substrato aritmico (MAD, fibrosi della giunzione e/o papillari), ma anche per il sovraccarico di volume del VS determinato dal rigurgito. Ricordo, comunque, come la sopravvivenza dopo intervento riparativo della valvola mitralica in moltissimi studi è risultata simile a quella della popolazione normale, quindi l’ipotesi che le aritmie gravi siano percentualmente frequenti nel prolasso chirurgico non sembra probabile.
Quando é importante in questi pazienti ricorrere alla risonanza magnetica cardiaca?
A oggi una sicura risposta non è possibile e una proposta da raccomandazioni/Linee Guida non è presente. Data l’alta prevalenza del prolasso mitralico l’ecocardiografia e lo screening aritmico (ECG Holter e test da sforzo) sono ritenuti sufficienti nella grande maggioranza dei casi (anche per l’attività sportiva) e solo quando coesistano aritmie ventricolari significative la RMN è suggerita.
Si affaccia anche lo strain ecocardiografico quale importante parametro da valutare durante l’ecocardiografia standard, da correlare al “curling” della parete e alla presenza di fibrosi, ma i dati sono molto preliminari. Sul piano invece clinico-chirurgico (non specificatamente aritmico) la RMN può essere considerata nei casi in cui l’ecocardiografia non permette una stima accurata del rigurgito valvolare, ma sono casi molto limitati.
Quali sono i lati ancora oscuri che la ricerca clinica futura dovrà riuscire a chiarire?
Il nostro studio e i dati di molte altre ricerche pongono in rilievo la necessità di definire in modo preciso i cut-off della MAD, definirne la prevalenza nella popolazione e specificatamente nel prolasso e uniformare questi aspetti in relazione alle metodiche diagnostiche utilizzate.
L’ecocardiografia rimarrà sempre il primo step diagnostico e sarà utile che si riferisca la presenza di MAD, curling o altri aspetti avendo dei criteri e cut-off rigidi e si ricorra a esami di secondo livello (RMN) sulla base di criteri clinico diagnostici molto ben definiti, evitando ridondanza di esami e soprattutto allarme nel singolo paziente. La ricerca tuttavia dovrà soprattutto chiarire, alla luce della prevalenza della MAD così elevata (probabilmente un aspetto anatomo-patologico che è presente sia in soggetti normali che in patologie valvolari), quali siano i pazienti con grave rischio aritmico su cui concentrare gli sforzi diagnostici e terapeutici.
Figura 1
Ecocardiogramma transtoracico di un paziente con prolasso telesistolico mitralico.
A: frame diastolico con normale escursione dei lembi e lieve inspessimento degli stessi;
B: prolasso bilembo; presenza di una chiara disgiunzione dell’anello mitralico (linea rossa) in telesistole.
C: 4 camere adattate per delineare la MAD nella regione postero-laterale.
LV: ventricolo sinistro.
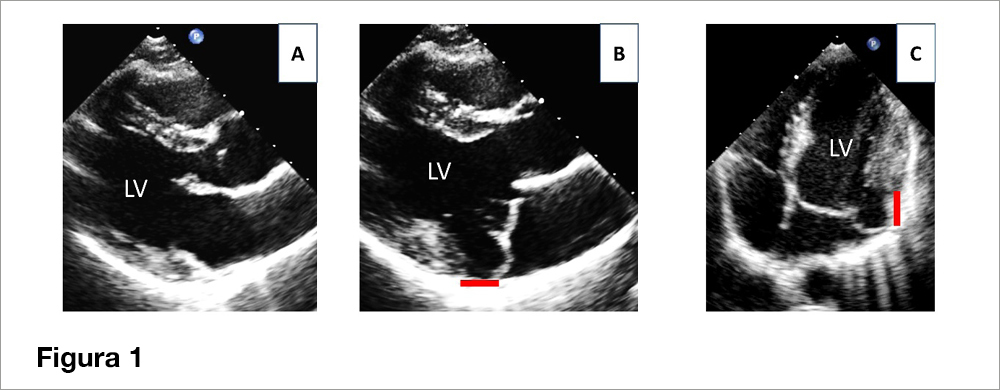
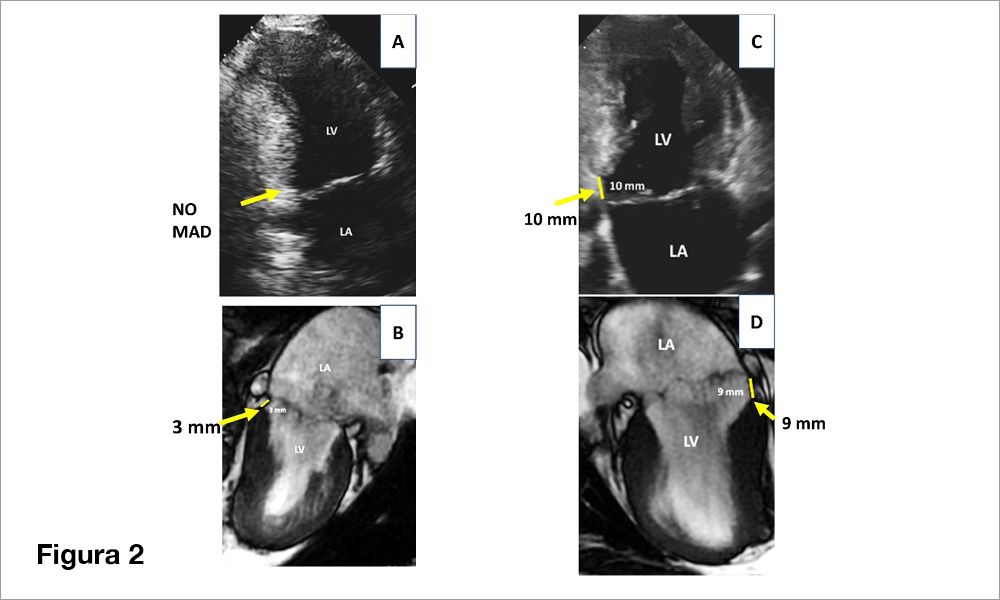
Figura 2
Esame Transtoracico e RMN di un paziente con prolasso mitralico e MAD di minime dimensioni (A e B) e analoghi esami in un paziente con MAD significativa (C e D).
A: l’ecocardiogramma transtoracico non evidenzia la MAD che è di piccole dimensioni all’esame RMN
(B: 3 mm). C e D: sia l’esame eco (C) che RMN (D) evidenziano la MAD rispettivamente di 9 e 10 mm.
LV: ventricolo sinistro; LA: atrio sinistro.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

