Inquadramento
Sono stati utilizzati nuove tecnologie e dispositivi impiantabili per individuare la presenza di fibrillazione atriale subclinica. Gli stessi strumenti possono essere impiegati per la ricerca di bradiaritmie spiccate, secondarie a disfunzione seno-atriale o a blocchi atrio-ventricolari, ma i dati della letteratura in proposito sono scarsi.
Lo studio in esame
Analisi post-hoc dello studio LOOP (Implantable Loop Recorder Detection of Atrial Fibrillation to Prevent Stroke), condotta in 4 centri danesi in soggetti anziani (età ≥70 anni) con almeno una di queste caratteristiche: diabete, ipertensione, scompenso o precedente stroke; 6.004 soggetti (età media 75 anni, 47% di sesso femminile, 20% con storia di sincope, 90% ipertesi, un quarto in terapia betabloccante) sono stati randomizzati a impianto di loop recorder e costituivano il “gruppo ILR” (n=1.501), mentre 4.503 sono stati inseriti nel “gruppo controllo”. Il follow-up mediano è stato di 65 mesi. Non sono state considerate come patologiche le bradicardie notturne con frequenza cardiaca >30 bpm, le pause e gli arresti sinusali notturni i blocchi atrioventricolari (BAV) di primo grado – o secondo grado Mobitz 1 – notturni con asistolia di durata <3.5 secondi. Le bradiaritmie patologiche sono state divise in tre gruppi:
- disfunzione seno-atriale definita come frequenza cardiaca inadeguata per bradicardia, pause, arresti sinusali;
- BAV di I o II grado;
- BAV di alto grado.
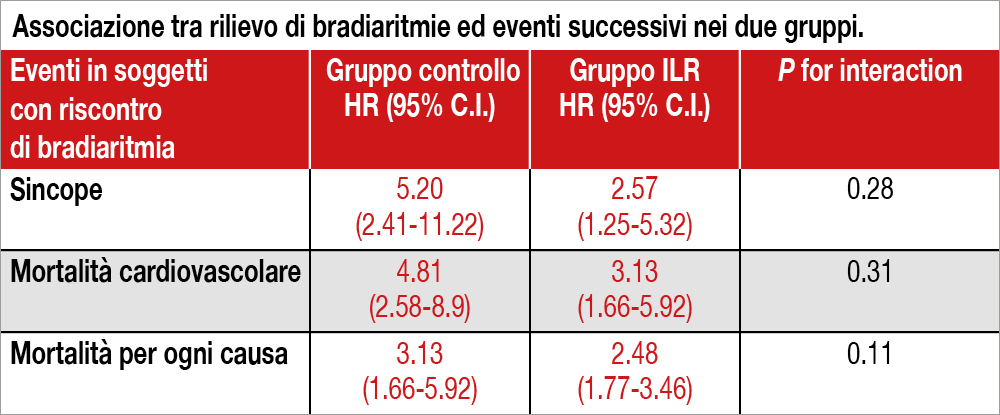
Sono state riscontrate bradiaritmie in 172 soggetti del “gruppo controllo” (3.8%) e in 312 partecipanti (20.8%) nel “gruppo ILR” (hazard ratio [HR], 6.21 [95%CI, 5.15-7.48]; p<.001). Tali bradiaritmie erano asintomatiche nel 23.8% del “gruppo controllo” vs 79.8% del “gruppo ILR”. Le differenze maggiori riguardavano le bradiaritmie di alto grado (1.5% vs 13.6%), prevalentemente asintomatiche, soprattutto nel gruppo ILR. Il riscontro di bradiaritmia era maggiore nei pazienti con parossismi di fibrillazione atriale (19.1 %) piuttosto che nei pazienti senza questa aritmia (5.8 %). I fattori di rischio correlati al rilievo di bradiaritmie all’analisi multivariata includevano età avanzata, storia di sincope e sesso maschile. Il riscontro di bradiaritmie comportava un maggior rischio di sincope, morte cardiovascolare e morte per ogni causa in entrambi i gruppi, tuttavia senza differenze significative tra di essi (vedi Tabella). Sono stati impiantati pacemaker nel 2.9% del gruppo controllo vs 4.5% del gruppo ILR (HR, 1.53 [95%CI, 1.14-2.06]; p<.001), mentre non è stata osservata alcuna differenza tra i due gruppi per quanto riguardava l’evenienza di sincope o di morte improvvisa (1.1% vs 1.2%,HR, 1.11 [95%CI, 0.64-1.90]; p=.71).
Take home message
Più di una persona su cinque, con età uguale o superiore a 70 anni e con almeno un fattore di rischio cardiovascolare, presenta episodi di bradiaritmia se sottoposta a monitoraggio elettrocardiografico continuo. Con quest’ultimo aumenta il riscontro di bradiaritmie e l’impianto di pacemaker, ma non muta il rischio di sincope o morte improvvisa.
Interpretazione dei dati
La rilevanza dello studio consiste nell’aver mostrato come – un monitoraggio continuo per la ricerca di bradicardie considerate patologiche (prevalentemente asintomatiche) – non comporti alcun vantaggio per i pazienti, ma soltanto un incremento di impianti di pacemaker. In effetti è interessante sottolineare come il rilievo di bradiaritmie, si associ a un maggior rischio di mortalità e in particolare di morte improvvisa, ma questa non è influenzata dal tipo di monitoraggio effettuato nè la sopravvivenza è potenzialmente migliorabile da un più ampio ricorso all’utilizzo del pacing. Nell’editoriale di accompagnamento, Schoenfeld e Patton[1]Schoenfeld MH, Patton KK: Incidental Detection of Bradycardia by Implantable Loop Recorders— Unintended Consequences. JAMA Cardiol 2023;8:312-313. doi:10.1001/jamacardio.2022.5541 sottolineano i limiti dell’impianto di loop recorder, in particolare i falsi positivi negli “alert” relativi a parossismi di fibrillazione atriale che raggiungono in alcune casistiche il 74%. Non può essere sottovalutato inoltre il rischio che l’uso di questi strumenti, che pure sono utili per diagnosticare eventi aritmici minacciosi, possa portare in alcuni casi a un “overtreatment” con impianto di pacemaker per condizioni cliniche che non hanno rilevanza prognostica. Allo stato attuale delle conoscenze non è ancora noto quali siano le bradiaritmie asintomatiche che necessitino di un trattamento con elettrostimolazione, così come non è noto quale sia il burden di fibrillazione atriale rilevato dal monitoraggio continuo che necessiti di un trattamento anticoagulante. Quanto al rilievo che la presenza di bradiaritmie si correli con la mortalità per ogni causa e cardiovascolare, ma non con la morte improvvisa, gli editorialisti osservano come il riscontro di bradiaritmie possa rappresentare un marker di patologie associate che hanno peso prognostico nel paziente anziano.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.


Una risposta
questa metodica di registrazione aumentera’ di sicuro l impianto di P.M. , MA LA PRESENZA DI BRADIARITMIE NON IMPONE UNA TERAPIA ANTICOAGULANE? NON MIGLIORERA’ LA PROGNOSI PER LA SOPRAVVIVENZA MA DI SICURO PENSO CHE PER PTROTEGGERE LA MENTE SERVA….