Inquadramento
Il trattamento delle lesioni in biforcazione è particolarmente impegnativo e non privo di complicanze, soprattutto se la malattia aterosclerotica non riguarda solamente il vaso principale (“main vessel”) ma anche il ramo secondario (“side branch”) che da esso si dirama. Il valore prognostico di questa condizione anatomica è ben espresso dai dati dello studio SYNTAX che mostra nei pazienti trattati con PCI una mortalità a 10 anni del 30.1% che si confronta con il 19.8% se la PCI non è stata effettuata su una biforcazione[1]Ninomiya K, Serruys PW, Garg S, et al. Predicted and observed mortality at10 years in patients with bifurcation lesions in the SYNTAX trial. JACC Cardiovasc Interv 2022; 15:1231-42.. Non è noto se i risultati procedurali e a distanza possano essere migliorati utilizzando la guida OCT piuttosto che la sola guida angiografica.
Lo studio in esame
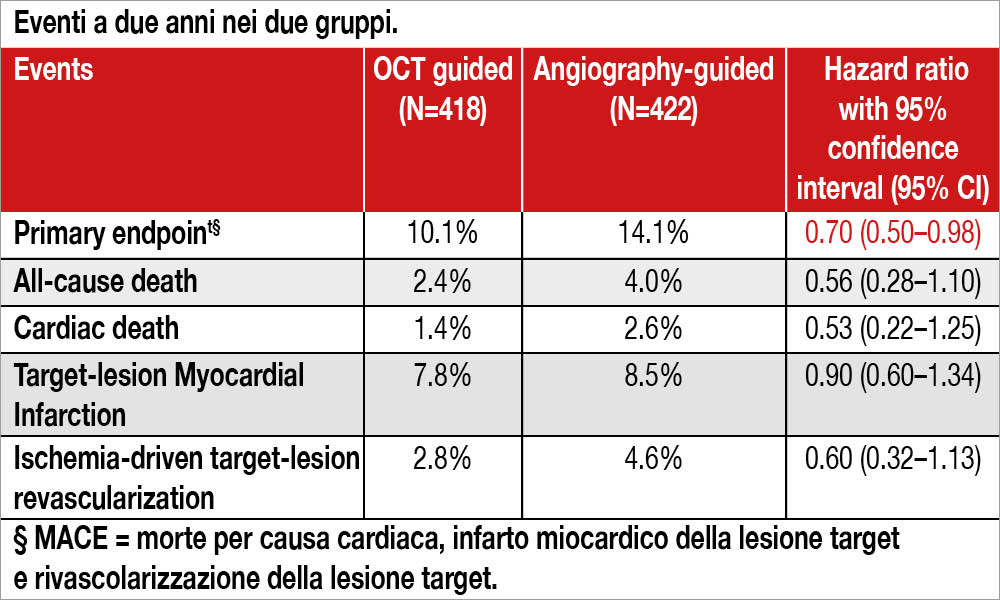
Studio randomizzato, in aperto, condotto in 38 centri europei (2 italiani) che ha confrontato i risultati a due anni di follow-up di PCI eseguite in vere biforcazioni (presenza di lesioni di almeno il 50% all’angiografia su main vessel e side branch) utilizzando la guida angiografica (n=601) oppure la guida OCT (n=600). Per il primo gruppo la PCI era eseguita secondo gli standard abituali mentre per il secondo gruppo dovevano essere soddisfatti alcuni criteri predefiniti[2]Onuma Y, Katagiri Y, Burzotta F, et al. Joint consensus on the use of OCT in coronary bifurcation lesions by the European and Japanese bifurcation clubs. Euro-Intervention 2019;14(15): e1568-e1577., quali la corretta copertura della lesione da parte dello stent, l’espansione dello stent e una regolare apposizione delle maglie. I pazienti erano prevalentemente stabili (lo STEMI era criterio di esclusione, così come una GFR <50 ml per minuto per 1.73 m2) con età mediana di 66 anni: le biforcazioni riguardavano il tronco comune nel 19% dei casi e la discendente anteriore con diagonale nel 70% dei casi. In circa due terzi dei pazienti di entrambi i gruppi veniva impiantato uno stent sia a livello del main vessel che del side branch (tecnica usata: 28% culotte, 22% crush con doppio kissing). La durata della procedura risultava maggiore per la guida OCT (mediana 113 minuti versus 80) con un maggior utilizzo di mezzo di contrasto (mediana 300 ml versus 200 ml). Il primary endpoint a due anni di follow-up (MACE: morte per causa cardiaca, infarto miocardico della lesione target e rivascolarizzazione della lesione target) è risultato essere significativa-mente inferiore nel gruppo “guida OCT” rispetto a “guida angiografica”. (10.1% versus 14.1%, hazard ratio, 0.70; intervalli di confidenza 95%, 0.50 – 0.98; p=0.035). Le complicanze procedurali si sono verificate nel 6.8% nel gruppo “guida OCT” versus 5.7% nel gruppo “guida angiografica”). Le varie componenti dell’endpoint primario così come altri endpoint secondari sono mostrati nella Tabella.
Take home message
Tra i pazienti con lesioni in biforcazioni coronariche vere, la PCI a guida OCT si è associata a una minore incidenza di MACE a due anni di follow-up rispetto alla PCI a guida angiografica.
Interpretazione dei dati
In letteratura l’OCT è stata meno frequentemente utilizzata dell’IVUS come guida nelle procedure di PCI complessa. Questa tecnica offre alcuni vantaggi rispetto all’ecografia intravascolare, quali una più dettagliata immagine del lume, della composizione della placca, di eventuali dissezioni post-procedurali e di malapposizione dello stent impiantato, pur avendo meno potere di penetrazione rispetto all’IVUS. La guida OCT si è rivelata di notevole utilità, soprattutto durante PCI del tronco comune in precedenti esperienze[3]Alegría-Barrero E, Foin N, Chan PH, et al. Optical coherence tomography for guidance of distal cell recrossing in bifurcation stenting: choosing the right cell matters. EuroIntervention 2012;8: … Continua a leggere[4]Burzotta F, Dato I, Trani C, et al. Frequency domain optical coherence tomography to assess non-ostial left main coronary artery. EuroIntervention 2015;10(9): e1-e8.. Lo studio esaminato (presentato in una hotline session all’ultimo congresso ESC) è notevole per selezione della casistica e per i rigorosi criteri per l’utilizzo di OCT. Peraltro, vi è da notare che non in tutti i pazienti si è potuto soddisfare tali criteri: la malapposizione degli stent in tutti i segmenti trattati è stata verificata nel 64% dei casi, la presenza di dissezione ai bordi degli stent nel 52% e l’assenza di schiacciamento delle maglie dello stent (“crushed stents”) nel 75% dei casi. Va infine osservato che la differenza significativa tra i due gruppi nell’endpoint primario è trascinata soprattutto dalla riduzione, nel gruppo OCT, delle rivascolarizzazioni della lesione target (differenza assoluta 1.8%), un parametro che deve sempre essere considerato con sospetto, essendo lo studio in aperto. L’evento maggiormente rappresentato è stato l’infarto miocardico correlato al target vessel, che tuttavia si è manifestato in modo pressochè analogo nei due gruppi (7.8% versus 8.5%, vedi Tabella).
Bibliografia[+]
| ↑1 | Ninomiya K, Serruys PW, Garg S, et al. Predicted and observed mortality at10 years in patients with bifurcation lesions in the SYNTAX trial. JACC Cardiovasc Interv 2022; 15:1231-42. |
|---|---|
| ↑2 | Onuma Y, Katagiri Y, Burzotta F, et al. Joint consensus on the use of OCT in coronary bifurcation lesions by the European and Japanese bifurcation clubs. Euro-Intervention 2019;14(15): e1568-e1577. |
| ↑3 | Alegría-Barrero E, Foin N, Chan PH, et al. Optical coherence tomography for guidance of distal cell recrossing in bifurcation stenting: choosing the right cell matters. EuroIntervention 2012;8: 205-13. |
| ↑4 | Burzotta F, Dato I, Trani C, et al. Frequency domain optical coherence tomography to assess non-ostial left main coronary artery. EuroIntervention 2015;10(9): e1-e8. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

