Stefano De Servi, Università degli Studi di Pavia
Inquadramento
L’utilizzo dei betabloccanti nello STEMI senza disfunzione ventricolare sinistra deriva da studi datati, condotti in un’era in cui il trattamento di questi pazienti non includeva l’utilizzo di tecniche meccaniche di riperfusione, uso di farmaci antitrombotici potenti, statine ad alta intensità. Una recente meta-analisi ne ha dimostrato la mancanza di efficacia[1]Bangalore S, Makani H, Radford M, et al. Clinical outcomes with β-blockers for myocardial infarction: a meta-analysis of randomized trials. Am J Med 2014;127:939-53, ma le Linee Guida ancora pongono una raccomandazione di classe IIa per questa tipologia di pazienti[2]Byrne RA, Rossello X, Coughlan JJ, et al. 2023 ESC guidelines for the management of acute coronary syndromes. Eur Heart J 2023;44:3720-826.
Lo studio in esame
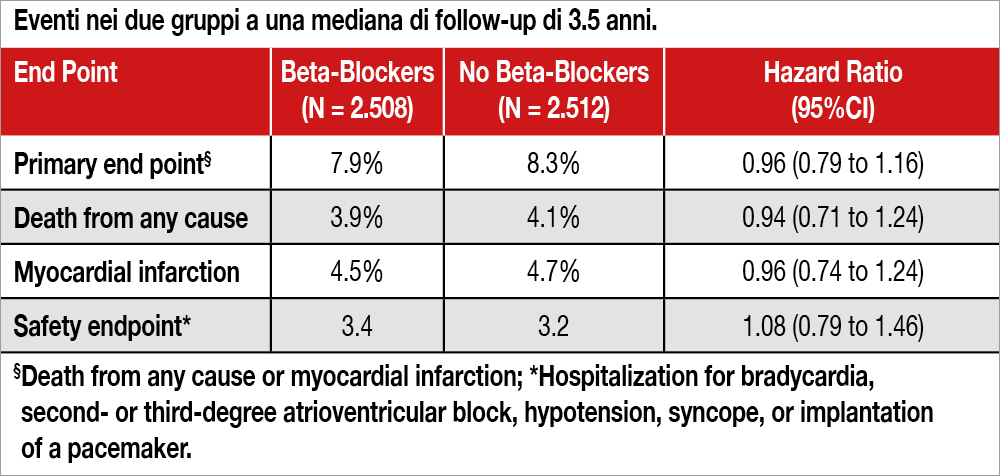
In questo studio condotto in Svezia, Estonia e Nuova Zelanda, 5.020 pazienti con infarto acuto del miocardio (MI) e FE conservata (≥50%) sottoposti a coronarografia (mediana età 65 anni, STEMI 35%, NSTEMI 65%, diabetici 14% PCI eseguita nel 95% dei casi, bypass aortocoronarico nel 3.9% dei casi) sono stati randomizzati a betabloccante (n=2.508, di cui 1.560 trattati con metoprololo, dose target mediana 100 mg/die e 948 trattati con bisoprololo, dose target mediana 5 mg/die) oppure al non uso di questo farmaco (n=2.512). L’endpoint primario (composito di morte per ogni causa o nuovo infarto miocardico) a una mediana di follow-up di 3.5 anni è stato osservato nel 7.9% dei pazienti del gruppo beta-bloccante e nell’8.3% dei pazienti nel gruppo senza betabloccante (hazard ratio, 0.96; intervalli di confidenza al 95%, 0.79 – 1.16; P=0.64). Così pure è risultata non significativa la differenza nell’endpoint secondario (morte per ogni causa: 3.9% versus 4.1%). Altri endpoint sono mostrati nella Tabella. Anche l’endpoint di sicurezza (bradicardia – BAV di secondo o terzo grado, ipotensione, sincope, impianto di pacemaker è risultato del 3.4% nel gruppo betabloccante e del 3.2 nel gruppo NO-betabloccante).
Take home message
Nei pazienti con MI acuto, frazione di eiezione conservata (≥50%), un trattamento a lungo termine con betabloccante non ha portato a una riduzione dell’endpoint primario (composito di morte per ogni causa o nuovo MI), rispetto ai pazienti non in terapia betabloccante.
Interpretazione dei dati
La popolazione studiata era volutamente a basso rischio, perchè lo scopo del lavoro era proprio quello di valutare l’efficacia di una terapia betabloccante in pazienti con MI acuto, trattati secondo gli standard più avanzati di terapia raccomandata dalle Linee Guida (quasi tutti i pazienti erano stati rivascolarizzati, le percentuali dei trattati con statine e doppia terapia antipiastrinica erano elevatissime). Non stupisce perciò che l’incidenza degli eventi (morte per ogni causa, nuovo infarto miocardico) fosse piuttosto bassa, inferiore a quella attesa e utilizzata per il calcolo della numerosità del campione. Benchè i risultati di questo trial smentiscano le raccomandazioni delle Linee Guida, essi non giungono del tutto inattesi. Meta-analisi[3]Bangalore S, Makani H, Radford M, et al. Clinical outcomes with β-blockers for myocardial infarction: a meta-analysis of randomized trials. Am J Med 2014;127:939-53; Dahl Aarvik M, Sandven I, … Continua a leggereeseguite su dati di confronto, per quanto osservazionali, non hanno mostrato alcun beneficio dalla terapia betabloccante in pazienti con MI acuto trattati secondo gli standard di cura recenti. Lo studio poneva quale limite per l’arruolamento una FE del 50%: non risponde perciò al quesito clinico se i betabloccanti siano efficaci nei pazienti con valori di tale indice compresi tra il 40% e il 50%. Vi sono tuttavia studi in corso di valutazione della terapia betabloccante in pazienti con MI acuto, che consentono l’arruolamento di pazienti con FE moderatamente depressa. Tra questi, lo studio BETAMI sta arruolando in 15 centri norvegesi circa 10.000 pazienti con infarto acuto riperfuso e valore di FE >40%[4] Munkhaugen J, Ruddox V, Halvorsen S, et al. BEtablocker Treatment After acute Myocardial Infarction in revascularizedpatients without reduced left ventricular ejection fraction (BETAMI): rationale … Continua a leggere.
Bibliografia[+]
| ↑1 | Bangalore S, Makani H, Radford M, et al. Clinical outcomes with β-blockers for myocardial infarction: a meta-analysis of randomized trials. Am J Med 2014;127:939-53 |
|---|---|
| ↑2 | Byrne RA, Rossello X, Coughlan JJ, et al. 2023 ESC guidelines for the management of acute coronary syndromes. Eur Heart J 2023;44:3720-826 |
| ↑3 | Bangalore S, Makani H, Radford M, et al. Clinical outcomes with β-blockers for myocardial infarction: a meta-analysis of randomized trials. Am J Med 2014;127:939-53; Dahl Aarvik M, Sandven I, Dondo TB, et al. Effect of oral β-blocker treatment on mortality in contemporary post-myocardial infarction patients: a systematic review and meta-analysis. Eur Heart J Cardiovasc Pharmacother 2019; 5:12-20 |
| ↑4 | Munkhaugen J, Ruddox V, Halvorsen S, et al. BEtablocker Treatment After acute Myocardial Infarction in revascularizedpatients without reduced left ventricular ejection fraction (BETAMI): rationale and design of a prospective, randomized, open, blinded end point study. Am Heart J 2019;208:37-46 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

