L’isolamento delle vene polmonari (PVI) è il fondamento della terapia ablativa della fibrillazione atriale (AF), ma risulta meno efficace per le forme persistenti (soprattutto quelle di durata >3 mesi) rispetto alle forme parossistiche. Il beneficio incrementale dell’ablazione lineare in questi casi è discutibile, per la difficoltà di ottenere lesioni durevoli. In particolare, appare critica l’ablazione dell’istmo mitralico, sia per la difficoltà di ottenere lesioni durevoli, sia perchè il flutter perimitralico è l’aritmia più frequentemente osservata dopo ablazione lineare. L’infusione di etanolo nella vena di Marshall (Figura 1) determina lesioni chimiche dell’istmo mitralico sia a livello endocardico che epicardico, rafforzando l’efficacia delle lesioni lineari dell’istmo mitralico[1]Valderrábano M, Liu X, Sasaridis C, Sidhu J, Little S, Khoury DS. Ethanol infusion in the vein of Marshall: adjunctive effects during ablation of atrial fibrillation. Heart Rhythm. … Continua a leggere. Tuttavia, non ci sono studi clinici che abbiano verificato l’efficacia di una PVI associata a una strategia di ablazione lineare ottimizzata con l’infusione di etanolo nella vena di Marshall (EIVOM), rispetto alla semplice PVI nei pazienti con AF persistente. Il trial PROMPT-AF è uno studio multicentrico, in aperto, che ha coinvolto 12 centri cinesi includendo 49 pazienti con AF persistente da almeno 3 mesi, randomizzandoli a PVI (n=) oppure a EIVOM (6 -12 mL di etanolo iniettato lentamente da un palloncino over-the- wire gonfio), associata a PVI e ad ablazione lineare del tetto dell’atrio, dell’istmo mitralico e dell’istmo cavo-tricuspidalico. L’età media dei pazienti era 61 anni, la durata mediana della AF di 12 mesi, con un CHA2DS2-VASc score mediano = 1. Nessuno era stato sottoposto ad ablazione prima dell’inclusione nello studio. L’endpoint principale era l’insorgenza di aritmie atriali (AF, flutter o tachicardia atriale di almeno 30 secondi) a un follow-up di 12 mesi, escludendo il periodo di blanking di 3 mesi (solo durante il quale era ammesso l’uso di farmaci antiaritmici, altrimenti considerato come “insuccesso terapeutico”). La terapia anticoagulante era mantenuta per almeno tre mesi. Veniva effettuato un monitoraggio ECG continuo (a 1 derivazione) 1 giorno alla settimana (per 24 ore) per tutto il periodo di follow-up.
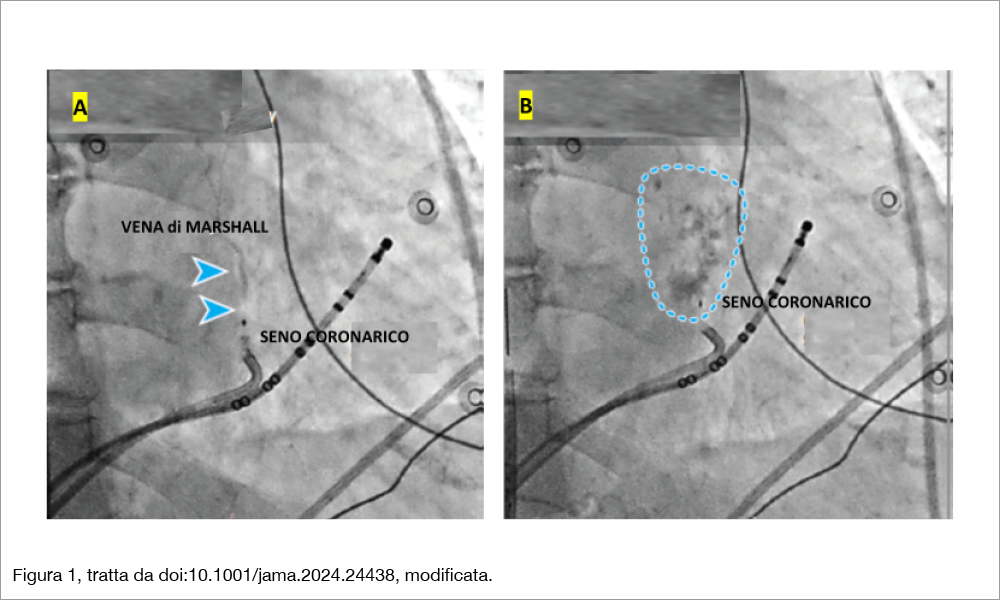
La combinazione di EIVOM, PVI e ablazione lineare comportava più lunghe procedure (188 min vs 141 min, P<.001) e tempi medi di fluoroscopia (15.9 min vs 5.1 min, P<.001). Veniva effettuato EIVOM nell’85% dei pazienti, mentre non era effettuabile per mancata visualizzazione alla venografia o motivi tecnici nel restante 15% dei casi. Dopo 12 mesi, 174 dei 246 pazienti assegnati a PVI+EIVOM con ablazione lineare (70.7%) e 153 dei 249 (61.5%) assegnati a PVI sono rimasti liberi da aritmie atriali (hazard ratio, 0.73; 95%CI, 0.54-0.99, P=.045, Figura 2) senza assumere farmaci antiaritmici. Non veniva osservata alcuna differenza negli outcome secondari (in particolare, la libertà da AF era del 76.4% nel gruppo EIVOM + PVI + ablazione lineare versus 69.9% nel gruppo PVI, HR,0.77; 95% CI, 0.55-1.09). Non si è osservata alcuna differenza significativa tra i due gruppi per quanto riguardava gli eventi avversi (P=.15), tuttavia si segnalano 7 casi di versamento pericardico/pericardite nel gruppo EIVOM+PVI+ablazione lineare.
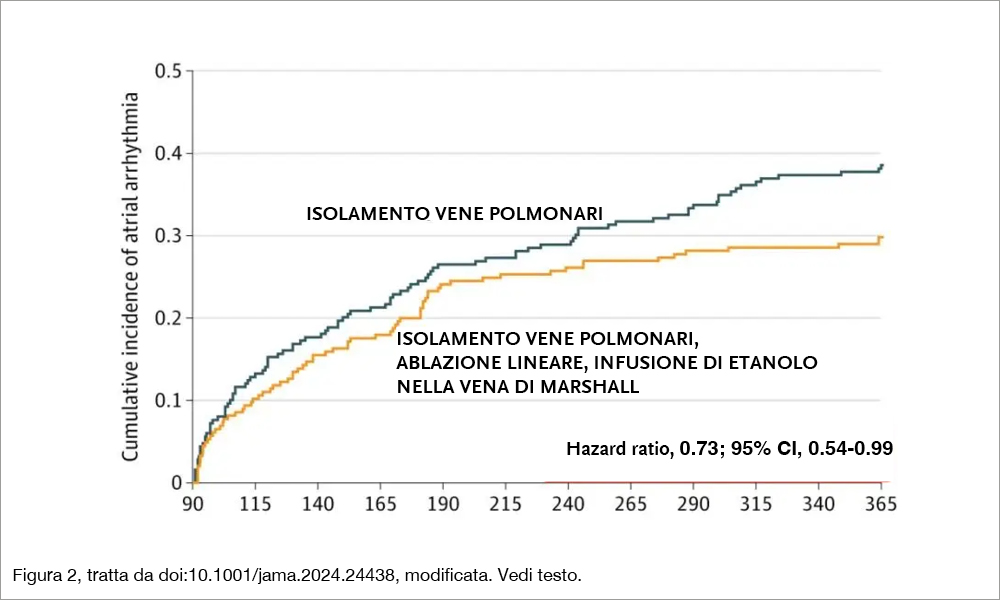
Gli Autori concludono che nei pazienti con AF persistente, un intervento di ablazione che contempli l’isolamento delle vene polmonari, l’ablazione lineare e l’iniezione di etanolo nella vena di Marshall ha significativamente aumentato la libertà da aritmie atriali rispetto al solo isolamento delle vene polmonari a un follow-up di 12 mesi.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

