Abstract
Background: Clinical outcomes and treatment selection after completing the randomized phase of modern trials, investigating antiplatelet therapy (APT) after percutaneous coronary intervention (PCI), are unknown.
Objectives: The authors sought to investigate cumulative 15-month and 12-to-15-month outcomes after PCI during routine care in the MASTER DAPT trial.
Methods: The MASTER DAPT trial randomized 4,579 high bleeding risk patients to abbreviated (n = 2,295) or standard (n = 2,284) APT regimens. Coprimary outcomes were net adverse clinical outcomes (NACE) (all-cause death, myocardial infarction, stroke, and BARC 3 or 5 bleeding); major adverse cardiac and cerebral events (MACCE) (all-cause death, myocardial infarction, and stroke); and BARC type 2, 3, or 5 bleeding.
Results: At 15 months, prior allocation to a standard APT regimen was associated with greater use of intensified APT; NACE and MACCE did not differ between abbreviated vs standard APT (HR: 0.92 [95% CI: 0.76-1.12]; P=0.399 and HR: 0.94 [95% CI: 0.76-1.17]; P= 0.579; respectively), as during the routine care period (HR: 0.81 [95% CI: 0.50-1.30]; P= 0.387 and HR: 0.74 [95% CI: 0.43-1.26]; P= 0.268; respectively). BARC 2, 3, or 5 was lower with abbreviated APT at 15 months (HR: 0.68 [95% CI: 0.56-0.83]; P= 0.0001) and did not differ during the routine care period. The treatment effects during routine care were consistent with those observed within 12 months after PCI.
Conclusions: At 15 months, NACE and MACCE did not differ in the 2 study groups, whereas the risk of major or clinically relevant nonmajor bleeding remained lower with abbreviated compared with standard APT. (Management of High Bleeding Risk Patients Post Bioresorbable Polymer Coated Stent Implantation With an Abbreviated Versus Prolonged DAPT Regimen [MASTER DAPT]; NCT03023020).
Intervista ad Antonio Landi
Fondazione Cardiocentro Ticino, Lugano, Svizzera
Dottor Landi, ci può esporre i dati salienti dello studio?
Lo studio MASTER DAPT è il più ampio trial randomizzato nei pazienti ad alto rischio di sanguinamento (HBR), randomizzati a una duplice terapia antiaggregante abbreviata (abbreviated DAPT) o una standard DAPT. Lo studio ha dimostrato la non-inferiorità della DAPT abbreviata in termini di “major adverse cardiovascular and cerebrovascular events” (MACCEs) e “net adverse clinical events” (NACE) e la superiorità in termini di “major or clinically relevant nonmajor bleeding” (MCB) a 12 mesi. La presente analisi ha ampliato ulteriormente queste evidenze riportando gli outcome clinici finali a 15 mesi e durante il periodo definito di “routine care” (da 12 a 15 mesi dopo la randomizzazione), durante il quale la terapia antipiastrinica (APT) era lasciata a discrezione degli investigatori. I dati salienti di questo studio possono essere riassunti come segue:
- durante il periodo di “routine care”, una percentuale considerevole di pazienti ha ricevuto una APT più intensa di quanto attualmente raccomandato, sia in termini di DAPT piuttosto che singola APT nei pazienti senza indicazione alla terapia anticoagulante orale (OAC), che di singola APT al posto di nessun trattamento nei pazienti con OAC;
- nei pazienti non in terapia con OAC randomizzati a DAPT abbreviata, la DAPT al posto della SAPT a 15 mesi è stata utilizzata prevalentemente in presenza di precedenti eventi ischemici (infarto miocardico, eventi cerebrovascolari o rivascolarizzazione), mentre solo una minoranza dei pazienti avevano presentato eventi pregressi nel braccio standard DAPT. Al contrario, si sono verificati pregressi eventi ischemici solo in una minoranza dei pazienti in trattamento con OAC che hanno continuato la SAPT oltre 1 anno in entrambi i gruppi di trattamento, anche se più frequentemente nel braccio DAPT abbreviata rispetto a quella standard;
- indipendentemente dall’indicazione al trattamento con OAC, la randomizzazione a DAPT abbreviata è risultata associata a una APT meno intensa durante il periodo di “routine care”, dimostrando per la prima volta l’esistenza di un effetto di “carryover”, in base al quale un trattamento precedentemente impostato è più probabile che venga continuato successivamente;
- gli outcomes clinici durante i 3 mesi di “routine care” sono risultati consistenti con quelli osservati durante la fase di studio in cui il trattamento antitrombotico era definito dal protocollo;
- a 15 mesi, i tassi cumulativi di NACE e MACCE sono rimasti simili nei due gruppi di studio, mentre i MCB sono risultati inferiori nei pazienti che erano stati precedentemente assegnati alla DAPT abbreviata, rispetto a quella standard.
I dati di questa ulteriore analisi del MASTER DAPT depongono a favore di una DAPT abbreviata nei pazienti ad alto rischio emorragico. È valida questa conclusione anche per i pazienti con sindrome coronarica acuta?
I pazienti con sindrome coronarica acuta (ACS) vengono considerati tipicamente come pazienti a elevato rischio ischemico, sebbene formalmente la presentazione clinica non rientri tra i criteri di alto o moderato rischio ischemico definiti dalla Società Europea di Cardiologia (doi:10.1093/eurheartj/ehaa575). Per questo motivo, prima della pubblicazione del MASTER DAPT, la preoccupazione maggiore da parte dei clinici rimaneva la sicurezza di una DAPT abbreviata (1 mese) nei pazienti HBR, ACS e/o concomitante moderato/alto rischio ischemico. Per rispondere a questa domanda, è utile una sotto-analisi del MASTER DAPT pubblicata circa un anno fa (European Heart Journal, 2022:43, 3100–3114). In questa analisi, la DAPT abbreviata non è risultata associata a un rischio significativamente più elevato di eventi ischemici, rispetto alla DAPT standard nei pazienti HBR sottoposti a PCI complessa oppure PCI complessa e/o ACS alla presentazione clinica. In aggiunta, la DAPT abbreviata ha comportato sanguinamenti maggiori o MCB significativamente più bassi rispetto a DAPT standard indipendentemente dalla complessità della PCI. Questi dati sono in linea con una precedente analisi che ha dimostrato che, se concorde, il rischio di sanguinamento piuttosto che quello ischemico dovrebbe informare il processo decisionale sulla durata della DAPT (doi:10.1016/j.jacc.2018.11.048). In conclusione, la mia risposta alla domanda riguardo alla validità dei risultati del MASTER DAPT nei pazienti con ACS è assolutamente sì. Tutti i pazienti HBR che si presentano con ACS dovrebbero ricevere una DAPT per 1 mese.
L’inclusione nello studio di pazienti in terapia anticoagulante ha comportato, nel gruppo standard APT, un periodo di triplice terapia antitrombotica più prolungato di quanto raccomandato nelle linee guida. Quanto può aver pesato questa circostanza sul dato finale dello studio?
Sono perfettamente d’accordo che nel MASTER DAPT la durata della triplice terapia antitrombotica nei pazienti OAC randomizzati al braccio standard, è risultata più prolungata rispetto a quanto raccomandato dalle linee guida (Figura 1).
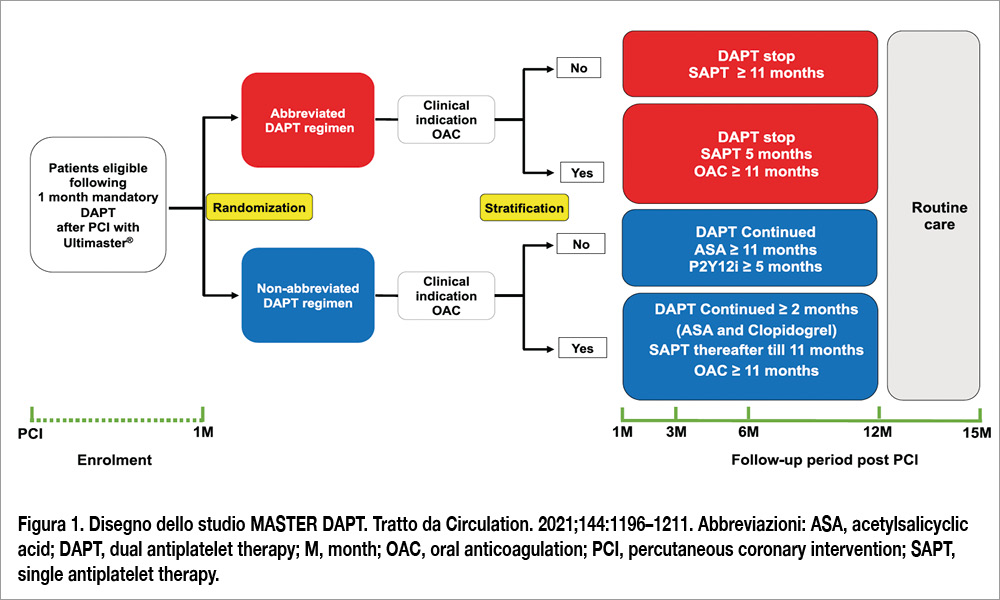
Ricordiamo, infatti, che il protocollo di studio è stato finalizzato nel 2016 prima della pubblicazione delle linee guida pertinenti. Quanto questo trattamento più intensificato nel gruppo standard DAPT abbia influenzato i risultati e favorito il gruppo randomizzato alla DAPT abbreviata è difficile da definire. Certamente, come descritto nella mia prima risposta, il fatto che un trattamento più intensificato sia stato documentato a 12 e 15 mesi nel MASTER DAPT (sia nei pazienti OAC che non-OAC) sembra suggerire che i trattamenti implementati nella pratica clinica si discostino discretamente da quanto raccomandato dalle linee guida. In altre parole, sebbene il trattamento definito dal protocollo sia risultato più intensificato nel gruppo standard DAPT con indicazione a terapia con OAC, i risultati dello studio sono a mio parere altamente consistenti, considerata l’intensità e la durata della triplice terapia antitrombotica che continua ad essere prescritta nella pratica clinica.
Nella fase “routinaria” del vostro report, cioè terminato il periodo dello studio, la percezione da parte degli operatori del rischio ischemico prevale su quella del rischio emorragico. Pensa sia cambiata questa percezione dopo la pubblicazione di MASTER DAPT e di altre analisi che mostrano come una DAPT abbreviata non aumenti il rischio di nuovi eventi ischemici mentre diminuisce il bleeding?
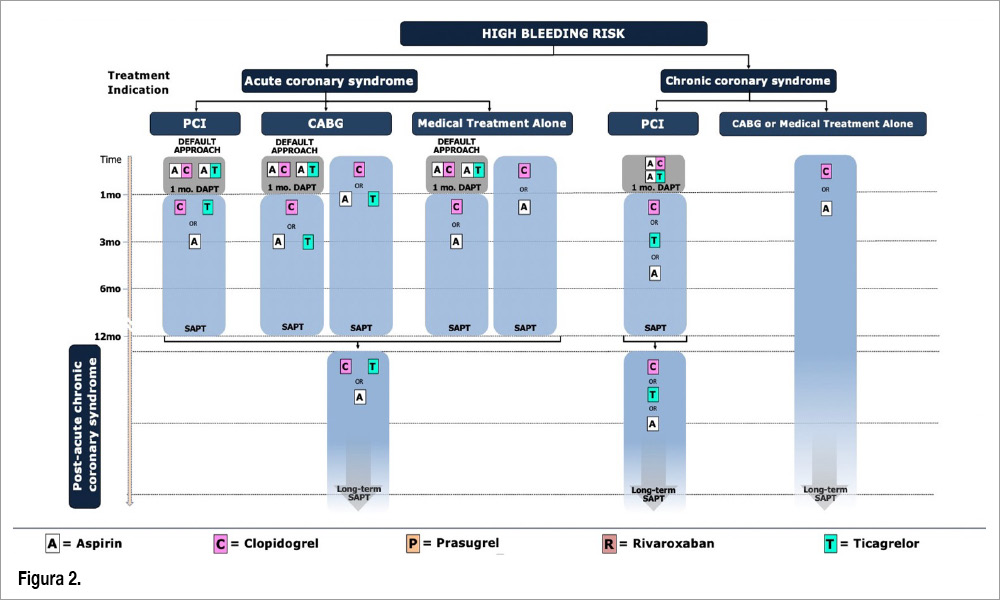
Come è stata adeguatamente specificato, durante la fase di “routine care” la percezione degli operatori del rischio ischemico ha prevalso sul rischio emorragico. Questo ha comportato una terapia antipiastrinica intensificata rispetto a quanto correntemente raccomandato dalle Linee Guida. In particolare, tra i pazienti con indicazione alla terapia con OAC, il 13.5% e il 26.9% dei pazienti randomizzati rispettivamente nel braccio DAPT abbreviata e standard erano in trattamento con singola APT in aggiunta al trattamento anticoagulante a 15 mesi. In assenza di indicazione alla terapia con OAC, il 6.3% e il 16.2% dei pazienti, rispettivamente nel braccio DAPT abbreviata e standard, continuavano ad assumere DAPT a 15 mesi. Personalmente, ritengo che le evidenze siano ormai consolidate supportando una terapia abbreviata nei pazienti ad alto rischio di sanguinamento indipendentemente dal con–comitante rischio ischemico, come supportato dal recente “2022 joint clinical consensus statement of the European Association of Percutaneous Cardiovascular Interventions (EAPCI), Association for Acute CardioVascular Care (ACVC) and European Association of Preventive Cardiology (EAPC)” (European Heart Journal-Cardiovascular Pharmacotherapy, 2023; pvad032) (Figura 2). Dall’altro lato, credo che la percezione del rischio ischemico da parte dei clinici continui ad essere prevalente nella corrente pratica clinica. La speranza è che le evidenze generate dal MASTER DAPT e supportate da recenti documenti di consenso vedano nei prossimi anni un “paradigm shift” nel trattamento antitrombotico dei pazienti HBR sottoposti a PCI sia per sindrome coronarica acuta che cronica.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

