Abstract
Aims: The adoption of percutaneous stellate ganglion blockade for the treatment of drug-refractory electrical storm (ES) has been increasingly reported; however, the time of onset of the anti-arrhythmic effects, the safety of a purely anatomical approach in conscious patients and the additional benefit of repeated procedures remain unclear.
Methods and results: This study included consecutive patients undergoing percutaneous left stellate ganglion blockade (PLSGB) in our centre for drug-refractory ES.
Lidocaine, bupivacaine, or a combination of both were injected in the vicinity of the left stellate ganglion. Overall, 18 PLSGBs were performed in 11 patients (age 69 ± 13 years; 63.6% men, left ventricular ejection fraction 31.6 ± 16%). Seven patients received only one PLSGB; three underwent two procedures and one required three PLSGB and two continuous infusions to control ventricular arrhythmias (VAs). All PLSGBs were performed with an anatomical approach; lidocaine, alone, or in combination was used in 77.7% of the procedures. The median burden of VAs 1 h after each block was zero compared with five in the hour before (p<0.001); 83% of the patients were free from VAs; the efficacy at 24 h increased with repeated blocks. The anti-arrhythmic efficacy of PLSGB was not related to anisocoria. No procedurerelated complications were reported.
Conclusion: Anatomical-based PLSGB is a safe and rapidly effective treatment for refractory ES; repeated blocks provide additional benefits. Percutaneous left stellate ganglion blockade should be considered for stabilizing patients to allow further ES management.
Intervista a Simone Savastano
Fondazione IRCCS Policlinico San Matteo, Pavia
Dottor Savastano, qual è il take home message del vostro studio?
Il take home message del nostro studio è molto semplice: rassicurare i cardiologi sull’esistenza di una metodica semplice ma, soprattutto, sicura ed efficace che rappresenta un’arma in più per la gestione dei pazienti con storm aritmico. Tali pazienti, pur non rappresentando una ampia popolazione, rappresentano sicuramente una sfida per il cardiologo sia clinico che interventista.
Ci può illustrare il vostro approccio per il blocco del ganglio stellato di sinistra?
La tecnica utilizzata nel nostro studio, in realtà, non è una nostra invenzione. Si tratta di una tecnica nota come tecnica di Moore e descritta nella prima metà del novecento. Inizialmente, infatti, il blocco del ganglio stellato era una tecnica nota nel campo della medicina del dolore e solo molto più tardi ne sono state scoperte le possibili implicazioni aritmologiche.
Si tratta di una tecnica anatomica, che pertanto, non richiede il supporto di metodiche di imaging. Ciò la rende particolarmente versatile e applicabile in diversi contesti clinici ed eseguibile in sicurezza, anche da personale che non ha specifiche competenze nell’utilizzo di tecniche eco-guidate. In realtà, nel nostro studio, era prevista anche la possibilità di utilizzare una tecnica eco-guidata con approccio laterale ma gli operatori hanno preferito l’approccio anatomico a dimostrazione della sua più facile applicabilità.
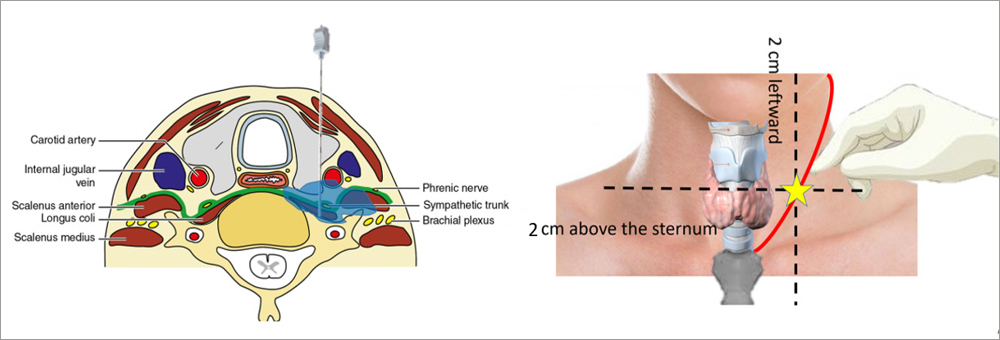
Secondo questa tecnica il punto di iniezione si trova a livello del tubercolo di Chassaignac, un tubercolo osseo posto sul processo trasverso della vertebra C6 e facilmente palpabile. Per identificarlo, solitamente, ci si posiziona a circa due dita al di sopra del giugulo, all’altezza della cartilagine cricoidea, e circa due dita lateralmente (a sinistra nel nostro caso) rispetto la linea mediana. Mentre si approfondano le dita a tale livello occorre dislocare lateralmente il capo sternale del muscolo sternocleidomastoideo in modo da allontanare il fascio vascolare del collo dal sito di iniezione. Una volta identificato il piano osseo, e il tubercolo in particolare, si procede a inserire l’ago in maniera perpendicolare facendolo avanzare fino al piano osseo. Successivamente, dopo aver retratto l’ago di pochi millimetri e verificato con un test di aspirazione, si potrà procedere all’iniezione.
Il liquido andrà a infiltrare i tessuti bagnando le fibre simpatiche. Per massimizzare l’efficacia e fare in modo che il liquido anestetico possa “colare” anche verso gli spazi vertebrali più caudali è consigliabile, se possibile, sollevare la testa del paziente.
Come anestetico locale avete utilizzato sia lidocaina che bupivacaina. In base a quale criterio avviene la vostra scelta? Quanto può durare al massimo un’infusione continua?
In merito al primo quesito il fattore determinante nella scelta è il tempo. La lidocaina e la bupivacaina sono due anestetici locali che si differenziano sia per l’onset dell’effetto che per la durata d’azione.
La lidocaina ha un onset rapido (circa dieci minuti) ma una durata dell’effetto limitato (circa due ore); la bupivacaina, al contrario, ha un onset più lento (circa trenta minuti) ma una durata d’azione molto più
prolungata (sino a 5 ore). Di conseguenza nei pazienti in arresto cardiocircolatorio, normalmente si preferisce sfruttare le caratteristiche della lidocaina e generalmente è il solo farmaco somministrato. Nei pazienti, invece, non in arresto cardiaco ma con aritmie recidivanti, si preferisce somministrarli insieme, in modo da avere un onset rapido e un effetto prolungato.
In casi selezionati, in cui al termine dell’effetto ricompaiono le aritmie, si pensa a una infusione continua e qui veniamo al secondo quesito. Non esistono dati in letteratura circa il tempo limite oltre il quale non è più sicuro proseguire con l’infusione continua. Nella nostra esperienza abbiamo avuto casi che hanno raggiunto anche i dieci giorni consecutivi senza complicanze locali.
In base alla vostra esperienza, questa strategia è la prima scelta da utilizzare in caso di “storm elettrico” refrattario al trattamento medico? Ci sono situazioni in cui è preferibile ricorrere all’ablazione?
Il blocco del ganglio stellato e l’ablazione sono procedure profondamente diverse per molti aspetti e con scopi diversi e, spesso, sono complementari più che alternative. La prima considerazione da fare e che non tutti i centri sono in grado di eseguire una ablazione di tachicardia ventricolare, ancor più se in urgenza. Al contrario, per quanto detto in precedenza, il blocco del ganglio può essere eseguito in ogni centro anche periferico e può permettere di stabilizzare il paziente per poterlo eventualmente trasferire in un centro che possa eseguire l’ablazione. La seconda considerazione è che il blocco del ganglio ha come scopo quello di risolvere lo storm aritmico e non di prevenire le recidive in un follow-up a lungo termine, obiettivo che invece si prefigge l’ablazione transcatetere. Ultima considerazione è che la complementarietà delle due procedure può trovare la sua espressione addirittura durante la procedura stessa di ablazione.
In alcuni casi, infatti, durante la procedura di ablazione si inducono forme di tachicardia ventricolare rapide, poco tollerate dal paziente e diverse dall’aritmia clinica invece più lenta e più facilmente mappabile. In questi casi il blocco del ganglio, proprio per il suo effetto sulle refrattarietà ventricolari, può agevolare la procedura di ablazione rendendo inducibili solo forme più lente e mappabili.
Cinque dei vostri pazienti avevano uno STEMI in fase acuta. Il ripetersi di episodi di fibrillazione ventricolare può rendere impossibile un’esecuzione di PCI primaria e il blocco del ganglio stellato di sinistra essere una manovra rapidamente risolutiva. Come sono evoluti i vostri casi?
Questa è un’ottima osservazione in quanto il blocco del ganglio ha proprio l’intento di sedare lo storm aritmico, permettendo di diagnosticare e di trattare la causa sottostante.
Va inoltre considerato che il blocco del ganglio è tanto più efficace quanto maggiore è l’attivazione simpatica e sicuramente un infarto miocardico acuto, specie se complicato da aritmie ventricolari, comporta una importante attivazione del sistema autonomico. Dei cinque pazienti a cui fa riferimento il lavoro in quattro lo storm aritmico è avvenuto ed è stato trattato prima della rivascolarizzazione mentre in un caso è stato trattato sia prima che dopo la rivascolarizzazione. In tutti i casi, però, ha permesso di ricreare quella stabilità emodinamica per poter portare a termine la procedura. Due dei cinque pazienti sono deceduti per shock cardiogeno, ma liberi da aritmie.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

