Abstract
Objectives: The aim of this study was to investigate the safety and efficacy of coronary protection by preventive coronary wiring and stenting across the coronary ostia in patients at high risk for coronary obstruction after transcatheter aortic valve replacement (TAVR).
Background: Coronary obstruction following TAVR is a life-threatening complication with high procedural and short-term mortality. Methods: Data were collected retrospectively from a multicenter international registry between April 2011 and February 2019.
Results: Among 236 patients undergoing coronary protection with preventive coronary wiring, 143 had eventually stents implanted across the coronary ostia after valve deployment. At 3-year follow-up, rates of cardiac death were 7.8% in patients receiving stents and 15.7% in those not receiving stents (adjusted hazard ratio: 0.42; 95% confidence interval: 0.14 to 1.28; p=0.13). There were 2 definite stent thromboses (0.9%) in patients receiving stents, both occurring after TAVR in “valve-in-valve” procedures. In patients not receiving stents, there were 4 delayed coronary occlusions (DCOs) (4.3%), occurring from 5 min to 6 h after wire removal. Three cases occurred in valve-in-valve procedures and 1 in a native aortic valve procedure. Distance between the virtual transcatheter valve and the protected coronary ostia <4 mm was present in 75.0% of patients with DCO compared with 30.4% of patients without DCO (p=0.19).
Conclusions: In patients undergoing TAVR at high risk for coronary obstruction, preventive stent implantation across the coronary ostia is associated with good mid-term survival rates and low rates of stent thrombosis. Patients undergoing coronary protection with wire only have a considerable risk for DCO.
Intervista a Tullio Palmerini
Alma Mater Studiorum Università di Bologna
Dottor Palmerini, complimenti per questo importante studio, che è la più ampia serie di pazienti in cui è stata effettuata protezione coronarica durante procedura di TAVI. Qual è il take home message dello studio?
L’ostruzione coronarica iatrogena dopo TAVI è un’evenienza rara, ma con tassi di mortalità e morbilità molto elevati. Qualora un paziente riferito a TAVI presenti un elevato rischio di ostruzione coronarica iatrogena, ci sono tre opzioni terapeutiche: il trattamento chirurgico tradizionale di sostituzione valvolare aortica, il trattamento conservativo con terapia medica ed eventualmente valvuloplastica aortica, oppure la TAVI effettuata con protezione coronarica. In questa ultima ipotesi si effettua una procedura che presenta un rapporto rischio-beneficio incerto. In particolare, in caso di impianto di stent agli osti coronarici, qual è il rischio di trombosi di stent? Quale il rischio di ristenosi? Quale la mortalità di questi pazienti? Nonostante la protezione coronarica durante TAVI sia una procedura impiegata da lungo tempo in molti centri in tutto il mondo, questo è avvenuto in assenza di dati che ne giustificassero l’uso ed essendo una procedura infrequente impedisce di avere un adeguato feedback esperienziale circa la sua utilità. Era pertanto necessario uno studio multicentrico internazionale che investigasse i risultati a distanza della procedura: con 236 pazienti arruolati in 19 centri internazionali, il nostro studio mette in evidenza per la prima volta che la TAVI con protezione coronarica effettuata con impianto di stent è una procedura efficace e sicura ad un follow up di almeno tre anni. Pertanto, il messaggio principale dello studio è che anche nei pazienti ad alto rischio di ostruzione coronarica iatrogena, la TAVI rappresenta un’opzione terapeutica perseguibile purché venga effettuata una corretta protezione coronarica.
Nelle conclusioni del vostro lavoro si sottolinea il minor rischio associato a impianto di stent rispetto alla protezione con la sola guidina. Tuttavia, la differenza tra le due opzioni non risulta significativa all’analisi multivariata secondo la quale solo il tipo di valvola impiantata è significativamente correlata alla mortalità cardiaca. Ha più importanza quindi il tipo di valvola impiantata o il tipo di protezione coronarica?
Questa è una domanda molto importante. La protezione coronarica, con solo guida, non rappresenta una soluzione terapeutica finale alternativa all’impianto di stent per prevenire l’ostruzione coronarica, ma è una strategia interlocutoria che l’operatore utilizza nei casi in cui il rischio di ostruzione coronarica sia incerto. Un elemento rilevante è che, in un certo numero di casi, la valutazione del flusso coronarico dopo TAVI con la guida in coronaria può essere fallace perchè il sistema catetere filo guida può essere in grado di garantire il flusso coronarico, spingendo meccanicamente in basso il lembo della valvola nativa nel seno coronarico, creando uno spazio sufficiente per la perfusione coronarica. Infatti, in 4 casi su 93 si è verificata una ostruzione coronarica dopo la rimozione del filo guida. In 3 di questi casi l’occlusione coronarica si è verificata entro 6 ore dalla procedura, suggerendo come potenziali elementi patogenetici, la combinazione di fattori meccanici e trombotici: in 3 casi su 4 il paziente è deceduto. Pertanto, nei casi dubbi, uno stent coronarico dovrebbe essere impiantato, considerando i risultati positivi ottenuti nel registro quando questa scelta è stata operata. Nell’analisi multivariata l’unica variabile indipendente, associata con la mortalità cardiaca a 3 anni, era il tipo di valvola impiantato. Le protesi valvolari self-expanding erano infatti, a mio avviso, associate ad un rischio di mortalità cardiaca più alto rispetto alle protesi balloon-expandable, perchè queste ultime hanno un profilo più basso ed esercitano una pressione più circoscritta sullo stent, come dimostrano le immagini IVUS della Figura 1. La parte distale dello stent è ben espansa nel tronco comune con la normale forma circolare; mentre la parte centrale risulta compressa dal frame della protesi valvolare e ha una forma ellittica (Figura 2) e la parte prossimale beante in aorta è circolare (Figura 3). Al contrario, nel caso di protesi valvolari self-expanding lo stent viene a trovarsi interamente tra il frame della protesi valvolare e la parete aortica e risulta più compresso.
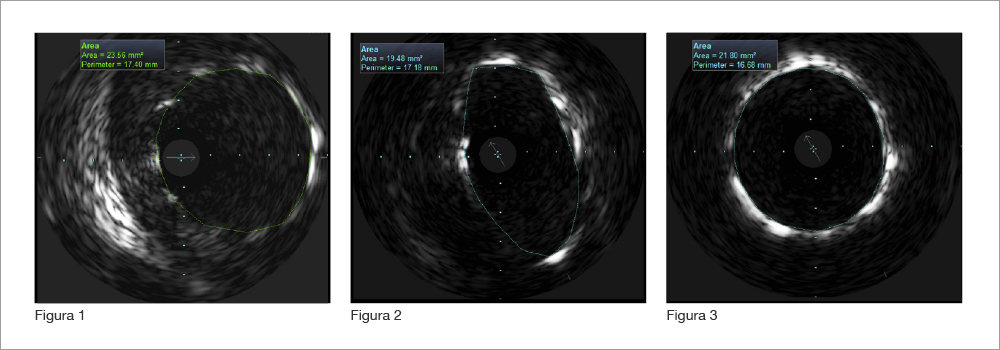
Globalmente ci sono state 6 trombosi di stent e/o occlusioni tardive. Di queste, 5 sono occorse per interventi di “valve-in-valve”, che sembrerebbe perciò essere il gruppo di pazienti in cui il rischio è molto più elevato. Dei 5 eventi, 4 si sono verificati in pazienti che avevano ricevuto valvole “self expandable” (vedi Figura 2 del lavoro). Come giudica questi dati e quali suggerimenti tecnici si sente di dare?
Nelle TAVI valve-in-valve il rischio di ostruzione coronarica, in genere, è più alto rispetto alle valvole native perché alcune bioprotesi chirurgiche sono sovra-anulari e, pertanto, riducono l’altezza delle coronarie rispetto all’anello valvolare altre, invece, come la Mitroflow e la TRIFECTA hanno i lembi valvolari cuciti esternamente all’anello e, pertanto, riducono la distanza tra lembi valvolari e ostio coronarico. Alcune valvole self-expanding, come la Evolute PRO (Medtronic), hanno il vantaggio di essere sovra-anulari e, pertanto, nelle procedure valve-in-valve, specie nei casi di bioprotesi chirurgiche di piccole dimensioni, si associano a gradienti trans-valvolari più bassi rispetto alle protesi balloon-expandable. Tuttavia, nei casi ad alto rischio di ostruzione coronarica iatrogena in cui è necessaria la protezione coronarica, la mia preferenza va alle protesi valvolari balloon-expandable per i motivi esposti nel punto precedente.
Nei 113 pazienti che hanno avuto intervento su valvola nativa si è verificata, invece, una sola occlusione tardiva, peraltro in un paziente con impianto di valvola “balloon expandable”. Nelle procedure su valvole native ha quindi meno importanza il tipo di valvola impiantata?
I dati sembrano suggerire questo. Tuttavia, è necessario continuare a raccogliere dati per verificare la veridicità di questa affermazione.
Quali pazienti nella sua esperienza, oltre a quelli sottoposti a intervento di “valve-invalve” (che sono circa il 60% della vostra casistica) dovrebbero avere una protezione coronarica durante intervento di TAVI?
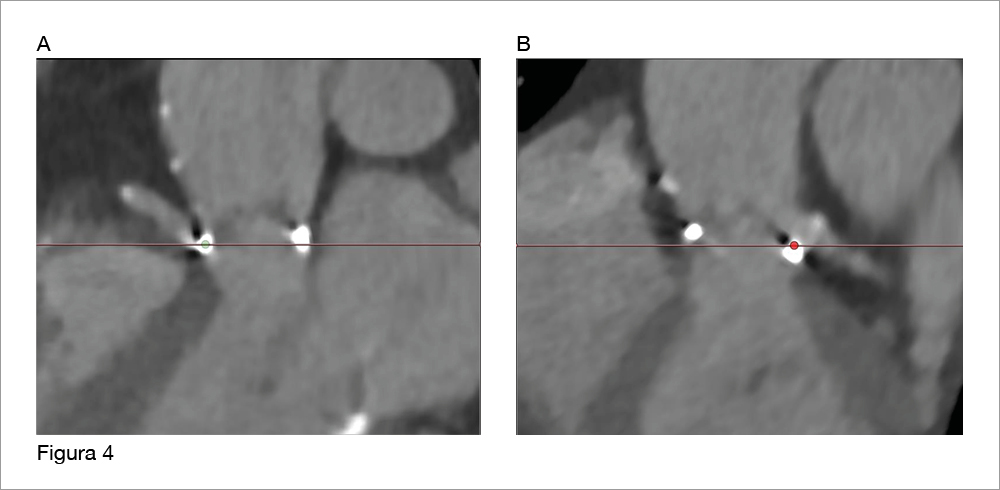
Ci sono casi in cui il rischio di ostruzione coronarica è ovvio, come il caso riportato dalla Figura 4 di un paziente con una protesi valvolare aortica Mitroflow 21 mm con ostio coronarico sia destro (pannello A) che sinistro (pannello B) all’altezza dell’anello valvolare e seni coronarici pressoché virtuali. In tale caso è stata fatta una protezione coronarica con impianto di stent sia all’ostio della coronaria sinistra, che all’ostio della coronaria destra. In altri casi il rischio di ostruzione coronarica è più difficile da valutare, ma l’avvento della TAC ECG-gated come strumento di valutazione del box aortico ha consentito di definire con più precisione le variabili associate a tale complicanza. I fattori di rischio riconosciuti per l’ostruzione coronarica iatrogena durante TAVI sono:
- una altezza coronarica <10 mm; 2) ampiezza dei seni coronarici >< 10 mm;
- ampiezza dei seni coronarici < 27 mm;
- distanza tra valvola aortica virtuale e ostio coronarico < 4mm;
- differenza tra seni di Valsalva e diametro nominale della protesi trans-catetere < 3mm.
Non esiste un singolo fattore con un valore predittivo positivo del 100%, quindi i singoli fattori andranno valutati caso per caso per definire il rischio in ciascun paziente. Un ulteriore ausilio può essere fornito dalla valutazione del flusso coronarico durante l’esecuzione della valvuloplastica aortica. In tali casi, prima della TAVI, si effettua un’angiografia aortica tenendo gonfio il pallone da valvuloplastica nell’anello aortico e si valuta se il mezzo di contrasto riesce a fluire attraverso le coronarie.
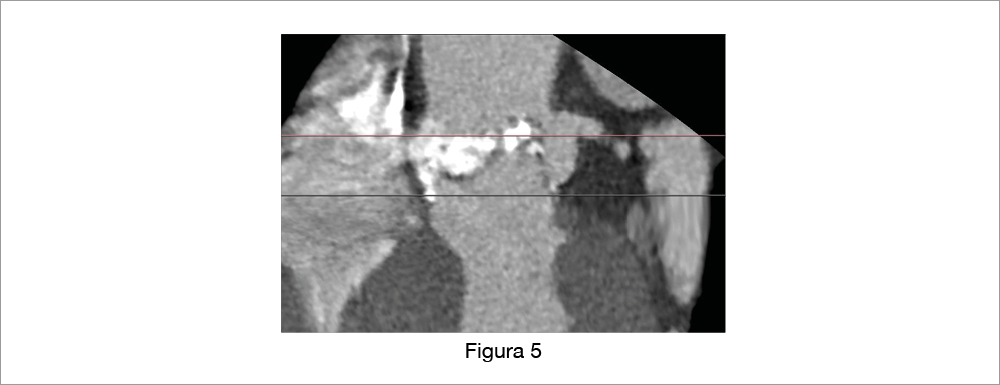
Ci sono tuttavia situazioni in cui l’ostruzione coronarica è imprevedibile. La Figura 5 mostra il caso di un paziente con valvola aortica bicuspide, seni coronarici di 34 mm, e altezza della coronaria sinistra di 14 mm. In questo caso non è stata effettuata alcuna protezione coronarica e, dopo l’impianto di una protesi balloon-expandable, si è verificata l’ostruzione della coronaria sinistra. La presenza di un’enorme calcificazione della cuspide, fusa di fronte all’ostio coronarico sinistro, potrebbe essere stata la causa dell’ostruzione in quanto la non avvenuta separazione tra cuspide coronarica sinistra e cuspide coronarica destra ha consentito di spostare tutto il nodulo di calcio verso l’ostio della coronaria sinistra.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

