Abstract
Objective: To establish the benefits of an early, tailored and low-cost exercise intervention in older patients hospitalised for acute coronary syndrome (ACS).
Methods: The study was a multicentre, randomised assessment of an exercise intervention in patients with ACS ≥70 years with reduced physical performance (as defined by the short physical performance battery (SPPB), value 4-9). The exercise intervention included four supervised sessions (1, 2, 3, 4 months after discharge) and home-based exercises. The control group attended a health education programme only. The outcomes were the 6-month and 1-year effects on physical performance, daily activities, anxiety/ depression and quality of life. Finally, 1-year occurrence of adverse events was recorded.
Results: Overall, 235 patients with ACS (median age 76 (73-81) years) were randomised 1 month after ACS. Exercise and control groups were well balanced. Exercise intervention improved 6-month and 1-year grip strength and gait speed. Exercise intervention was associated with a better quality of life (as measured by EuroQol-visual analogue scale at 6 months 80 (70-90) vs 70 (50-80) points, p<0.001 and at 1 year 75 (70-87) vs 65 (50-80) points, p<0.001) and with a reduced perception of anxiety and/or
depression (6 months: 21% vs 42%, p=0.001; 1 year 32% vs 47%, p=0.03). The occurrence of cardiac death and hospitalisation for cardiac cause was lower in the intervention group (7.5% vs 17%, p=0.04).
Conclusions: The proposed early, tailored, low cost exercise intervention improves mobility, daily activities, quality of life and outcomes in older patients with ACS. Larger studies are needed to confirm the clinical benefit. Trial registration number: NCT03021044.
Intervista a Gianluca Campo
Azienda Ospedaliera Universitaria di Ferrara
Professor Campo, ci può sintetizzare il take home message dello studio HULK?
Come cardiologi ci stiamo ogni anno sempre più accorgendo che l’età media dei nostri pazienti con infarto sta aumentando. I bisogni e le modalità di recupero dei pazienti anziani dopo infarto miocardico differiscono da quelli dei pazienti più giovani. In particolare, i pazienti anziani hanno tempi e modo di recupero della loro performance fisica più lenti e complessi e questo impatta drammaticamente sulla loro mortalità a lungo termine. La riabilitazione cardiologica ha ampiamente dimostrato di essere efficace e in grado di migliorare la performance fisica subito dopo infarto miocardico, ma sappiamo bene che studi specifici per pazienti anziani non sono mai stati svolti e la quota di anziani post-infarto che segue questi percorsi è minima. Lo studio HULK parte da questo background. L’obiettivo era validare un percorso di esercizio fisico semplice, precoce, principalmente da svolgere a domicilio, personalizzato sui bisogni e necessità del paziente anziano post infarto miocardico. I risultati sono incoraggianti e promettenti. Per prima cosa, il programma di esercizio fisico è stato eseguito correttamente per un anno da oltre il 60% dei pazienti. Questo dato è sorprendente se si pensa che la compliance ai percorsi tradizionali di riabilitazione cardiologica – in soggetti più giovani – non supera il 50%. In secondo luogo, l’intervento di esercizio fisico si è tradotto in un generalizzato miglioramento nei pazienti anziani di performance fisica, autonomia funzionale, e stato metabolico e dell’umore in generale.
Osservando i suoi dati risulta che poco più della metà dei pazienti nei due gruppi avessero un “frail status “secondo i criteri Fried. Come sono stati i risultati in questi pazienti rispetto ai pazienti non fragili?
Questo è un punto fondamentale per noi cardiologi. Le definizioni “standard” di fragilità sono state principalmente tarate e validate su popolazioni geriatriche che sono molto differenti per comorbidità e condizione rispetto al paziente cardiologico con infarto miocardico acuto. Quindi, paradossalmente, queste scale tendono a essere troppo severe. In aggiunta, nel paziente cardiopatico l’aspetto dominante e di maggiore interesse per le ripercussioni sull’outcome è la performance fisica. Per questo lo studio HULK ha stratificato i pazienti con una semplice scala che si chiama Short Physical Performance Battery (SPPB) che stima la performance fisica attraverso tre prove banali di cammino, equilibrio e alzata sulla sedia. Noi troviamo che i pazienti nella fascia intermedia, quindi i cosidetti pre-frail per la visione geriatrica o quelli a ridotta performance fisica per la scala SPPB sono il sottogruppo che trova il maggiore beneficio. Se questi pazienti non sono adeguatamente supportati il loro stato funzionale e di performance fisica tende a ridursi e certamente non migliora. Contrariamente se precocemente assistiti con un programma di esercizio fisico mirato hanno un recupero importante e nel giro di pochi mesi diventano fit e in uno stato migliore anche a quello antecedente il ricovero.
Il vostro gruppo si è molto dedicato a sottolineare l’importanza di una stima della fragilità nel paziente anziano con Sindrome Coronarica Acuta (ACS). Uno dei motivi, tuttavia, per cui la fragilità non è valutata routinariamente nelle nostre Cardiologie è anche una certa confusione sulla metodologia da utilizzare per la valutazione. Quali sono le sue riflessioni e i suoi consigli in proposito?
Chiunque frequenti un reparto di cardiologia sa bene che i tempi e la gestione del paziente sono molto differenti da un reparto geriatrico. Ecco perché il paziente cardiopatico richiede certamente delle soluzioni mirate e che siano eseguibili in tempi brevi, prima della dimissione e con conseguenze pratiche immediate. I nostri lavori, come anche quelli di altri gruppi nel mondo, sono alquanto concordi che gli elementi determinanti, che un cardiologo dovrebbe ricercare, sono due: malnutrizione e scarsa performance fisica. Questi due fattori dovrebbero essere aggiunti nel paziente anziano post-infarto ai classici determinati prognostici che tutti conosciamo: frazione d’eiezione, rivascolarizzazione completa, scompenso cardiaco all’esordio, insufficienza renale, fibrillazione atriale. Questi due parametri hanno un impatto sulla mortalità a medio e lungo termine devastante. Fortunatamente, per il cardiologo, entrambi questi parametri sono facili da discriminare e possono essere soggetti a manovre correttive. Due tool semplici (Figura) per discriminarli sono lo Short Physical Performance Battery (SPPB) e il Mini Nutritional Assessment short form (MNA-SF). Entrambi i test non richiedono più di 5 minuti, possono essere tranquillamente eseguiti anche dal personale infermieristico e permettono, facilmente, di identificare la condizione alla dimissione del paziente per guidare gli interventi successivi.
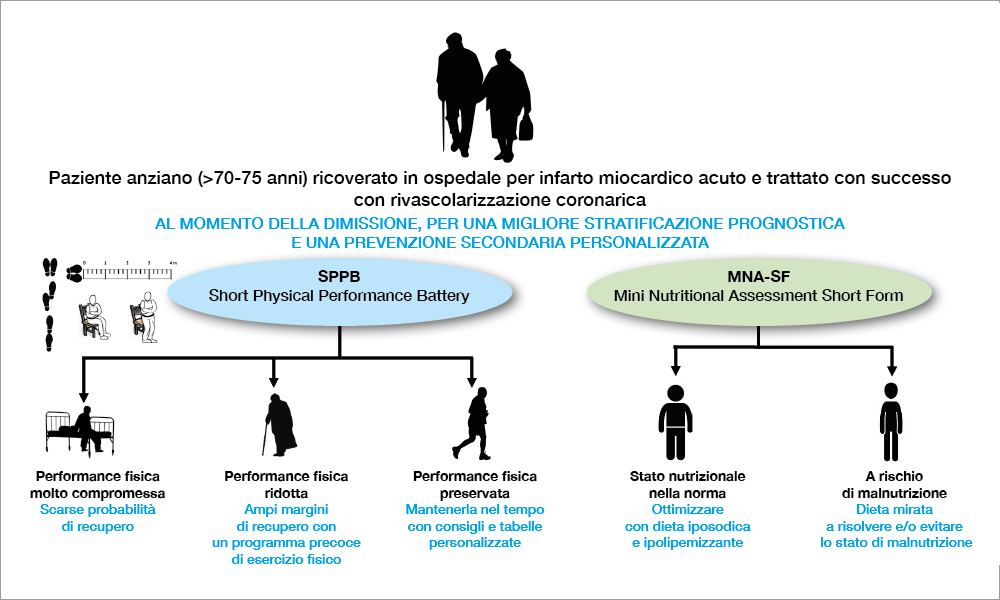
Una delle obiezioni che possono essere rivolte alla valutazione routinaria della fragilità nelle ACS rispetto ad altre condizioni cliniche, come ad esempio il paziente che va incontro a una TAVI, è che, mentre per la TAVI un grado avanzato di fragilità può rendere futile un intervento, per le ACS il discorso è diverso, in quanto l’approccio interventistico, soprattutto nello STEMI, affronta un problema acuto del paziente favorendo un recupero più rapido e con meno eventi clinici rispetto all’approccio conservativo. Cosa ne pensa?
Penso che l’obiezione sia assolutamente logica e vera. Il problema è che l’intervento isolato non risolve il problema. I dati di real-life sono chiari e ben differenti dal mondo fatato dei trial clinici. Fino al 30% dei pazienti sottoposti a TAVI – a un anno – muore o ha una nuova ospedalizzazione. I pazienti anziani, dopo infarto, hanno ancora una mortalità a un anno intorno al 10% con un rate di riospedalizzazione complessivo intorno al 20%. Quindi, io credo sia evidente che nei pazienti anziani l’intervento (TAVI o PCI che sia) è solo un pezzettino del puzzle “trattamento del paziente”. Se l’obiettivo della comunità cardiologica è confinato alla dimissione ospedaliera, allora sono assolutamente concorde che lo screening della performance fisica e della malnutrizione nel paziente anziano siano inutile. PCI e TAVI sono più che sufficienti per dimettere il paziente dall’ospedale. Se invece la comunità cardiologica si prefigge un obiettivo più a lungo termine, che è la riduzione della mortalità a lungo termine associato a un miglioramento della qualità di vita, allora è necessario identificare i pazienti anziani pre-frail, a rischio di malnutrizione e con ridotta performance fisica per associare agli interventi, percorsi mirati di dieta e esercizio fisico. Solo in questo modo si ottimizzerà nel tempo lo sforzo compiuto in ospedale.
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

