Inquadramento
L’impianto in urgenza di una seconda protesi valvolare per difficoltà, errori tecnici o non corretto posizionamento della prima protesi, rappresenta una non rara complicanza delle procedure di TAVI. Quali siano le cause e le conseguenze tuttavia non è mai stato indagato in casistiche ampie.
Lo studio in esame
Si tratta di uno studio retrospettivo di 223 pazienti consecutivi, sottoposti a impianto di una doppia protesi valvolare durante procedura di TAVI (2V-TAVI), inclusi in un registro internazionale di oltre 20.000 pazienti trattati in 16 centri partecipanti (di cui 4 italiani). Applicando un’analisi di propensity score matching (1:4) 213 pazienti 2V-TAVI sono stati confrontati con 852 pazienti con singolo impianto di protesi valvolare (1V-TAVI).
L’età media nei due gruppi era simile (81.3 anni in media), così come la distribuzione dei sessi (51.6% donne). L’incidenza di 2V-TAVI è diminuita nel tempo, e la causa più frequente (80% dei casi) era rappresentata dalla presenza di significativa insufficienza aortica per impianto troppo alto (46% dei casi) o troppo basso (34% dei casi) della prima valvola. L’impianto di 2V-TAVI era associato a bicuspidia aortica,
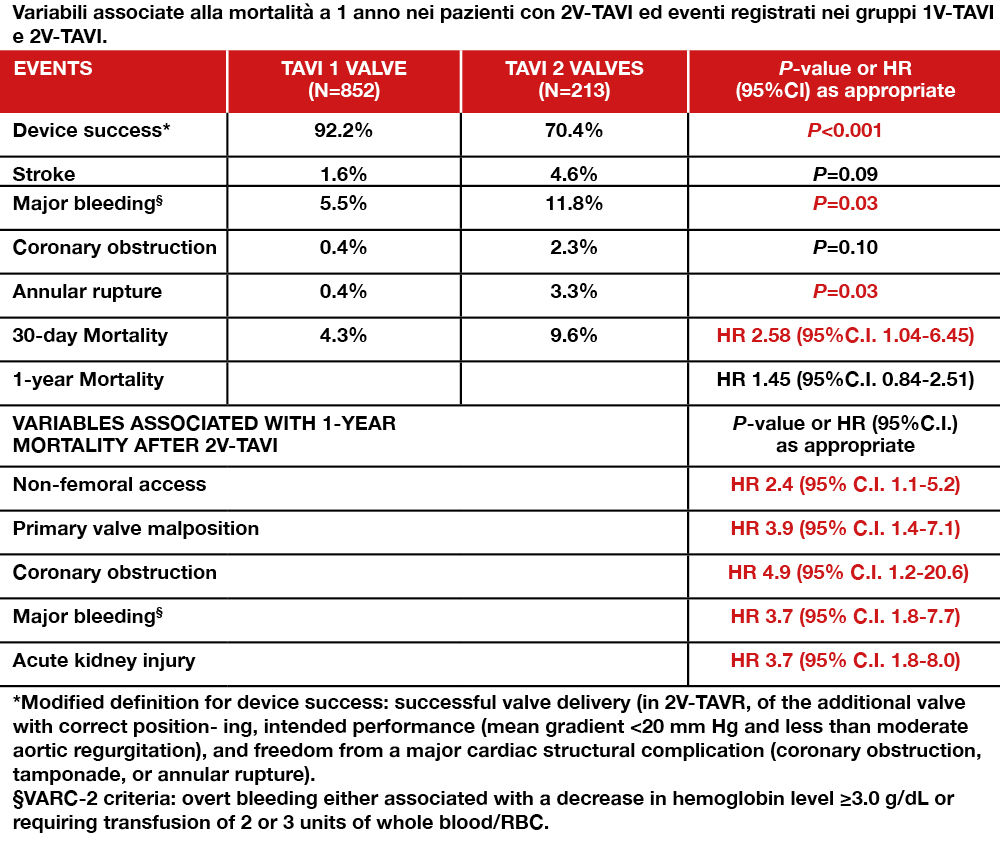
insufficienza aortica almeno moderata, accesso non femorale e valvole non di ultima generazione e auto-espandibili. La mortalità è risultata aumentata significativamente a 30 giorni, ma non a 1 anno nel gruppo con 2V-TAVI. Le complicanze peri-procedurali, i risultati del follow-up a 30 giorni e a 1 anno nei pazienti con 2V-TAVI e 1V-TAVI, così come le variabili associate a rischio di morte a 1 anno dopo 2V-TAVI sono espressi nella Tabella.
Take home message
L’insufficienza aortica residua, dopo malposizionamento della prima protesi valvolare, è stata la causa più frequente di necessità di impianto di una seconda valvola, un’evenienza che tuttavia si è ridotta nel tempo. La presenza di bicuspidia, insufficienza aortica, accesso non femorale e impianto di valvola auto-espandibile predispongono a 2V-TAVI, che si associa a un rischio aumentato di complicanze, morbidità e
mortalità a 30 giorni, ma non mortalità a 1 anno rispetto a 1V-TAVI.
Interpretazione dei dati
Come sottolineato dagli Autori, nonostante la TAVI sia maturata sostanzialmente negli ultimi anni, grazie all’aumento dei volumi procedurali e dell’esperienza degli operatori, a una migliore selezione dei pazienti e ai progressi della tecnologia, il corretto posizionamento della protesi valvolare rimane non scontato. Un
risultato incoraggiante di questo studio è stata la diminuzione nel tempo dell’incidenza di 2V-TAVI dal 3% nel 2014 all’1% nel 2018. Sebbene questo possa riflettere la diminuzione del rischio chirurgico dei pazienti candidati a TAVI, è più probabile che ciò sia associato alla curva di apprendimento e ai progressi generali della TAVI nel corso degli anni. Lo studio ha inoltre confermato come caratteristiche della valvola aortica, sia morfologiche, come la bicuspidia, che funzionali, come l’insufficienza almeno moderata, aumentino il rischio di 2V-TAVI, mentre l’utilizzo di valvole riposizionabili non mitiga il rischio di 2V-TAVI. Il fattore predisponente più forte per 2V-TAVI è l’accesso procedurale non femorale, che si è confermato associato a una mortalità più elevata. In circa l’80% dei casi, il malposizionamento della prima valvola, e la conseguente insufficienza aortica residua, ha portato alla procedura di 2V-TAVI. Infine, tenendo a mente gli outcome riportati nello studio, è lecito concludere che sebbene una procedura di 2V-TAVI sia generalmente efficace, essa è associata a un’aumentata incidenza di complicanze acute, morbilità e mortalità rispetto a 1V-TAVI. Tra le limitazioni dello studio gli Autori menzionano l’assenza di analisi delle immagini attraverso un core lab dedicato e l’assenza di criteri pre-specificati per l’impianto di una seconda valvola. Vi era inoltre un numero elevato di pazienti senza dati di follow-up a 30 giorni (4.0% nel gruppo 2V-TAVI e 17% nel gruppo 1V-TAVI).
L’opinione di Damiano Regazzoli e Pier Pasquale Leone
IRCCS Humanitas Research Hospital, Rozzano (MI)
Lo studio presentato è andato a rispondere diligentemente al quesito: quali sono l’incidenza, le cause e gli outcome della TAVI quando è necessario l’impianto urgente di una valvola supplementare durante la procedura indice? Innanzitutto, è bene ricordare che ci troviamo di fronte a una complicanza seria e che, se sufficientemente grave, la failure del device, spesso causata da insufficienza aortica residua per malposizionamento della valvola, può rapidamente portare a instabilità emodinamica (fino a shock cardiogeno) o congestione polmonare acuta (fino all’edema polmonare). L’impianto di una valvola supplementare che estenda la tenuta intorno all’anulus, in particolare in valvole impiantate troppo in alto (troppo “aortiche”) o troppo in basso (troppo “ventricolari”) in assenza di embolizzazione, può ripristinare la normale funzione protesica e rappresenta in alcuni casi un vero e proprio “salvavita”. Comunque, è importante sottolineare come nella maggior parte dei casi la failure del device sia una complicanza che può essere gestita per via transcatetere, senza necessità di conversione della procedura in chirurgia a cuore aperto.
Per quanto riguarda il primo punto di discussione, ovvero l’incidenza di 2V-TAVI, gli Autori hanno evidenziato come essa sia diminuita dal 2014 al 2018 (23/785, [2.9%] versus 26/2.747, [1.0%]), e questo è in linea con i valori assoluti dei casi riportati nel registro americano della Society of Thoracic Surgeons/American College of Cardiology Transcatheter Valve Therapy (388 casi nel 2014 e di 216 casi nel 2018). Da sottolineare, peraltro, come nello stesso periodo si sia assistito a un sostanziale aumento del volume di procedure di TAVI (16,312 nel 2014, 59,168 nel 2018)[1]Carroll JD, Mack MJ, Vemulapalli S, et al. STS-ACC TVT registry of transcatheter aortic valve replacement. J Am Coll Cardiol. 2020; 76(21):2492-2516.. Questi sono dati molto promettenti, derivanti principalmente dalla progressiva esperienza acquisita dagli operatori e dalle sempre migliori performance delle progressive iterazioni delle valvole transcatetere attualmente in commercio. In particolare questa evoluzione è stata caratterizzata da sistemi di delivery più stabili e sistemi di sealing paravalvolare più efficaci. Sono stati confermati, inoltre, fattori predisponenti alla failure del device, come la bicuspidia aortica (spesso associata a un’anatomia della radice aortica più complessa[2]Yoon SH, Kim WK, Dhoble A, et al. Bicuspid Aortic Valve Stenosis Transcatheter Aortic Valve Replacement Registry Investigators. Bicuspid aortic valve morphology and outcomes after transcatheter … Continua a leggere, il rigurgito aortico pre-esistente e l’accesso non femorale (come peraltro riportato dallo studio PARTNER 2 già nel 2016[3]Leon MB, Smith CR, Mack MJ, et al; PARTNER2 Investigators. Transcatheter or surgical aortic-valve replacement in intermediate-risk patients. N Engl J Med. 2016;374(17):1609-1620.. Un secondo dato estremamente rilevante è la causa che ha portato a impianto urgente di una seconda valvola nella medesima procedura: nell’80% dei casi tale manovra si è resa necessaria per severa insufficienza aortica residua (soprattutto paravalvolare). Sebbene per la maggior parte di casi questa sia legata a un posizionamento troppo alto o troppo basso della valvola, è importante sottolineare che in una percentuale discreta di casi (7.5%) si sia assistito a una vera e propria embolizzazione aortica o ventricolare del dispositivo[4]Ibebuogu UN, Giri S, Bolorunduro O, Tartara P, Kar S, Holmes D, Alli O. Review of reported causes of device embolization following trans-catheter aortic valve implantation. Am J Cardiol 2015;115(12): … Continua a leggere. Anche in questo caso è importante sottolineare che varie cause di malposizionamento, come ad esempio una incorretta proiezione di impianto o un errore nel sizing della valvola, sono anch’esse in progressiva riduzione, prevenute da una buona pianificazione della procedura.
Il terzo punto indagato da questo studio riguarda gli outcome di 2V-TAVI. Sebbene la strategia 2V-TAVI abbia raggiunto il successo del device nel 70% dei casi e una funzione emodinamica della valvola simile a quella di 1V-TAVI, le complicanze periprocedurali sono state più rappresentate in questo gruppo, comportando un rischio di mortalità a 30 giorni notevolmente aumentato rispetto a 1V-TAVI (p=0.04). Quindi, dai dati emerge come, nonostante la fattibilità tecnica, una procedura di 2V-TAVI sia caratterizzata da rischi peculiari e aumentati rispetto a 1V-TAVI, quali l’ostruzione coronarica, il danno renale da mezzo di contrasto o i sanguinamenti maggiori. Per concludere, è bene tenere a mente le opzioni di trattamento alternative al 2V-TAVI, ovvero la chirurgia urgente o il trattamento conservativo. Nonostante nel gruppo di 2V-TAVI sia riportata una conversione alla chirurgia del 3.7% (8 pazienti), i dati sulla conversione alla chirurgia non sono disponibili per il gruppo di 1V-TAVI. Il tasso di conversione dalla TAVI alla chirurgia negli Stati Uniti è sotto l’1%[5]Carroll JD, Mack MJ, Vemulapalli S, et al. STS-ACC TVT registry of transcatheter aortic valve replacement. J Am Coll Cardiol. 2020; 76(21):2492-2516.. Nell’era attuale, dove molti pazienti trattati con TAVI sono a basso rischio chirurgico e la soglia per la conversione alla chirurgia è relativamente più bassa, sarà interessante indagare il ruolo della 2V-TAVI rispetto alla chirurgia d’urgenza. In futuro sarà molto interessante affrontare il tema della failure della TAVI anche nel contesto non urgente, confrontando pazienti sottoposti a redo-TAVI, sottoposti a chirurgia o trattati conservativamente, in modo da saperne di più sui pazienti ritenuti non idonei a redo-TAVI, apprezzare il burden epidemiologico del problema, individuare le principali ostilità anatomiche sulla scorta di dati di imaging (ad esempio della radice aortica) ed elaborare strategie per mitigare questi problemi.
Bibliografia[+]
| ↑1, ↑5 | Carroll JD, Mack MJ, Vemulapalli S, et al. STS-ACC TVT registry of transcatheter aortic valve replacement. J Am Coll Cardiol. 2020; 76(21):2492-2516. |
|---|---|
| ↑2 | Yoon SH, Kim WK, Dhoble A, et al. Bicuspid Aortic Valve Stenosis Transcatheter Aortic Valve Replacement Registry Investigators. Bicuspid aortic valve morphology and outcomes after transcatheter aortic valve replacement. J Am Coll Cardiol. 2020;76(9):1018-1030. |
| ↑3 | Leon MB, Smith CR, Mack MJ, et al; PARTNER2 Investigators. Transcatheter or surgical aortic-valve replacement in intermediate-risk patients. N Engl J Med. 2016;374(17):1609-1620. |
| ↑4 | Ibebuogu UN, Giri S, Bolorunduro O, Tartara P, Kar S, Holmes D, Alli O. Review of reported causes of device embolization following trans-catheter aortic valve implantation. Am J Cardiol 2015;115(12): 1767–1772 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

