Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Alcuni studi randomizzati hanno evidenziato il beneficio ottenuto da una rivascolarizzazione completa nei pazienti STEMI[1]Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med. 2019;381:1411–1421., raccomandata con alto grado di evidenza (I, A) dalle Linee Guida europee del 2023 per le sindromi coronariche acute[2]Byrne RA, Rossello X, Coughlan JJ, et al. ESC Scientific Document Group. 2023 ESC guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44:3720–3826.. Maggiore incertezza, per l’esiguità dei dati a disposizione, riguarda i pazienti NSTEMI, soprattutto quelli anziani, anche se alcuni dati osservazionali mostrano una riduzione di eventi cardiovascolari nei pazienti sottoposti a rivascolarizzazione completa[3]Montalto C, Morici N, Myat A, et al. Eur J Intern Med, 105:82-88 https://doi.org/10.1016/j.ejim.2022.09.006..
Lo studio in esame
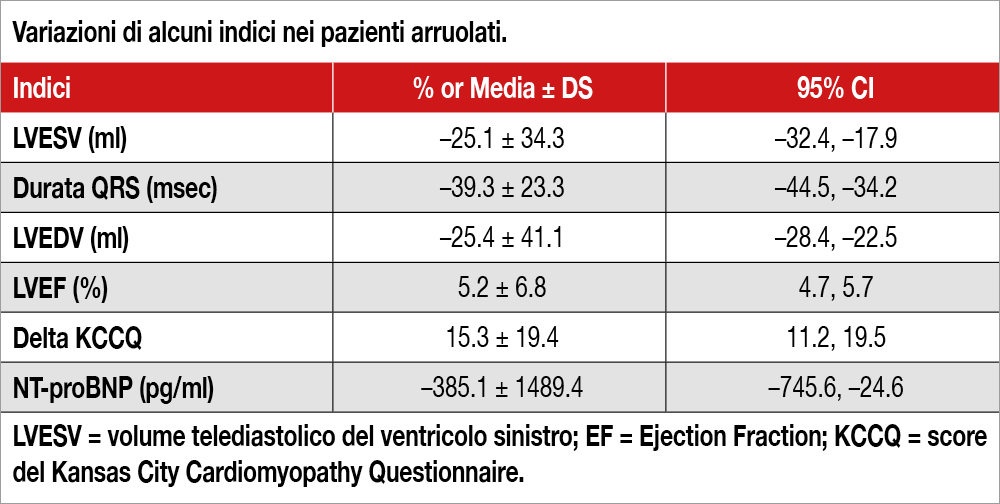
Lo studio è una analisi pre-specificata dello studio FIRE (Functional Assessment in Elderly MI Patients with Multivessel Disease) che ha randomizzato 1.445 pazienti di età ≥75 anni, con infarto miocardico (MI), a una rivascolarizzazione completa (Complete group) eseguita in base a una valutazione fisiopatologica (misura della FFR), oppure a trattamento della sola lesione culprit (Culprit-only group). Una diagnosi di STEMI è stata posta in 509 pazienti (età media 81.2; diabete 24%; FE 46%; randomizzati a Culprit-only, n = 256 vs Complete, n = 253) e di NSTEMI in 936 pazienti (età media 80.8 anni, diabete 36%; FE 51%, randomizzati a Culprit- only, n = 469 vs Complete, n = 467). I pazienti STEMI del Complete group hanno avuto la rivascolarizzazione delle lesioni non-culprit con procedure “staged” nell’88% dei casi versus 48% dei pazienti NSTEMI (P<0.01). L’outcome primario (morte, MI, stroke, o rivascolarizzazione a 1 anno) è stato significativamente ridotto da una rivascolarizzazione completa nella popolazione globale; nei pazienti NSTEMI tale riduzione a vantaggio del “Complete group” era del 29% e risultava statisticamente significativa (20.9% versus 15.4%; HR: 0.71; 95% CI: 0.53- 0.97), mentre nei pazienti STEMI vi era una riduzione solo numerica dell’endpoint (21.1% versus 16.2%; HR: 0.75; 95% CI: 0.50-1.13). Tuttavia, la P for interaction dei risultati ottenuta nei pazienti STEMI e NSTEMI risultava negativa (P for interaction, 0.846). Così pure nessuna eterogeneità dei risultati veniva osservata per gli endpoint secondari dello studio, descritti nella Tabella.
Take home message
La prognosi dei pazienti anziani con infarto miocardico (sia STEMI che NSTEMI) è migliore se sottoposti a una rivascolarizzazione completa, basata su una valutazione fisiopatologica delle stenosi (FFR), rispetto ai pazienti trattati con la sola rivascolarizzazione della lesione culprit.
Interpretazione dei dati
L’analisi qui presentata aggiunge informazioni interessanti al risultato globale dello studio che ha mostrato, in una popolazione anziana con infarto miocardico, la superiorità di una rivascolarizzazione completa, basata su una indagine fisiopatologica delle stenosi non culprit, rispetto al trattamento della sola lesione culprit[4]Biscaglia S, Guiducci V, Escaned J, et al. Physiology-guided complete versus culprit-only PCI in older MI patients. N Engl J Med. 2023;389:889–898.. L’importanza dello studio consiste nell’estensione dei risultati ai pazienti NSTEMI, cioè quelli per i quali l’evidenza della letteratura è più sfumata e meno convincente. Va sottolineato che nello studio FIRE vi era una prevalenza di pazienti NSTEMI rispetto a quelli con STEMI e sono stati proprio i NSTEMI a trascinare il risultato dello studio. Le implicazioni hanno ricadute pratiche nella attività clinica quotidiana. La maggior parte degli interventisti è restia a trattare nei pazienti con età avanzata più vasi coronarici, sia per la presenza di comorbilità che per l’anatomia delle lesioni, spesso molto complesse, condizioni che possono rendere complicate le procedure di rivascolarizzazione percutanea. Tuttavia i dati di questa analisi indicano che un approccio minimalista a questi pazienti non è sufficiente, non solo in termini di maggiori probabilità di rivascolarizzazioni future ma, soprattutto, in termini di mortalità cardiovascolare e di infarto miocardico ricorrente. Inoltre, poiché la lesione culprit è talora difficile da individuare nei pazienti NSTEMI[5]Heitner JF, Senthilkumar A, Harrison JK, et al. Identifying the infarct-related artery in patients with non-ST-segment- elevation myocardial infarction. Circ Cardiovasc Interv. 2019;12:e007305., una strategia di rivascolarizzazione completa ha molte più probabilità di trattare il vaso coronarico responsabile della condizione patologica rispetto alla dilatazione di una singola stenosi, identificata con criteri non sempre precisi.
Bibliografia[+]
| ↑1 | Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med. 2019;381:1411–1421. |
|---|---|
| ↑2 | Byrne RA, Rossello X, Coughlan JJ, et al. ESC Scientific Document Group. 2023 ESC guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44:3720–3826. |
| ↑3 | Montalto C, Morici N, Myat A, et al. Eur J Intern Med, 105:82-88 https://doi.org/10.1016/j.ejim.2022.09.006. |
| ↑4 | Biscaglia S, Guiducci V, Escaned J, et al. Physiology-guided complete versus culprit-only PCI in older MI patients. N Engl J Med. 2023;389:889–898. |
| ↑5 | Heitner JF, Senthilkumar A, Harrison JK, et al. Identifying the infarct-related artery in patients with non-ST-segment- elevation myocardial infarction. Circ Cardiovasc Interv. 2019;12:e007305. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

