Inquadramento
La fractional flow reserve (FFR) e la instantaneous wave-free ratio (iFR) sono utilizzate per valutare il significato fisiopatologico delle stenosi coronariche, e individuare quelle per le quali il trattamento invasivo con PCI è clinicamente indicato [1]De Bruyne B, Pijls NH, Kalesan B, et al. Fractional flow reserve-guided PCI versus medical therapy in stable coronary disease. N Engl J Med 2012;367:991-1001[2]Davies JE, Sen S, Dehbi HM, et al. Use of the instantaneous wave-free ratio or fractional flow reserve in PCI. N Engl J Med 2017;376:1824-34. Sono invece raramente utilizzate per esaminare il risultato finale della PCI. Lo studio DEFINE PCI [3]Jeremias A, Davies JE, Maehara A, et al. Blinded physiological assessment of residual ischemia after successful angiographic percutaneous coronary intervention: The DEFINE PCI Study. JACC Cardiovasc … Continua a leggere ha dimostrato come, in circa un quarto delle procedure, il valore finale di iFR sia patologico (iFR ≤0.89) nella maggior parte dei casi (81.6%) per la presenza di una stenosi focale non trattata (definita come una variazione di iFR >0.03 unità entro un segmento di 15 mm). Non è chiaro, tuttavia, quale sia il correlato clinico a distanza di questo dato e quale sia il valore soglia di iFR post-procedurale per il quale si possa prevedere un rischio di eventi nel successivo anno di follow-up.
Lo studio in esame
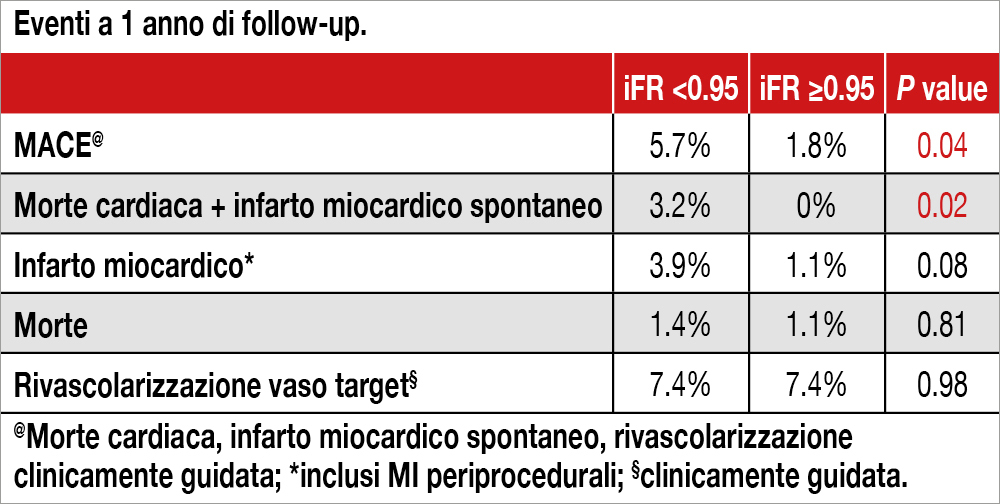
In 467 pazienti con 520 vasi analizzabili (mediana età 67 anni), un valore post-PCI di iFR ≥0.95 (presente nel 39% dei casi) è stato identificato come il cut-off migliore per discriminare i pazienti in base all’endpoint combinato morte/infarto miocardico a 1 anno dalla procedura (area sotto la curva 0.74; 95% CI 0.61–0.88). Inoltre tale cut-off risultava associato a una riduzione significativa dei MACE – morte cardiaca, infarto miocardico spontaneo, necessità di rivascolarizzazione su base clinica – a 1 anno di follow-up rispetto ai pazienti con post-PCI iFR <0.95 (1.8% vs. 5.7%; p=0.04) (vedi Tabella). Per i pazienti molto sintomatici, lo score Seattle Angina Questionnaire Angina Frequency risultava più frequentemente migliorato (aumento di almeno 10 punti nello score finale) nei pazienti che raggiungevano un valore post-PCI di iFR ≥0.95.
Take home message
Un valore di iFR ≥0.95 al termine di una procedura di PCI (ritenuta efficace dal punta di vista angiografico) si associa a una prognosi migliore a 1 anno di follow-up rispetto a un valore <0.95. Nei pazienti altamente sintomatici, inoltre, una valutazione finale funzionale ottimale (iFR ≥0.95) comporta anche una maggiore riduzione dei sintomi anginosi.
Interpretazione dei dati
Gli Autori osservano che lo studio della fisiologia coronarica dopo esecuzione di PCI è scarsamente effettuato, benchè vi siano dati analoghi a quelli osservati nel DEFINE-PCI utilizzando la FFR [4]Rimac G, Fearon WF, De Bruyne B, et al. Clinical value of a post-percutaneous coronary intervention fractional flow reserve value: A system review and meta-analysis. Am Heart J 2017;183:1-9. Tuttavia, per la sua facilità di uso e la non necessità di iniettare adenosina, iFR meglio si presta a questa finalità. Poiché la causa più frequente di risultato subottimale riscontrata in questo studio era a livello dei segmenti adiacenti allo stent, l’analisi post-PCI potrebbe assumere un significato anche pratico, non solo speculativo. È chiaro, tuttavia che solo uno studio randomizzato può avvalorare una tale conclusione. A tale proposito è in corso il trial internazionale “Distal Evaluation of Functional performance with Intravascular sensors to assess the Narrowing Effect: Guided Physiologic Stenting (DEFINE GPS)” che sta randomizzando oltre tremila pazienti a procedura di PCI standard versus una procedura guidata da iFR, avendo un endpoint primario clinico a 2 anni costituito da un composito di morte cardiaca, infarto miocardico, necessità di rivascolarizzazione e ospedalizzazione per instabilizzazione clinica.
L’opinione di Ovidio De Filippo
A.O.U. Città della Salute e della Scienza, Torino, Italy
In questa analisi a posteriori dello studio DEFINE PCI, Patel e collaboratori fanno da apripista per una delle prossime possibili evoluzioni della rivascolarizzazione percutanea “di precisione”. L’introduzione della valutazione fisiologica invasiva, nel mondo dell’angioplastica percutanea, ha segnato una svolta epocale e un cambio di prospettiva senza precedenti. Abbiamo imparato infatti che fidarsi dell’occhio umano nella valutazione delle stenosi coronariche non è sufficiente. La diagnosi di significatività di una lesione, principalmente nel contesto di sindromi coronariche croniche, è oggi affidata alla misurazione della stessa mediante FFR e/o iFR.
Gli studi che si sono susseguiti nel tempo fino alla consacrazione delle due metodiche hanno comprensibilmente cercato di rendere le stesse di facile introduzione e utilizzo nella pratica clinica, in particolare cercando la validazione di cut-off dicotomici che aiutassero l’interpretazione dei risultati, celando la complessità dell’apparato fisiologico che si nasconde dietro le due misurazioni. Se da un lato questo ha ottenuto l’effetto sperato, ovvero facilità di utilizzo e interpretazione della fisiologia intracoronarica, dall’altro ha probabilmente fatto sì che gli operatori troppo spesso dimentichino che i cut-off utilizzati sono di fatto delle convenzioni, e che l’ischemia miocardica non è dicotomica ma piuttosto una variabile continua, che andrebbe pertanto misurata in quanto tale su una scala da 0 a 1 come di fatto succede con l’FFR e l’iFR. In questo studio gli Autori evocano, tra le righe, l’impossibilità di raggiungere l’obiettivo post-procedurale di assenza di ischemia residua. Tuttavia, ci ricordano che fare del nostro meglio per riportare i valori di iFR nel range di normalità ha delle implicazioni prognostiche.
Ancora una volta, siamo incoraggiati a non fidarci dell’occhio umano nel giudizio del risultato finale di un intervento di rivascolarizzazione percutanea. Lo studio ci invita sostanzialmente a rivalutare l’operato di un intervento di rivascolarizzazione percutanea in modo oggettivo, in quanto piccoli accorgimenti procedurali possono esitare in un ulteriore miglioramento dell’iFR e, dunque, della prognosi. L’idea alla base dello studio non è nuova. Come era lecito attendersi sulla base della diversa “età” delle due metodiche, l’FFR ha preceduto l’iFR anche nel contesto dell’ottimizzazione procedurale. Lo studio target FFR [5]Collison D, Didagelos M, Aetesam-ur-Rahman M, et al. Post-stenting fractional flow reserve vs coronary angiography for optimization of percutaneous. coronary intervention (TARGET-FFR), Eur Heart J, … Continua a leggere aveva già evidenziato che circa due terzi dei pazienti hanno risultati subottimali in termini di ischemia residua quando ci si lascia guidare dalla sola valutazione angiografica. Al contrario una strategia di ottimizzazione procedurale basata sulla valutazione fisiologica (physiology-guided incremental optimization strategy, PIOS) che guidasse, quindi, l’eventuale necessità di eseguire degli accorgimenti procedurali (ad esempio con post-dilatazioni o impianto di altri stent) si traduceva in un significativo miglioramento dei valori di FFR post-procedurali. Lo studio di Patel ha tuttavia il merito di iniziare anche l’iFR alla possibilità dell’utilizzo per l’ottimizzazione della PCI, potenzialmente evitando i limiti storicamente connessi all’FFR (principalmente l’utilizzo di adenosina). Gli Autori concludono, giustamente, che i risultati sono meritevoli di validazione in un contesto randomizzato e prospettico. A tal proposito ci ricordano di uno studio in corso, ovvero il DEFINE GPS, che randomizzerà più di 3.000 pazienti a uno “standard” coronary intervention contro una strategia iFR-guided che includa l’ottimizzazione post-procedurale.
A voler essere critici andrebbe evidenziato come esistano già delle metodiche ampiamente validate e raccomandate nel contesto dell’ottimizzazione post-procedurale. Si tratta ovviamente delle metodiche di imaging intracoronarico che, a oggi, rappresentano senza dubbio il gold-standard per l’ottimizzazione delle procedure di PCI, consentendo di valutare il tasso di espansione dello stent, la landing zone (ed escludere quindi dissezioni e lesioni residue agli edge degli stent), nonché eventuali aree di malapposizione dello stent. Che tali ottimizzazioni “anatomiche” si associno a un miglioramento degli outcome è ampiamento dimostrato [6]Alfonso F, Samady H, Akasaka T, et al. ILUMIEN III: OPTIMIZE PCI Investigators. Optical coherence tomography compared with intravascular ultrasound and with angiography to guide coronary stent … Continua a leggere[7]JM Ahn, SJ Kang, SH Yoon, et al. Meta-analysis of outcomes after intravascular ultrasound-guided versus angiography- guided drug-eluting stent implantation in 26,503 patients enrolled in three … Continua a leggere. L’impressione, dunque, è che si sia persa un’occasione per disegnare un trial più moderno che possa, almeno in parte, rispondere alla domanda che tormenta gli appassionati del genere: la prossima era della PCI sarà quella dell’imaging intra-coronarico o quella della valutazione invasiva fisiologica?
Bibliografia[+]
| ↑1 | De Bruyne B, Pijls NH, Kalesan B, et al. Fractional flow reserve-guided PCI versus medical therapy in stable coronary disease. N Engl J Med 2012;367:991-1001 |
|---|---|
| ↑2 | Davies JE, Sen S, Dehbi HM, et al. Use of the instantaneous wave-free ratio or fractional flow reserve in PCI. N Engl J Med 2017;376:1824-34 |
| ↑3 | Jeremias A, Davies JE, Maehara A, et al. Blinded physiological assessment of residual ischemia after successful angiographic percutaneous coronary intervention: The DEFINE PCI Study. JACC Cardiovasc Interv 2019;12:1991-2001. |
| ↑4 | Rimac G, Fearon WF, De Bruyne B, et al. Clinical value of a post-percutaneous coronary intervention fractional flow reserve value: A system review and meta-analysis. Am Heart J 2017;183:1-9 |
| ↑5 | Collison D, Didagelos M, Aetesam-ur-Rahman M, et al. Post-stenting fractional flow reserve vs coronary angiography for optimization of percutaneous. coronary intervention (TARGET-FFR), Eur Heart J, 2021;42: 4656–4668 |
| ↑6 | Alfonso F, Samady H, Akasaka T, et al. ILUMIEN III: OPTIMIZE PCI Investigators. Optical coherence tomography compared with intravascular ultrasound and with angiography to guide coronary stent implantation (ILUMIEN III: OPTIMIZE PCI): a randomised controlled trial. Lancet. 2016;388:2618-2628. doi: 10.1016/S01406736(16)31922-5. |
| ↑7 | JM Ahn, SJ Kang, SH Yoon, et al. Meta-analysis of outcomes after intravascular ultrasound-guided versus angiography- guided drug-eluting stent implantation in 26,503 patients enrolled in three randomized trials and 14 observational studiesAm J Cardiol, 2014;113:1338-1347. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

