Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Il beneficio prodotto dalla PCI in pazienti con coronaropatia stabile (CCS) consiste nella riduzione dei sintomi anginosi. Tuttavia, lo studio ORBITA[1]Al-Lamee R, Thompson D, Dehbi H-M, et al. Percutaneous coronary intervention in stable angina (ORBITA): a double blind, randomised controlled trial. Lancet 2018; 391:31-40 ha dimostrato che non vi è alcun effetto positivo della PCI rispetto a una terapia antianginosa intensa basata sulle Linee Guida[2]Virani SS, Newby LK, Arnold SV, et al. 2023 AHA/ACC/ACCP/ASPC/NLA/PCNA guideline for the management of patients with chronic coronary disease: a report the American Heart Association/American College … Continua a leggere, sia in termini di riduzione dei sintomi che di incremento della capacità di esercizio valutata durante un test ergometrico. In quello studio i pazienti erano all’oscuro riguardo alla esecuzione o meno della rivascolarizzazione percutanea, in quanto coloro che erano stati randomizzati al gruppo controllo (e quindi in trattamento con la sola terapia medica in quanto la PCI non era stata eseguita) avevano ricevuto una “sham procedure” che simulava l’atto interventistico. Però è importante sapere se la PCI riduca effettivamente i sintomi di angina nei pazienti con CCS indipendentemente dalla terapia anginosa e dall’effetto placebo che può accompagnarsi alla esecuzione di una procedura interventistica.
Lo studio in esame
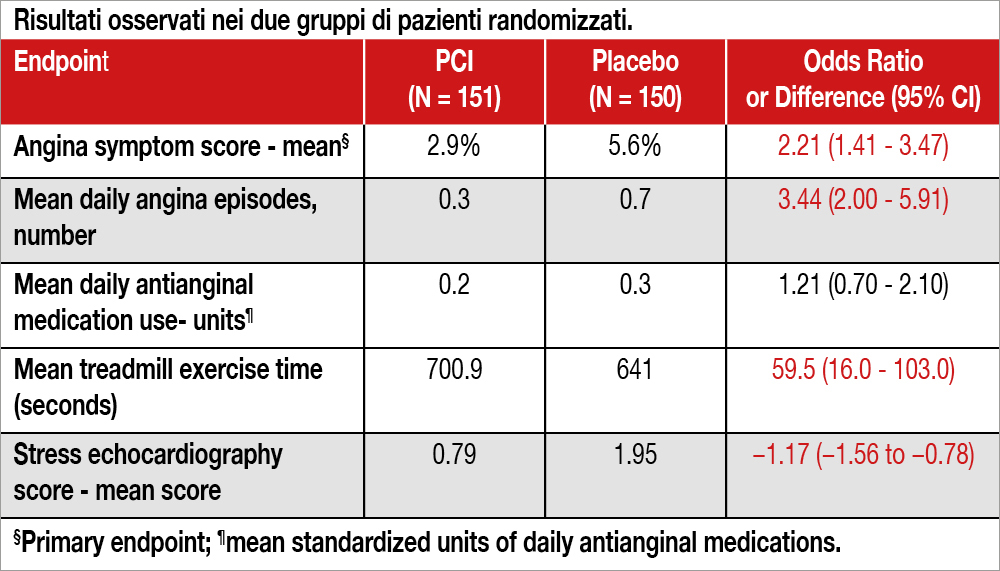
In questo studio, eseguito in 14 centri del Regno Unito, 301 pazienti con CCS sono stati randomizzati a PCI (n=151) o al gruppo placebo (n=150). In tutti la terapia medica veniva sospesa per 2 settimane, periodo nel quale venivano effettuati test ergometrico ed eco-stress con dobutamina: i pre-requisiti per l’arruolamento erano la presenza di almeno un episodio anginoso in questo periodo e ischemia documentata in almeno un territorio vascolare. L’età media dei pazienti arruolati era 64±9 anni, 79% maschi, e l’ischemia era prevalentemente osservata in un solo territorio vascolare (80%). La randomizzazione avveniva al termine della coronarografia, che era eseguita in tutti i pazienti e nella quale veniva condotto uno studio fisiologico della lesione da trattare eventualmente con PCI per mezzo della misurazione di FFR e iFR (valori mediani rispettivamente 0.63- range interquartile 0.49- 0.75 e 0.78, range interquartile 0.55-0.87). Tutti i pazienti, inclusi quelli del gruppo controllo, indossavano cuffie per ascoltare musica e venivano sedati durante la procedura, sia effettiva o simulata. I pazienti randomizzati, ma anche i caregivers e i medici coinvolti nei successivi controlli, erano in “cieco” riguardo alla appartenenza al gruppo PCI o placebo. A una distanza di 12 settimane, durante le quali i pazienti riportavano eventuali sintomi anginosi e potevano accedere a un trattamento antianginoso secondo parere cardiologico e rieseguivano test ergometrico e eco-stress, veniva valutato l’endpoint primario, che consisteva in uno “score d’angina” che teneva conto del numero di episodi anginosi e della terapia effettuata. Esso risultava significativamente più elevato nei pazienti del gruppo placebo; inoltre il test ergometrico risultava significativamente più prolungato nei pazienti del gruppo PCI (vedi Tabella). Il numero di farmaci antianginosi inseriti in terapia risultava maggiore per il gruppo placebo. Si sono verificati 6 infarti spontanei nel gruppo placebo (nessuno nel gruppo PCI) e 4 infarti periprocedurali nel gruppo PCI.
Take home message
Nei pazienti con CCS che non ricevevano terapia antianginosa a dosi piene e con dimostrazione di ischemia miocardica, la PCI ha ridotto i sintomi anginosi e migliorato il risultato del test ergometrico.
Interpretazione dei dati
Cosa resta alla fine dei risultati degli studi ORBITA, che tanto rumore hanno suscitato nella comunità cardiologica? ORBITA-2 ha un risultato scontato, in quanto un esito diverso sarebbe stato francamente sconvolgente e in netto contrasto con l’esperienza che ogni cardiologo interventista e clinico ha vissuto in molti pazienti in oltre 40 anni nei quali questa tecnica di rivascolarizzazione è stata praticata. ORBITA-2 era peraltro uno studio dovuto, visto l’esito dello studio precedente, che aveva mostrato la presenza di un effetto placebo correlato alle procedure di angioplastica coronarica. È forse questa l’eredità principale degli sforzi (notevoli dal punto di vista organizzativo e della metodologia applicata) profusi dai team britannici in questa iniziativa. La ricaduta pratica maggiore consiste nell’aver dimostrato la non affidabilità di endpoint quali la rivascolarizzazione sulla base dei sintomi che è stata utilizzata (e continua a esserlo) in trial che hanno confrontato PCI con la terapia media. I pazienti, cui viene diagnosticata la presenza di stenosi coronariche che non vengono subito trattate percutaneamente, spesso per ansia o insicurezza, tendono ad amplificare i sintomi e a sottostimare l’efficacia della terapia medica. Leggendo cumulativamente i risultati dei due studi si può conludere che la PCI offra una alternativa efficace e a basso rischio rispetto a una terapia medica intensa (mediamente basata sull’utilizzo di tre classi differenti di farmaci, come nello studio ORBITA) permettendo una riduzione della terapia farmacologica. Non va sottolineato anche il potenziale beneficio in termini di riduzione degli infarti spontanei (nello studio ORBITA-2 il 4% dei pazienti del gruppo placebo ha avuto un evento di questo tipo contro nessuno del gruppo PCI a un follow-up di tre mesi) peraltro a fronte di un numero di poco inferiore di infarti peri-procedurali nel gruppo PCI (2,5%). Vi è da dire che la diagnosi di infarto peri-procedurale era basata su criteri piuttosto ampi in ORBITA-2 e che questi infarti hanno un peso prognostico decisamente inferiore rispetto agli infarti spontanei[3]Chaitman BR, Alexander KP, Cyr DD, et al. ISCHEMIA Research Group: Myocardial Infarction in the ISCHEMIA Trial: Impact of Different Definitions on Incidence, Prognosis, and Treatment … Continua a leggere.
Bibliografia[+]
| ↑1 | Al-Lamee R, Thompson D, Dehbi H-M, et al. Percutaneous coronary intervention in stable angina (ORBITA): a double blind, randomised controlled trial. Lancet 2018; 391:31-40 |
|---|---|
| ↑2 | Virani SS, Newby LK, Arnold SV, et al. 2023 AHA/ACC/ACCP/ASPC/NLA/PCNA guideline for the management of patients with chronic coronary disease: a report the American Heart Association/American College of Cardiology Joint Committee on Clinical Practi Guidelines. Circulation 2023; 148:e9-e119. |
| ↑3 | Chaitman BR, Alexander KP, Cyr DD, et al. ISCHEMIA Research Group: Myocardial Infarction in the ISCHEMIA Trial: Impact of Different Definitions on Incidence, Prognosis, and Treatment Comparisons.Circulation. 2021;143:790-804. doi:10.1161/CIRCULATIONAHA.120.047987; De Servi S, Landi A. Procedural myocardial infarction and major myocardial injury after percutaneous coronary interventions in chronic coronary syndrome: Is the fog really waning? Eur J Intern Med. 2022;96:17-19. doi:10.1016/j.ejim.2021.11.007. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

