Inquadramento
Dopo un infarto miocardico gli eventi trombotici sono frequenti e non sempre prevedibili sulla base della misurazione di FFR delle lesioni nonculprit[1]Peters SAE, Colantonio LD, Dai Y, et al. Trends in recurrent coronary heart disease after myocardial infarction among US women and men between 20 08 and 2017. Circulation. 2021;143(7):650-660. … Continua a leggere. Spesso, le lesioni che si complicano sono funzionalmente non significative, soprattutto se fornite di un ampio “core” necrotico e di un cap fibroso sottile. Queste stenosi possono essere individuate, invece, da uno studio con OCT[2]Virmani R, Burke AP, Farb A, Kolodgie FD. Pathology of the vulnerable plaque. J AmColl Cardiol. 2006;47(8)(suppl):C13-C18. doi:10.1016/j.jacc.2005.10.065..
Lo studio in esame
PECTUS-obs (Identification of Risk Factors for Acute Coronary Events by OCT After STEMI and NSTEMI in Patients With Residual Non–flow Limiting Lesions) è uno studio prospettico condotto in 14 ospedali di 4 nazioni (Olanda, Belgio, Russia, Estonia) che ha arruolato 420 pazienti (età media 63 anni, 81% maschi) osservati tra il dicembre 2018 e il settembre 2020. I pazienti inclusi erano STEMI o non-STEMI (51.7% e 48.3% rispettivamente) con almeno una stenosi non-culprit di grado intermedio (30%-90% all’angiografia) e FFR negativa (>0.80): sono stati sottoposti a studio OCT (con una media di 1.17 lesioni non-culprit esaminate per paziente), considerando come ad alto rischio (secondo l’analisi di un core-lab dedicato) le placche con almeno 2 di queste componenti:
- un arco lipidico di almeno 90°;
- un cap fibroso <65 μm;
- la presenza di una rottura di placca o di un trombo.
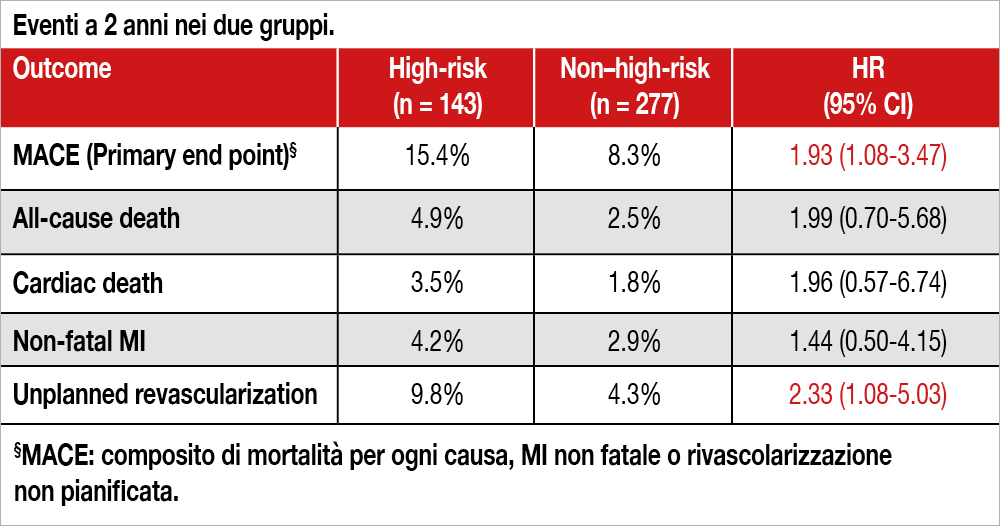
I pazienti con almeno una placca a rischio (n=143, pari al 34%), rispetto a quelli senza placche a rischio (n=277, pari al 66.0%), avevano il colesterolo LDL più elevato, meno PCI pregresse e una più frequente localizzazione al tronco comune della lesione culprit. Significativa, anche se quantitativamente modesta, era anche la differenza del valore di FFR (0.88 versus 0.89). L’endpoint primario (MACE, composito di mortalità per ogni causa, MI non fatale o rivascolarizzazione non pianificata) a 2 anni di follow-up si è verificato nel 15.4% dei pazienti, con almeno una placca a rischio, allo studio OCT e nell’8.3% dei pazienti senza placche a rischio (hazard ratio, 1.93 [95%CI, 1.08-3.47]; P=.02), soprattutto per la presenza di un maggior numero di rivascolarizzazioni non pianificate (9.8% vs 4.3% vedi Tabella).
All’analisi multivariata (CoxProportional Hazards Regression Model aggiustato per età, pregresso MI, diabete, presentazione STEMI o non-STEMI e GFR) la presenza di placche ad alto rischio all’OCT è risultata l’unica variabile associata a MACE (HR 1.99,95% CI 1.10-3.61).
Take home message
Nei pazienti con MI e lesioni non-culprit a FFR negativa, la presenza di una placca ad alto rischio, secondo l’analisi OCT, si associa a un outcome clinico peggiore, principalmente per un maggior numero di rivascolarizzazioni non pianificate. Data l’elevata percentuale di eventi ricorrenti nonostante una rivascolarizzazione completa guidata da FFR, questi risultati indicano la necessità di trattamenti addizionali, sia farmacologici che focali nei pazienti con placche ad alto rischio.
Interpretazione dei dati
Gli Autori sottolineano come ateromi a cap fibroso fine sono stati individuati nel 27.5% delle lesioni non-culprit, FFR-negative, investigate con OCT, una percentuale analoga a quella osservata nel sottostudio OCT del trial COMPLETE[3]Pinilla-Echeverri N, Mehta SR,Wang J, et al. Nonculprit lesion plaque morphology in patients with ST segmentelevationmyocardial infarction: results from the COMPLETE Trial Optical Coherence … Continua a leggere Tuttavia, il dato saliente dello studio risiede nel significato prognostico che rivestono le lesioni non-culprit che mostrino le caratteristiche di “alto rischio” all’OCT pur essendo considerate funzionalmente non-significative sulla base del risultato di FFR; questi dati confermano così anche i risultati osservati nel sotto-studio OCT del trial COMBINE[4]Kedhi E, Berta B, Roleder T, et al. Thin-cap fibroatheroma predicts clinical events in diabetic patients with normal fractional flow reserve: the COMBINE OCT-FFR trial. Eur Heart J. … Continua a leggere nel quale la presenza di lesioni con cap fibroso sottile, pur a FFR negativa, si associavano a un aumentato rischio di MACE nei pazienti diabetici. Vi è da osservare che nel presente studio gli eventi sono stati aggiudicati a livello di pazienti (che avevano o meno lesioni non-culprit ritenute ad alto rischio) e che solo il 3.5% dei pazienti nel gruppo con lesioni non-culprit “ad alto rischio” ha avuto eventi correlati alle lesioni “target” (cioè indagate con OCT): questi dati da un lato indicano come le caratteristiche delle lesioni aterosclerotiche siano dinamiche, in quanto possono mutare morfologia o regredire; dall’altro il maggior rischio di eventi, osservato nei pazienti con tali lesioni, suggerisce che in essi il processo aterosclerotico è comunque più aggressivo. Quale il risvolto pratico di questo studio? L’analisi OCT può essere utile nell’individuare pazienti nei quali la terapia farmacologica debba essere più intensa, oppure giovarsi anche di un trattamento anti-infiammatorio. Sul versante interventistico sono in corso studi che stanno verificando se il trattamento di queste lesioni non critiche, ma ad alto rischio, possa apportare un beneficio clinico[5]Ahn JM, Kang DY, Lee PH, et al. PREVENT Investigators. Preventive PCI or medical therapy alone for vulnerable atherosclerotic coronary plaque: rationale and design of the randomized, controlled … Continua a leggere[6]Interventional strategy for non-culprit lesions with major vulnerability criteria at OCT in patients with ACS (INTERCLIMA). ClinicalTrials.gov identifier: NCT05027984. Updated August 21, 2021. … Continua a leggere.
Bibliografia[+]
| ↑1 | Peters SAE, Colantonio LD, Dai Y, et al. Trends in recurrent coronary heart disease after myocardial infarction among US women and men between 20 08 and 2017. Circulation. 2021;143(7):650-660. doi:10.1161/CIRCULATIONAHA.120.047065. |
|---|---|
| ↑2 | Virmani R, Burke AP, Farb A, Kolodgie FD. Pathology of the vulnerable plaque. J AmColl Cardiol. 2006;47(8)(suppl):C13-C18. doi:10.1016/j.jacc.2005.10.065. |
| ↑3 | Pinilla-Echeverri N, Mehta SR,Wang J, et al. Nonculprit lesion plaque morphology in patients with ST segmentelevationmyocardial infarction: results from the COMPLETE Trial Optical Coherence Tomography Substudys. Circ Cardiovasc Interv. 2020;13(7):e008768. doi:10.1161/CIRCINTERVENTIONS.119.008768. |
| ↑4 | Kedhi E, Berta B, Roleder T, et al. Thin-cap fibroatheroma predicts clinical events in diabetic patients with normal fractional flow reserve: the COMBINE OCT-FFR trial. Eur Heart J. 2021;42(45):4671-4679. doi:10.1093/eurheartj/ehab433. |
| ↑5 | Ahn JM, Kang DY, Lee PH, et al. PREVENT Investigators. Preventive PCI or medical therapy alone for vulnerable atherosclerotic coronary plaque: rationale and design of the randomized, controlled PREVENT trial. Am Heart J. 2023;264:83- 96. doi:10.1016/j.ahj.2023.05.017. |
| ↑6 | Interventional strategy for non-culprit lesions with major vulnerability criteria at OCT in patients with ACS (INTERCLIMA). ClinicalTrials.gov identifier: NCT05027984. Updated August 21, 2021. Accessed June 25, 2023. https://classic. clinicaltrials.gov/ct2/show/NCT05027984. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

