Inquadramento
Su 100 pazienti affetti da un primo episodio di pericardite acuta, una percentuale variabile fino al 30% manifesta, nei mesi o anni successivi, una o più recidive nonostante un trattamento protratto con colchicina, farmaci anti-infiammatori non steroidei (FANS) e steroidi. Peraltro, il trattamento a lungo termine con steroidi può esporre a varie reazioni avverse che possono includere anche uno stato di immunosoppressione. L’interleuchina-1α (il suffisso 1 significa che è stata la prima interleuchina ad essere identificata) è una citochina secreta da numerose cellule del sistema immunitario (monociti, macrofagi, etc) e anche da fibroblasti e, appunto, cellule endoteliali tra cui quelle del pericardio. L’interleuchina-1α viene prodotta essenzialmente in risposta a varie infezioni e ha lo scopo di attivare processi infiammatori che portano, tra l’altro, a febbre e vasodilatazione. A sua volta, l’interleuchina-1α stimola la sintesi di altre interleuchine come l’interleuchina-1β, amplificando così la reazione infiammatoria. In questi ultimi anni, la ricerca farmacologica sta sviluppando alcuni trattamenti in grado di bloccare le interleuchine, con benefici effetti anche nel trattamento delle pericarditi ricorrenti. Alcuni anni fa, uno studio pubblicato su JAMA aveva suggerito l’utilità dell’anakinra, un farmaco antagonista dell’interleuchina-1 nel trattamento delle pericarditi ricorrenti[1]Brucato A, Imazio M, Gattorno M, et al. Effect of anakinra on recurrent pericarditis among patients with colchicine resistance and corticosteroid dependence: the AIRTRIP randomized clinical trial. … Continua a leggere. Si trattava di uno studio di piccole dimensioni, in cui alcuni pazienti continuavano ad assumere altri trattamenti inclusa la colchicina. Successivamente, sono stati pubblicati alcuni risultati di fase 2 in cui il rilonacept, un altro farmaco bloccante l’interleuchina-1α e 1β mostrò buoni risultati in termini di controllo delle pericarditi ricorrenti[2]Klein A, Lin D, Cremer P, et al. Efficacy and safety of rilonacept in recurrent pericarditis: a multicenter phase 2 clinical trial. Circulation 2019; 140: Suppl 1: 12851. abstract.. Si sentiva pertanto il bisogno di studi randomizzati, controllati e in doppia cecità per esplorare l’efficacia e la tollerabilità del rilonacept in pazienti con pericardite ricorrente.
Lo studio in esame
È sempre importante definire bene i criteri di ammissione/esclusione di uno studio, poiché chiariscono a quali pazienti potremo applicare le conclusioni dello studio stesso. In questo caso, sono stati arruolati 86 pazienti, di età pari o superiore a 12 anni, con pericardite ricorrente definita come ‘almeno un secondo episodio di pericardite acuta nonostante un trattamento in atto con FANS, colchicina e steroidi in varie combinazioni’. Ai fini dell’arruolamento, questi pazienti dovevano avere un dolore di almeno 4 punti (su scala da 1 a 10) e un livello di PCR di almeno 1 mg/dL. Una volta arruolati, tutti i pazienti hanno iniziato una fase di run-in che prevedeva la somministrazione di rilonacept alla dose di 320 mg s.c. per settimana (ovvero 4.4 mg/kg in pazienti di età inferiore ai 18 anni). Dopo una settimana, la dose è stata dimezzata e si è andati avanti con il run-in per 12 settimane, sempre con somministrazione settimanale. Alla dodicesima settimana, i pazienti che non mostravano ricorrenza di pericardite e che, inoltre, avevano una PCR ≤0,5 mg/dl e un dolore pari o inferiore a 2 punti (sempre su scala da 0 a 10), venivano randomizzati, in rapporto 1:1, al rilonacept ovvero al placebo, in doppia cecità, sempre in somministrazione settimanale. Nel corso della fase randomizzata, i pazienti randomizzati al rilonacept sospendevano colchicina, FANS e steroidi, restando con il solo rilonacept. Tra gli 86 pazienti che avevano iniziato la fase di run-in, solo 61 sono stati randomizzati. Gli altri 25 sono stati esclusi dalla randomizzazione per varie ragioni: 3 per ragioni amministrative, 7 per effetti collaterali durante il run-in, 15 per chiusura dello studio quando questi pazienti erano ancora in fase di run-in. I risultati dello studio sono stati assai favorevoli al rilonacept (Figura).
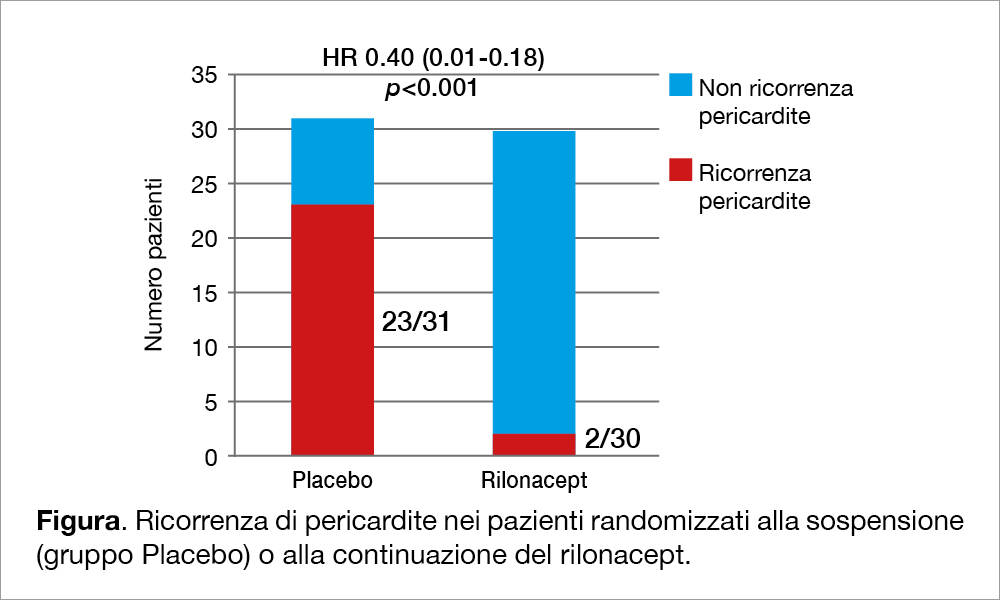
Già in fase di run-in, il dolore precordiale è scomparso dopo una media di 5 giorni (IC 95%: 4-6 giorni) e i livelli circolanti di PCR si sono normalizzati dopo 7 giorni (IC 95%: 6-8). Poi, durante la fase randomizzata (periodo di esposizione medio di circa 9 mesi), si sono verificati 25 episodi di pericardite ricorrente, tutti aggiudicati da una commissione indipendente, dei quali 23 nel gruppo placebo e solo 2 nel gruppo rilonacept (HR 0,04; p<0,001). La continuazione del trattamento si è dunque associata a una riduzione di circa il 96%, rispetto al placebo, degli episodi di pericardite ricorrente. Dopo l’aggiudicazione dell’evento, i pazienti randomizzati al placebo, che avevano presentato un evento, sono stati trattati in ‘bailout’ con rilonacept. I risultati non hanno mostrato differenze significative tra i pazienti che avevano o non avevano ricevuto un trattamento con steroidi prima dell’inizio della fase randomizzata. Inoltre, il 96,2% delle diagnosi di pericardite recidivante hanno trovato corrispondenza tra il parere del clinical investigator ‘sul campo’ e la commissione indipendente. Il trattamento con rilonacept è stato interrotto in 4 pazienti per effetti collaterali: alopecia, alveolite allergica, eritema e reazioni sistemiche di tipo allergico. Non ci sono stati decessi. Si sono verificate, con frequenza maggiore nel gruppo rilonacept, reazioni locali a livello del punto di iniezione (17% con rilonacept e 0% con placebo) e anche infezioni delle basse vie respiratorie (23% con rilonacept e 0% con placebo).
Take home message
Lo studio RHAPSODY dimostra che il rilonacept (non associato a colchicina, FANS e steroidi) è superiore al placebo (associato a colchicina, FANS e steroidi) nel prevenire le recidive di pericardite.
Interpretazione dei dati
Si è trattato di un ‘randomized-withdrawal trial’ che ha messo a confronto la continuazione con la sospensione di rilonacept in pazienti che, in aperto, avevano risposto al farmaco. Lo studio è stato pianificato per un’interruzione alla comparsa del ventiduesimo paziente con ricorrenza di pericardite (‘event-driven’). L’ipotesi era quella di un ‘hazard ratio’ di 0,244 tra rilonacept e placebo (ovvero, riduzione di circa il 76% del rischio di recidive di pericardite nel gruppo rilonacept), mediante analisi di Cox stratificata per trattamento con steroidi durante il run-in. Ovviamente, la pericardite recidivante era l’endpoint primario dello studio. Attenzione: si è trattato di uno studio che metteva a confronto la sospensione del rilonacept, contro la sua continuazione, in pazienti che stavano già eseguendo un trattamento ‘in aperto’ con questo farmaco. Effettivamente, c’è da aggiungere che 77 pazienti sugli 86 che avevano iniziato il trattamento ‘in aperto’ avevano risposto al farmaco. Resta questo uno studio di dimensioni non vastissime che, tuttavia, ha portato risultati sostanzialmente positivi circa l’impiego del rilonacept in pazienti con pericardite ricorrente.
L’opinione di Maurizio Pieroni
Ambulatorio Cardiomiopatie Ospedale di Arezzo
Negli ultimi anni l’evoluzione delle conoscenze di biologia molecolare ha significativamente modificato la filosofia della ricerca clinica e dell’approccio terapeutico alle patologie, aprendo scenari impensabili fino a pochi anni fa e offrendo la possibilità di intervenire in modo selettivo sui meccanismi delle patologie oltre che sulle manifestazioni cliniche finali dei processi patologici. Farmaci biologici, basati sull’utilizzo di anticorpi monoclonali, hanno rivoluzionato le strategie terapeutiche in oncologia e reumatologia con notevoli benefici in termini di sopravvivenza e qualità della vita. Anche in ambito cardiologico sono sempre più numerosi i farmaci, biologici e non, che vanno ad interferire con i meccanismi fisiopatologici delle malattie cardiovascolari. Al di là dei farmaci biologici, basati sull’utilizzo di anticorpi monoclonali per ridurre i livelli plasmatici di colesterolo, ormai entrati nella pratica clinica, sono stati recentemente pubblicati su Lancet i risultati sorprendenti di un farmaco che, interagendo con le teste della miosina, modifica le alterazioni molecolari che determinano le manifestazioni cliniche della cardiomiopatia ipertrofica ostruttiva[3]Olivotto I, Oreziak A, Barriales-Villa R, et al. Mavacamten for treatment of symptomatic obstructive hypertrophic cardiomyopathy (EXPLORER-HCM): a randomised, double-blind, placebo-controlled, phase … Continua a leggere. Farmaci analoghi sono in via di sviluppo per incrementare la forza di contrazione del sarcomero nella cardiomiopatia dilatativa[4]Teerlink JR, Diaz R, Felker GM, et al. Cardiac Myosin Activation with Omecamtiv Mecarbil in Systolic Heart Failure. N Engl J Med. 2021;384:105-116.. È in questo filone che si inseriscono anche i farmaci introdotti recentemente per la cura della pericardite recidivante steroido-dipendente, anakinra e rilonacept. La pericardite ricorrente è la complicanza più insidiosa della pericardite acuta e si verifica nel 15-30% dei casi. Si presume che l’eziologia della pericardite ricorrente sia principalmente immuno-mediato e legata frequentemente a un trattamento incompleto della pericardite acuta, piuttosto che a un’infezione virale ricorrente. Tale ipotesi è corroborata dal riscontro di anticorpi non organo-specifici e dall’ottima risposta alla terapia con corticosteroidi. Fattori di rischio associati a un aumento del rischio di evoluzione verso una forma ricorrente sono il sesso femminile, il precedente uso di corticosteroidi e storia di precedenti recidive. Sebbene non vi siano sostanziali differenze cliniche tra una forma acuta e una forma ricorrente in termini di presentazione clinica, la diagnosi di pericardite ricorrente viene formulata in presenza di una recidiva dopo un intervallo libero da malattia di 4-6 settimane. Il trattamento con corticosteroidi, pur essendo generalmente efficace nel controllare le manifestazioni cliniche, non riesce in molti casi a impedire le recidive creando, al contrario, una dipendenza da corticosteroidi con elevato rischio di sviluppare gravi effetti collaterali. È qui importante ricordare che tra le pericarditi recidivanti sono annoverate anche le forme steroido-dipendenti post-pericardiotomiche che possono complicare il decorso post-operatorio di pazienti sottoposti a intervento cardiochirurgico o a procedure di ablazione epicardica. La patogenesi della pericardite ricorrente presenta aspetti in parte ancora da chiarire, ma numerosi studi hanno evidenziato il ruolo importante di IL-1α e IL-1β. Infatti, IL-1α viene rilasciata dalle cellule del pericardio danneggiate o infiammate e innesca a sua volta il rilascio di IL-1β dalle cellule infiammatorie. A sua volta IL-1β causa danni ai tessuti con conseguente ulteriore rilascio di IL-1α dalle cellule danneggiate, innescando un circolo vizioso. L’inibizione di entrambe le citochine è quindi importante per ottenere il pieno controllo dell’infiammazione[5]Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of Acute and Recurrent Pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92.. Rilonacept è una proteina di fusione composta da due recettori per IL-1 e una coda di immunoglobulina, progettata per “intrappolare” molecole di IL-1 con elevata affinità per IL-1 α. Analogamente ad anakinra, già approvato da EMA ed AIFA per il trattamento delle pericarditi recidivanti steroido-dipendenti, rilonacept va quindi a interferire con i mediatori principali che sostengono il mantenimento e la ricorrenza del processo infiammatorio pericardico. Lo studio RHAPSODY ha dimostrato che il rilonacept – in monoterapia – è superiore al placebo (associato a colchicina, FANS e steroidi) nel prevenire le recidive di pericardite, al di là di potenziali limitazioni metodologiche già evidenziate. Tra i pazienti con pericardite ricorrente, il rilonacept ha portato a una rapida risoluzione degli episodi ricorrenti di pericardite e a un rischio significativamente inferiore di recidiva della pericardite rispetto al placebo.
Sedici settimane dopo il periodo di sospensione randomizzato, l’incidenza della recidiva della pericardite è stata del 7% con rilonacept contro il 74% con placebo. Un aspetto fondamentale del trial è rappresentato dal dato relativo alla sospensione di corticosteroidi e colchicina che è stato possibile nella totalità dei pazienti. L’abolizione della steroido-dipendenza è una componente fondamentale del successo terapeutico in questi pazienti, liberandoli dai pesanti effetti collaterali di una terapia assunta a dosaggi medio-elevati per mesi. Questi dati suggeriscono che rilonacept potrebbe essere considerato come farmaco di seconda linea in alternativa ai corticosteroidi nel trattamento del primo episodio acuto di pericardite. Ovviamente sono necessari studi dedicati a confrontare direttamente rilonacept e steroidi come terapia di seconda linea nel breve e lungo termine. I dati sull’efficacia nelle pericarditi possono in prospettiva suggerire anche un possibile utilizzo dei farmaci bloccanti l’IL-1 anche nelle miocarditi acute, considerando che anche in questa patologia si assiste frequentemente alla persistenza o ricorrenza di un processo infiammatorio miocardico indipendentemente dalla persistenza dell’agente iniziale (infettivo o tossico) che lo ha innescato.
Bibliografia[+]
| ↑1 | Brucato A, Imazio M, Gattorno M, et al. Effect of anakinra on recurrent pericarditis among patients with colchicine resistance and corticosteroid dependence: the AIRTRIP randomized clinical trial. JAMA 2016; 316: 1906-12 |
|---|---|
| ↑2 | Klein A, Lin D, Cremer P, et al. Efficacy and safety of rilonacept in recurrent pericarditis: a multicenter phase 2 clinical trial. Circulation 2019; 140: Suppl 1: 12851. abstract. |
| ↑3 | Olivotto I, Oreziak A, Barriales-Villa R, et al. Mavacamten for treatment of symptomatic obstructive hypertrophic cardiomyopathy (EXPLORER-HCM): a randomised, double-blind, placebo-controlled, phase 3 trial. Lancet. 2020;396:759-769 |
| ↑4 | Teerlink JR, Diaz R, Felker GM, et al. Cardiac Myosin Activation with Omecamtiv Mecarbil in Systolic Heart Failure. N Engl J Med. 2021;384:105-116. |
| ↑5 | Chiabrando JG, Bonaventura A, Vecchié A, et al. Management of Acute and Recurrent Pericarditis: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Jan 7;75(1):76-92. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

