Inquadramento
Lo studio LOOP (Atrial Fibrillation detected by Continuous ECG Monitoring Using Implantable Loop Recorder to Prevent Stroke in High-Risk Individuals) è un trial randomizzato con lo scopo di verificare se un monitoraggio continuo, ottenuto con l’impianto di loop recorder (ILR), sia in grado di individuare più precocemente rispetto alla routine clinica (“usual care”) episodi di fibrillazione atriale (AF) in una popolazione anziana (70-90 anni) a rischio di stroke (almeno un altro fattore incluso nel CHADS-VASC score). Veniva avviata una terapia anticoagulante in presenza di episodi di AF di almeno 6 minuti: ILR, pur individuando un maggior numero di pazienti con AF, non ha ridotto in maniera significativa l’incidenza di stroke, indicando la necessità di individuare popolazioni a maggior rischio quali potenziali fruitrici di questa strategia di screening[1]Svendsen JH, Diederichsen SZ, Højberg S, et al. Implantable loop recorder detection of atrial fibrillation to prevent stroke(the LOOP Study): a randomised controlled trial. Lancet. … Continua a leggere.
Lo studio in esame
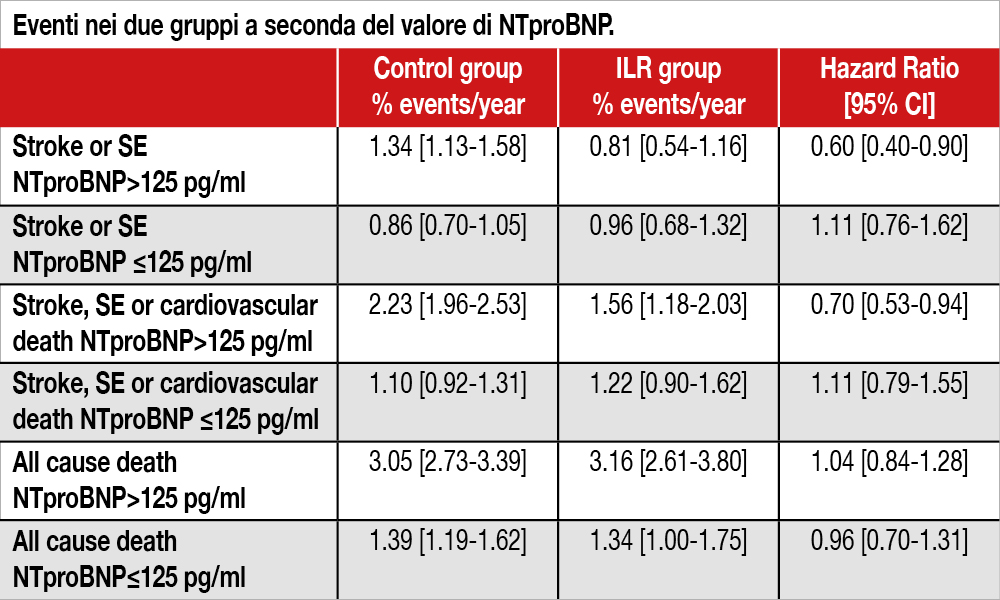
In 5.819 partecipanti (96.9% della popolazione del trial: età media 74.7 anni, 47.5% donne) il valore mediano di NTproBNP era 125 pg/mL (range interquartili, 76–233 pg/mL). I partecipanti con valori di NTproBNP >125 pg/ml erano più anziani, di sesso femminile e più frequentemente presentavano ipertensione, storia di scompenso, pregresso stroke, cardiopatia ischemica, valvulopatie e arteriopatia periferica, rispetto a coloro che avevano valori di NTproBNP ≤125 pg/ml. A un tempo mediano di 5.4 anni di follow-up, 310 pazienti hanno avuto stroke/embolismo sistemico e 669 sono morti. Un valore di NTproBNP sopra quello mediano era associato a un rischio aumentato di fibrillazione atriale (AF) sia nel gruppo ILR (hazard ratio, 1.84 [95% CI, 1.51–2.25]) che nel gruppo “usual care” (hazard ratio, 2.79 [95% CI,2.30– 3.40]). I partecipanti con valori di NTproBNP sopra la mediana erano anche a maggior rischio di eventi clinici rispetto a quelli con livelli di NTproBNP sotto la mediana (vedi Tabella) per stroke o embolismo sistemico (hazard ratio, 1.21 [95% CI, 0.96–1.54]) stroke, embolismo sistemico, morte cardiovascolare (1.60 [95% CI, 1.32–1.95]) e per mortalità per ogni causa (1.91 [95% CI, 1.61–2.26]). Lo screening mediante ILR riduceva significativamente l’endpoint stroke/embolismo sistemico (hazard ratio, 0.60 [95% CI, 0.40–0.90] e l’endpoint stroke/ embolismo sistemico/morte cardiovascolare (hazard ratio 0.70 [95% CI, 0.53–0.94]), ma non nei partecipanti con valori NTproBNP sotto la mediana (P for interaction=0.029 per stroke/ embolismo sistemico e 0.045 per stroke/ embolismo sistemico/morte cardiovascolare). Non si è osservata, invece, nessuna riduzione della mortalità per ogni causa nel gruppo ILR versus gruppo controllo, sia nei partecipanti con NT-proBNP sopra il valore mediano che sotto il valore mediano.
Take home message
In una popolazione anziana con fattori di rischio addizionali per stroke, uno screening mediante ILR per AF si associava a una significativa riduzione del rischio di stroke negli individui con valori elevati di NTproBNP, ma non nei soggetti con livelli più bassi di tale indice. Tuttavia, queste osservazioni non devono essere considerate conclusive, ma solo generatrici di ipotesi.
Interpretazione dei dati
I dati di questa analisi dello studio LOOP indicano che la popolazione anziana, che parrebbe valere la pena indagare con uno screening per la presenza di AF, sia quella che presenta un valore di NTproBNP >125 pg/ml: l’NNT per evitare uno stroke entro 6 anni di follow-up sarebbe di 31, un numero che appare adeguato per una stratificazione di rischio costo-efficacia. È noto come NTproBNP sia predittore di AF, come risulta dall’analisi dei principali trial che hanno confrontato gli anticoagulanti orali diretti con gli antagonisti della vitamina K[2]Hijazi Z, Oldgren J, Andersson U, et al. Cardiac biomarkers are associated with an increased risk of stroke and death in patients with atrial fibrillation: a Randomized Evaluation of Long-Term … Continua a leggere. Inoltre, NTproBNP è elevato soprattutto nei pazienti che soffrono di stroke ischemico a eziologia cardioembolica, mentre è generalmente nei limiti quando lo stroke ha una patogenesi ateroslerotica o è il risultato di una occlusione di piccoli vasi cerebrali[3]Llombart V, Antolin-Fontes A, Bustamante A, et al. B-type natriuretic peptides help in cardioembolic stroke diagnosis.Stroke. 2015;46:1187–1195. doi:10.1161/STROKEAHA.114.008311.. Infatti, un valore elevato di NTproBNP potrebbe riflettere un aumento della tensione parietale degli atri ed essere quindi un marker di disfunzione atriale, piuttosto che un indicatore di un elevato burden di comorbilità. È interessante notare come il cut-off di NTproBNP individuato in questo studio (125 pg/ml) sia lo stesso raccomandato dalle linee guida nordamericane ed europee per individuare una disfunzione ventricolare in setting non acuti. Utilizzando questo stesso valore di cut off, lo studio STROKESTOP II (Systematic ECG Screening for Atrial Fibrillation Among 75 Year Old Subjects in the Region of Stockholm and Halland, Sweden) attualmente in corso, si propone di verificare l’utilità di uno screening elettrocardiografico per la presenza di AF.
Bibliografia[+]
| ↑1 | Svendsen JH, Diederichsen SZ, Højberg S, et al. Implantable loop recorder detection of atrial fibrillation to prevent stroke(the LOOP Study): a randomised controlled trial. Lancet. 2021;398:1507–1516. doi:10.1016/S0140-6736(21)01698-6. |
|---|---|
| ↑2 | Hijazi Z, Oldgren J, Andersson U, et al. Cardiac biomarkers are associated with an increased risk of stroke and death in patients with atrial fibrillation: a Randomized Evaluation of Long-Term Anticoagulation Therapy (RE-LY) substudy. Circulation. 2012;125:1605–1616. doi:10.1161/CIRCULATIONAHA.111.038729. |
| ↑3 | Llombart V, Antolin-Fontes A, Bustamante A, et al. B-type natriuretic peptides help in cardioembolic stroke diagnosis.Stroke. 2015;46:1187–1195. doi:10.1161/STROKEAHA.114.008311. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

