Inquadramento
Il timing ottimale della strategia invasiva nei pazienti con infarto miocardico senza sopraslivellamento del tratto ST (NSTEMI) è tuttora incerto. Gli studi in proposito non hanno dimostrato il beneficio di un approccio entro 24 ore, anche se analisi post-hoc degli studi TIMACS[1]Mehta SR, Granger CB, Boden WE, et al. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–75 e VERDICT[2]Kofoed KF, Kelbæk H, Hansen PR, et al. Early versus standard care invasive examination and treatment of patients with non-ST-segment elevation acute coronary syndrome. Circulation 2018;138:2741–50. hanno evidenziato un vantaggio clinico in termini di una riduzione degli eventi ischemici, adottando una strategia precoce solo nella popolazione a rischio più elevato (GRACE score >140). Tuttavia, per questi pazienti le Linee Guida ESC 2023[3]Byrne RA, Rossello X, Coughlan JJ, et al. ESC guidelines for the management of acute coronary syndromes. Eur Heart J 2023;44:3720–826. hanno retrocesso una precedente indicazione di classe I a IIa, sulla base di una meta-analisi che ha dimostrato come il beneficio di un intervento precoce si limiti a una riduzione degli eventi ischemici ricorrenti[4]Kite TA, Kurmani SA, Bountziouka V, et al. Timing of invasive strategy in non-STelevation acute coronary syndrome: a meta-analysis of randomized controlled trials. Eur Heart J 2022;43:3148–61..
Lo studio in esame
In questo trial multicentrico, randomizzato, 413 pazienti NSTEMI ad alto rischio (GRACE 2.0 score ≥118, equivalente a uno score di 140 di GRACE 1.0), oppure ≥90 con un fattore di rischio addizionale (alterazioni ECG in sede anteriore, sottoslivellamento di ST, diabete, aumento di hstroponina >3 volte il limite superiore di normalità) sono stati assegnati a una strategia invasiva precoce entro 90 minuti dalla randomizzazione (n= 204, mediana 1.5 ore dalla randomizzazione, a sua volta avvenuta a una mediana di 2.9 ore dal ricovero) o a una strategia invasiva secondo “standard of care” entro 72 ore dalla randomizzazione (n = 209, mediana 44 ore dalla randomizzazione, a sua volta avvenuta a una mediana di 3 ore dal ricovero). Lo studio è stato interrotto prima della sua conclusione anche per l’epidemia di Covid che ha rallentato l’arruolamento (avrebbero dovuto essere arruolati circa 2.300 pazienti in base al calcolo della numerosità di campione). Non si sono osservate differenze significative nell’outcome primario (composito di mortalità per ogni causa, nuovo infarto miocardico, ospedalizzazione per scompenso a 12 mesi) osservato nel 5.9% dei pazienti sottoposti a una strategia invasiva precoce e nel 6.7% dei pazienti sottoposti a strategia invasiva secondo standard of care. I dati relativi, anche alle diverse componenti dell’outcome primario, sono evidenziati nella Tabella. La durata della degenza è stata inferiore nel gruppo di strategia invasiva precoce rispetto all gruppo “standard of care”.
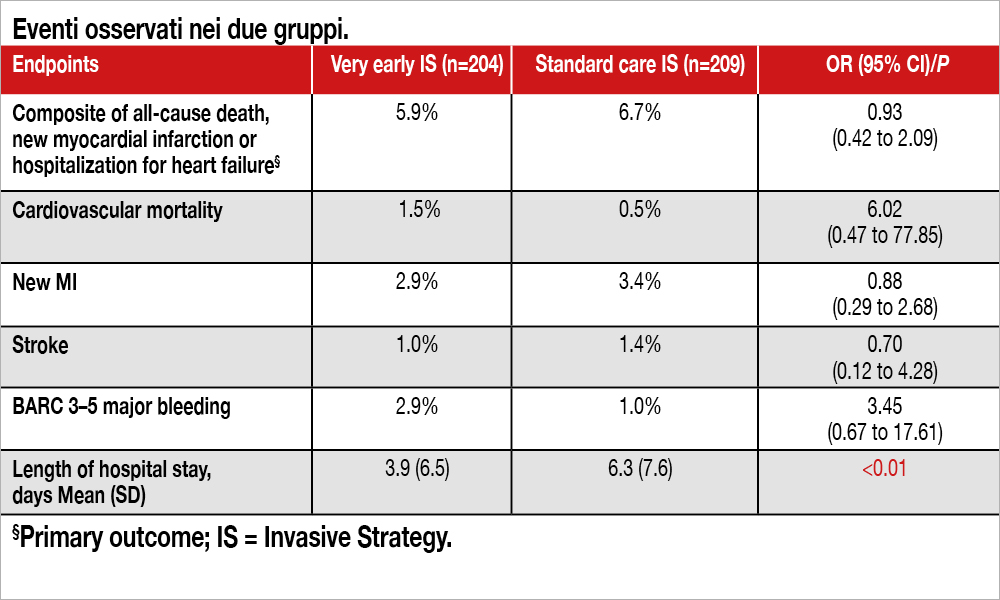
Interpretazione dei dati
L’argomento trattato è di grande interesse clinico, in quanto tuttora dibattuto in assenza di trial che abbiano fornito dati certi e risolto le controversie che l’argomento suscita. Ne sono prova le oscillazioni delle Linee Guida nell’indicare la classe di raccomandazione a favore di una strategia invasiva precoce. Le ultime Linee Guida ESC raccomandano (classe I, livello di evidenza A) una strategia invasiva immediata solo in presenza di un rischio molto elevato per il paziente (instabilità emodinamica, shock cardiogeno, refrattarietà alla terapia medica, ricorrenza di ischemia miocardica, aritmie minacciose, arresto cardiaco, complicanze meccaniche), mentre nei pazienti ad alto rischio (NSTEMI con rialzo di troponina hs, modificazioni ECG, GRACE risk score >140) una coronarografia entro 24 ore ha solo una indicazione IIa, livello di evidenza A. Lo studio in esame sembra confermare queste indicazioni, pur con importante limitazione legata alla modesta numerosità di campione che pregiudica un giudizio definitivo. Tuttavia, va osservato che difficilmente una casistica più ampia avrebbe prodotto risultati differenti statisticamente significativi: infatti, pur avendo gli Autori incluso nello studio una popolazione NSTEMI a rischio medio/elevato, la mortalità a 1 anno è stata di poco superiore al 3%, un dato inferiore all’atteso sulla base di trial precedenti in questi pazienti (nel PLATO che aveva incluso anche pazienti a minor rischio come quelli con angina instabile la mortalità a 1 anno è stata del 5%). Grazie alle strategie di terapia medica, che ora prestano maggior attenzione ai sanguinamenti precoci e all’affinamento delle tecniche invasive, la mortalità è gradualmente diminuita nel tempo[5]Rashid M, Curzen N, Kinnaird T, et al. Baseline risk, timing of invasive strategy and guideline compliance in NSTEMI: nationwide analysis from MINAP. Int J Cardiol 2020;301:7–13.. La modesta differenza osservata tra i due gruppi, a favore della strategia molto precoce, avrebbe necessitato di oltre 7.000 pazienti per raggiungere una significatività statistica, diluendone tuttavia l’importanza clinica. L’unico vantaggio che una strategia molto precoce sembra offrire è una riduzione della durata della degenza: questo potrebbe tradursi in un risparmio di costi e in una maggiore disponibilità di accoglimento di nuovi pazienti da parte dei centri con notevole turnover, grazie a una rotazione più rapida.
Editoriale: Timing ottimale della coronarografia nei pazienti NSTEMI: quanto ‟RAPIDˮ?
A cura di: Marco Ferlini, Ginevra Annoni, Fondazione IRCCS Policlinico San Matteo, Università degli studi di Pavia
Una strategia invasiva di routine con coronarografia e rivascolarizzazione miocardica, si è dimostrata superiore rispetto a una strategia invasiva selettiva nei pazienti con infarto miocardico acuto senza persistente sopraslivellamento del tratto ST (NSTEMI)[6]Mehta S, Cannon CP, Fox KAA, Wallentin L, Boden WE, Spacek R, et al. Routine vs selective invasive strategies in patients with acute coronary syndromes: a collabora- tive meta-analysis of randomized … Continua a leggere, tuttavia, il suo “timing” ottimale non è ancora stato stabilito. In pazienti giudicati ad alto rischio (diagnosi stabilita di NSTEMI, nuove o presunte variazioni dinamiche del tratto ST/T, arresto cardiaco resuscitato senza STEMI/ shock cardiogeno, GRACE score >140), le ultime Linee Guida raccomandano una strategia invasiva “precoce” entro 24 ore con classe diraccomandazione IIa (A) rispetto alla precedente I (A)[7]Collet J, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation Eur Heart J 2021;42:1289-367.; … Continua a leggere. La classe di raccomandazione I (A) era sostanzialmente basata sui risultati dell’analisi pre-specificata dei trial TIMACS e VERIDICT sul sottogruppo di pazienti con GRACE score >140 in cui la strategia precoce aveva dimostrato una significativa riduzione dell’endpoint primario composito, rispettivamente morte, infarto o stroke a 6 mesi, e, morte, infarto non fatale, ricovero per ischemia refrattaria o per insufficienza cardiaca[8]Mehta SR, Granger CB, Boden WE, et al. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–75.[9]Kofoed KF, Kelbæk H, Hansen PR, et al. Early versus standard care invasive examination and treatment of patients with non-ST-segment elevation acute coronary syndrome. Circulation 2018;138:2741–50. Il downgrade della raccomandazione è stato determinato dai risultati comunque neutrali sulla popolazione totale arruolata nei due trial ma, soprattutto, dalla pubblicazione di un’ampia metanalisi che ha confrontato le due strategie invasive (precoce vs tardiva) e da cui non sono emerse differenze in termini di mortalità totale, infarto miocardico, scompenso cardiaco e nuova rivascolarizzazione coronarica, ma solo un beneficio sulla riduzione di ischemia ricorrente e nuove ospedalizzazioni[10]Kite TA, Kurmani SA, Bountziou- ka V, et al. Timing of invasive strategy in non-ST-elevation acute coronary syndrome: a meta-analysis of randomized controlled trials. Eur Heart J 2022;43:3148-61.. Tuttavia, gli studi inclusi nella metanalisi, sono stati condotti in un periodo complessivo di circa 20 anni, durante i quali i criteri diagnostici di NSTEMI e gli approcci farmacologico-interventistici sono notevolmente cambiati ed evoluti. Per tale ragione i risultati dello studio “Very early invasive strategy in higher risk non-STelevation acute coronary syndrome: the RAPID NSTEMI trial”[11]Kite TA, Ladwiniec A, Greenwood JP, et al. Very early invasive strategy in higher risk non-ST- elevation acute coronary syndrome: the RAPID NSTEMI trial. Heart 2023;0:1–8. … Continua a leggere erano particolarmente attesi, proprio perché era il primo studio randomizzato sull’argomento con un approccio attuale. In particolare, oltre all’utilizzo della troponina ad alta sensibilità in fase diagnostica, per stabilire il rischio dei pazienti è stato utilizzato il GRACE Score 2.0 che ha dimostrato avere un potere discriminatorio superiore alla versione precedente nel predire il rischio di eventi avversi nelle sindromi coronariche acute[12]Fox KAA, FitzGerald G, Puymirat E, et al. Should patients with acute coronary disease be strati ed for management according to their risk? derivation, external validation and outcomes using the … Continua a leggere; inoltre, in caso di rischio moderato alla valutazione con il solo score (cosa frequente nei trial precedenti) erano previsti dei criteri aggiuntivi per poter arruolare i pazienti. Lo studio RAPID ha confrontato una strategia invasiva molto precoce (mediana 1.5 ore) versus una strategia con tempistica definita standard per i centri partecipanti (incoraggiata comunque <72 ore) la cui mediana è stata di 43.9 ore. Purtroppo, a causa della pandemia COVID, il RAPID è stato ampiamente sottodimensionato avendo incluso solo 425 pazienti rispetto ai 2.314 previsti dal calcolo statistico del campione: in merito, l’ipotesi dello studio partiva da un “rate” atteso dell’endpoint primario composito (morte, nuovo MI o ospedalizzazione per scompenso cardiaco) a 12 mesi del 19% nel gruppo standard of care; la strategia molto precoce avrebbe dovuto determinare una sua riduzione relativa del 25%. Come sappiamo, i risultati sono risultati neutrali sugli eventi clinici, con solo una riduzione significativa della degenza ospedaliera nei pazienti trattati precocemente. Sicuramente, l’aver incluso solo il 18% dei pazienti previsti rende lo studio così sottodimensionato da non poter trarre nessuna conclusione. Tuttavia, si può notare come la mortalità della popolazione inclusa sia stata particolarmente bassa rispetto ad altri trial precedenti (il GRACE score medio è stato 116!), e complessivamente l’endpoint primario a 12 mesi nel gruppo di controllo è stato del 6.7% anziché del 19% atteso, portando a un risultato neutrale anche in caso di raggiungimento del campione previsto. Come punto di forza lo studio RAPID è stato l’unico ad aver riportato il tempo intercorso tra la presentazione in ospedale e la randomizzazione (mediana 3 ore), mentre come dato negativo tra i pazienti inclusi il 22% non aveva stenosi coronariche, dato abbastanza alto e determinato probabilmente dall’aver basato la diagnosi su un solo punto di troponina ad alta sensibilità in fase diagnostica: ciò può far ritenere che una strategia troppo precoce porti a coronarografia pazienti con infarto di tipo 2, che quindi non possono trarre beneficio da questa scelta. L’impossibilità di trarre conclusioni definitive sul timing ottimale della coronarografia nei pazienti con NSTEMI, rivedendo gli studi eseguiti nel corso degli anni su questo argomento, deriva principalmente dalla loro eterogeneità, in particolare proprio nel tempo intercorso dalla randomizzazione all’esame invasivo: in alcuni, infatti, è stato considerato precoce un tempo di 1.1 ore mentre in altri era considerato precoce un tempo fino a 24 ore; nel caso di approccio tardivo la variabilità è arrivata addirittura a 90 ore di differenza[13]Kite TA, Kurmani SA, Bountziou- ka V, et al. Timing of invasive strategy in non-ST-elevation acute coronary syndrome: a meta-analysis of randomized controlled trials. Eur Heart J 2022;43:3148-61. Il dato ottimale di esecuzione della strategia invasiva precoce non è però di poco conto nella pratica clinica del nostro paese, perché non tutti gli ospedali con Unità Coronarica sono dotati di Laboratorio di Emodinamica. L’applicazione di una forte raccomandazione da parte delle Linee Guida sull’esecuzione della coronarografia < 24 ore dovrebbe infatti prevedere l’organizzazione di reti di traporto secondario nella stessa giornata, con un sovraccarico di pazienti difficilmente sopportabile dai centri “hub” a meno di non instaurare un eventuale “backtransfer”[14]Murrone A, Scotto di Uccio F, Amodeo V, et al. Position paper ANMCO: Timing di esecuzione della coronarogra a in pazienti con sindrome coronarica acuta senza sopraslivellamento del tratto ST. G Ital … Continua a leggere. I dati del registro EYESHOT[15]De Luca L, Leonardi S, Cavallini C, et al. EYESHOT Investigators. Contemporary antithrombotic strategies in patients with acute coronary syndrome admitted to cardiac care units in Italy: The EYESHOT … Continua a leggere hanno in effetti dimostrato una differenza altamente significativa nell’esecuzione della coronarografia nei centri dotati o meno di laboratorio di emodinamica [40.5h (IQR 19.8-73.5) vs 67.2h (IQR 42.5-126.7)]. Quindi possiamo concludere che nonostante la mole di studi eseguiti e l’evoluzione delle terapie, non è ancora possibile stabilire qual è il timing ottimale della coronarografia nei pazienti con NSTEMI considerati ad alto rischio, in quanto la sua esecuzione precoce non ha dimostrato una riduzione degli eventi “hard”, anche se va considerato che questa strategia si associa a una riduzione dell’ischemia ricorrente e a una minor degenza ospedaliera.
Bibliografia[+]
| ↑1 | Mehta SR, Granger CB, Boden WE, et al. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–75 |
|---|---|
| ↑2 | Kofoed KF, Kelbæk H, Hansen PR, et al. Early versus standard care invasive examination and treatment of patients with non-ST-segment elevation acute coronary syndrome. Circulation 2018;138:2741–50. |
| ↑3 | Byrne RA, Rossello X, Coughlan JJ, et al. ESC guidelines for the management of acute coronary syndromes. Eur Heart J 2023;44:3720–826. |
| ↑4 | Kite TA, Kurmani SA, Bountziouka V, et al. Timing of invasive strategy in non-STelevation acute coronary syndrome: a meta-analysis of randomized controlled trials. Eur Heart J 2022;43:3148–61. |
| ↑5 | Rashid M, Curzen N, Kinnaird T, et al. Baseline risk, timing of invasive strategy and guideline compliance in NSTEMI: nationwide analysis from MINAP. Int J Cardiol 2020;301:7–13. |
| ↑6 | Mehta S, Cannon CP, Fox KAA, Wallentin L, Boden WE, Spacek R, et al. Routine vs selective invasive strategies in patients with acute coronary syndromes: a collabora- tive meta-analysis of randomized trials. JAMA 2005;293:2908–2917. |
| ↑7 | Collet J, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation Eur Heart J 2021;42:1289-367.; Byrne RA, Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the manage- ment of acute coronary syndromes. Eur Heart J 2023;44:3720-826. |
| ↑8 | Mehta SR, Granger CB, Boden WE, et al. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med 2009;360:2165–75. |
| ↑9 | Kofoed KF, Kelbæk H, Hansen PR, et al. Early versus standard care invasive examination and treatment of patients with non-ST-segment elevation acute coronary syndrome. Circulation 2018;138:2741–50 |
| ↑10 | Kite TA, Kurmani SA, Bountziou- ka V, et al. Timing of invasive strategy in non-ST-elevation acute coronary syndrome: a meta-analysis of randomized controlled trials. Eur Heart J 2022;43:3148-61. |
| ↑11 | Kite TA, Ladwiniec A, Greenwood JP, et al. Very early invasive strategy in higher risk non-ST- elevation acute coronary syndrome: the RAPID NSTEMI trial. Heart 2023;0:1–8. doi:10.1136/heartjnl-2023-323513. |
| ↑12 | Fox KAA, FitzGerald G, Puymirat E, et al. Should patients with acute coronary disease be strati ed for management according to their risk? derivation, external validation and outcomes using the updated GRACE risk score. BMJ Open 2014;4:e004425 |
| ↑13 | Kite TA, Kurmani SA, Bountziou- ka V, et al. Timing of invasive strategy in non-ST-elevation acute coronary syndrome: a meta-analysis of randomized controlled trials. Eur Heart J 2022;43:3148-61 |
| ↑14 | Murrone A, Scotto di Uccio F, Amodeo V, et al. Position paper ANMCO: Timing di esecuzione della coronarogra a in pazienti con sindrome coronarica acuta senza sopraslivellamento del tratto ST. G Ital Cardiol 2021;22(7):585-591 |
| ↑15 | De Luca L, Leonardi S, Cavallini C, et al. EYESHOT Investigators. Contemporary antithrombotic strategies in patients with acute coronary syndrome admitted to cardiac care units in Italy: The EYESHOT Study. Eur Heart J Acute Cardiovasc Care 2015;4:441-52 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

