Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Le biforcazioni rappresentano il 15/20% delle procedure di PCI. Per le biforcazioni complesse o per il trattamento del tronco comune distale, è preferibile utilizzare due stent con la tecnica del “crushing” con doppio kissing[1]Chen SL, Zhang JJ, Han Y, et al. Double Kissing Crush Versus Provisional Stenting for Left Main Distal Bifurcation Lesions: DKCRUSH-V randomized trial. J Am Coll Cardiol 2017;70:2605–2617. Tuttavia, quando il “side branch” è di piccole dimensioni e la stenosi non è lunga (<10 mm), si tende a preferire la tecnica del “provisional stenting”, basata sull’eventuale dilatazione del ramo secondario con un pallone non-compliante (NCB) nel caso che questo rimanga “pinzato” dall’impianto di stent nel ramo principale per shift di placca o spostamento della carena[2]Hildick-Smith D, Egred M, Banning A, et al. The European Bifurcation Club Left Main Coronary Stent study: a randomized comparison of stepwise provisional vs. systematic dual stenting strategies (EBC … Continua a leggere. Però, la dilatazione di questo vaso con NCB può comportare una dissezione oppure la sua occlusione, condizioni che comportano l’impianto di un secondo stent, aumentando la probabilità di ristenosi o trombosi dello stent. Per questo, alcuni interventisti preferiscono utilizzare un pallone medicato (DCB) al posto di un NCB, seguendo il concetto del “nothing left” dopo il trattamento del “side branch”[3] Yerasi C, Case BC, Forrestal BJ, et al. Dru-gcoated balloon for de novo coronary artery disease: JACC state-of the-art review. J Am Coll Cardiol. 2020;75:1061–1073.
Lo studio in esame
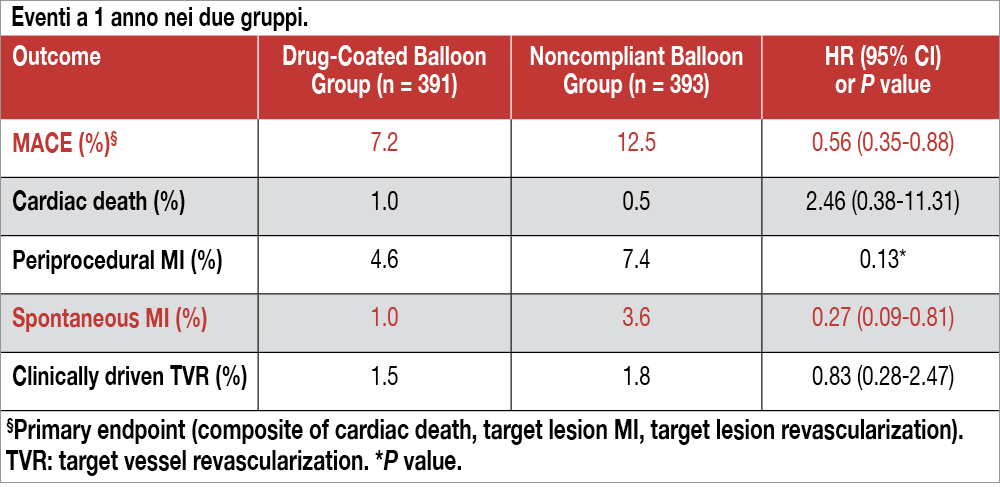
In questo studio internazionale (condotto tra il settembre 2020 e il giugno 2023 in Cina, Indonesia, Corea e Italia – 1 centro, Peschiera del Garda) 784 pazienti con vere biforcazioni (Medina class 1,1,1; 0,1,1; or 1,0,1) non complesse (diametro del vaso principale e secondario di almeno 2,5 mm, stenosi nei due rami di almeno il 50%, ma di lunghezza <10 mm nel ramo secondario) venivano trattate con PCI e stenting sul vaso principale, seguendo la tecnica del “provisional stenting”. Se risultava una compromissione severa del “side branch” (stenosi >70%), i pazienti venivano randomizzati a un trattamento con DCB al paclitaxel (n = 391) oppure a NCB (n = 393). In entrambi i gruppi, dopo il trattamento del ramo secondario, veniva eseguito un “kissing balloon” con pallone non compliante e impiantato un eventuale stent in presenza di dissezione di tipo C o flusso TIMI <3. L’età media risultava di 64 anni, in prevalenza maschi (77%), con angina instabile (61%) o infarto miocardico (MI) non-ST elevation (25%). I diabetici erano il 36% e la maggior parte veniva dimessa in doppia terapia antiaggregante con ASA e ticagrelor. Globalmente, il 76% dei pazienti aveva una biforcazione classe Medina 1,1,1, che riguardava l’arteria discendente anteriore nel 68% dei pazienti e il tronco comune nel 15% dei casi. La percentuale di pazienti trattati con due stent è stata simile (NCB 3.3%, DCB 3.8%). A un follow-up di 1 anno l’endpoint primario, un composito di morte cardiaca, MI del vaso target o rivascolarizzazione su base clinica della lesione target è stato osservato nel 12,5%del gruppo NCB e nel 7,2% del gruppo DCB (HR: 0,56; 95% CI: 0,35-0,88; P=0.013). La differenza è stata trascinata da una riduzione di MI, sia spontaneo che periprocedurale (definizione SCAI). I dati relativi alle componenti dell’endpoint primario e gli endpoint secondari sono espressi nella Tabella.
Take home message
Nei pazienti con biforcazioni vere, ma semplici, trattate con “provisional stenting” l’utilizzo di un “drug-coated balloon”, per trattare il ramo secondario danneggiato dallo stenting del ramo principale, comporta un minor numero di eventi avversi rispetto all’utilizzo di un pallone non compliante. La differenza tra i due gruppi riguardava gli infarti sia spontanei che periprocedurali.
Interpretazione dei dati
Lo studio mostra, in uno studio randomizzato e una casistica ampia, una riduzione di eventi nel follow-up a 1 anno di pazienti con biforcazioni non complesse se trattate sul vaso secondario con un palloncino medicato (“drug-coated balloon”-DCB) rispetto a un palloncino non compliante convenzionale. La differenza tra i due gruppi riguardava l’incidenza di infarto miocardico sia spontaneo che procedurale. Per spiegare questo fenomeno, gli Autori ipotizzano che il gonfiaggio prolungato (1 minuto) a basse atmosfere (valore nominale) del DCB, (eseguito dopo una predilatazione con un pallone convenzionale al fine di ridurre la stenosi del ramo secondario, aggravata dall’impianto di stent nel vaso principale) possa aver giocato un ruolo nel ridurre gli eventi infartuali successivi. Anche nello studio recente AGENT-IDE, l’utilizzo del pallone medicato ha ridotto l’evenienza di infarto miocardico, rispetto al pallone convenzionale, nel trattamento della restenosi da stent[4]Yeh RW, Shlofmitz R, Moses J, et al. Paclitaxel coated balloon vs uncoated balloon for coronary in-stent restenosis: the AGENT IDE randomized clinical trial. JAMA. 2024;331:1015–1024.. Tuttavia, queste argomentazioni appaiono piuttosto deboli, non spiegano perchè gli infarti, anche spontanei si siano verificati precocemente e perchè non si siano associati a una analoga diminuzione della necessità di rivascolarizzazione del vaso target. Globalmente, gli eventi sono poco numerosi dopo il trattamento delle biforcazioni semplici ed eventuali differenze osservate con trattamenti diversi possono essere solo il risultato di semplice casualità. Come osservano gli Autori, sarebbe interessante, a tal proposito, verificare l’utilizzo del pallone medicato rispetto al pallone convenzionale nella preparazione delle stenosi di biforcazioni complesse.
Editoriale: “Il trattamento percutaneo delle biforcazioni coronariche: che ruolo ha il pallone medicato?”
A cura di:
- Gianmarco Iannopollo, UOC Cardiologia, Ospedale Maggiore di Bologna
- Daniele Maio, UO Cardiologia, Azienda Ospedaliero Universitaria di Ferrara
Le lesioni coronariche che coinvolgono le biforcazioni rappresentano circa il 20% delle patologie trattate con angioplastica e costi- tuiscono, ancora oggi, una sfida significativa, essendo associate a esiti clinici meno favorevoli. La tecnica “provisional” con un singolo stent è generalmente considerata la strategia di prima scelta, mentre l’impiego di tecniche a doppio stent viene riservato a situazioni in cui il ramo secondario (side branch, SB) presenti una stenosi critica che coinvolge un ampio territorio di distribuzione. Tuttavia, durante lo stenting “provisional,” non è raro che il SB venga compromesso dopo il posizionamento dello stent nel vaso principale (main vessel, MV), rendendo necessaria l’esecuzione di un “kissing balloon” e, in caso di necessità, l’impianto di un secondo stent in modalità “bailout”. Negli ultimi anni, l’introduzione dei palloni medicati (drug-coated balloons, DCB) ha aperto nuove prospettive, offrendo la possibilità di trattare le lesioni rispettando l’anatomia del vaso ed evitando l’impianto di stent permanenti. Questo approccio è particolarmente interessante per il trattamento del SB, spesso caratterizzato da un piccolo calibro, dove l’impianto di uno stent è associato a un rischio trombotico aumentato[5]Pan M, Lassen JF, Burzotta F, et al. The 17th expert consensus document of the European Bifurcation Club—techniques to preserve access to the side branch during stepwise provisional stenting. … Continua a leggere. Lo studio DCB-BIF (Comparison of Noncompliant Balloon With Drug-Coated Balloon Angioplasties for Side Branch After Provisional Stenting for Patients With True Coronary Bifurcation Lesions) è un trial multicentrico condotto in 22 centri, prevalentemente nel Sud-est asiatico (18 in Cina e uno in Italia). Lo studio ha coinvolto 784 pazienti sottoposti a rivascolarizzazione con tecnica “provisional” per lesioni coronariche in biforcazione vera (classificate come Medina 1,1,1; 0,1,1; o 1,0,1), randomizzati al trattamento del SB con DCB seguito da “kissing balloon” (KB) con palloni non complianti (NCB), oppure al solo KB con palloni non complianti. I criteri di inclusione comprendevano la presenza di una lesione nel SB con malattia estesa per almeno 10 mm e stenosi superiore al 50% prima del posizionamento dello stent nel MV, oltre a una stenosi residua superiore al 70% dopo lo stenting nel MV. Sono stati esclusi pazienti con incapacità di tollerare la duplice terapia antiaggregante, instabilità emodinamica, lesioni calcifiche che richiedessero aterectomia o restenosi intrastent. La presentazione clinica includeva angina stabile nel 7% dei casi, angina instabile nel 61% e infarto acuto del miocardio (NSTEMI o STEMI, arruolati entro una settimana dall’evento) nel 30%. La maggior parte delle lesioni erano classificate come Medina 1,1,1 (76%) e coinvolgevano il ramo discendente anteriore nel 67,9% dei casi e la biforcazione del tronco comune nel 15,2%. Il DCB è stato utilizzato nel 97% dei casi randomizzati a trattamento con DCB e nell’1% dei casi assegnati al solo KB. La strategia a doppio stent è stata necessaria nel 3,3% del gruppo NCB e nel 3,8% del gruppo DCB. Non sono emerse differenze significative nel tasso di successo angiografico (circa 95% in entrambi i gruppi) né nella rivascolarizzazione completa (circa 60%). Il follow-up a un anno è stato completato in tutti i pazienti. L’endpoint primario era rappresentato da un composito di eventi avversi cardiaci maggiori (MACE), includendo mortalità cardiaca, infarto attribuibile al vaso target e necessità di rivascolarizzazione del vaso target. Gli eventi MACE si sono verificati nel 7,2% dei pazienti del gruppo DCB rispetto al 12,5% del gruppo di controllo (HR: 0,56; IC 95%: 0,35–0,88; P=0,013). Questa differenza era principalmente attribuibile a una minore incidenza di infarti del miocardio nel gruppo DCB (1,0% vs 3,6%; HR: 0,27; IC 95%: 0,09-0,81; P=0.029) e a una riduzione degli infarti attribuibili al vaso target (HR: 0,50; IC 95%: 0,30–0,84; P=0.009). Tuttavia, non sono emerse “differenze significative nelle rivascolarizzazioni del vaso target. Gli endpoint secondari, inclusi la mortalità per tutte le cause, la mortalità cardiaca, i MACE e gli infarti periprocedurali, non hanno mostrato differenze significative tra i due gruppi. Lo studio DCB-BIF rappresenta il primo trial su larga scala con potenza statistica sufficiente a valutare l’efficacia dei DCB nel trattamento del SB nelle biforcazioni vere, utilizzando la tecnica “provisional”. I risultati indicano una riduzione degli infarti spontanei nel gruppo DCB, senza però influire significativamente sulla necessità di rivascolarizzazioni. Lo studio DCB-BIF affronta la complessa questione della gestione del side branch (SB) nelle biforcazioni vere trattate con tecnica “provisional”. Nei pazienti trattati con palloni medicati (DCB) si è osservata una possibile riduzione degli infarti spontanei, non associati alla procedura, durante il follow-up. Tuttavia, l’interpretazione dei risultati non è priva di ambiguità. Le curve di Kaplan-Meier indicano che gli eventi si sarebbero verificati nei primi giorni dopo la rivascolarizzazione, un fenomeno difficilmente attribuibile al paclitaxel, il cui effetto sull’inibizione dell’iperplasia intimale si manifesta solitamente a distanza di mesi. Possono essere considerate diverse spiegazioni. In primo luogo, non è certo che tali infarti siano effettivamente correlati alla lesione target: nei casi in cui non veniva eseguita una coronarografia, si presumeva che la lesione culprit fosse la biforcazione trattata. Tuttavia, oltre il 60% dei pazienti presentava coronaropatia multivasale e solo il 60% circa ha raggiunto una rivascolarizzazione completa. Inoltre, la riduzione degli infarti precoci potrebbe non essere legata al farmaco rilasciato dal DCB, bensì a un effetto meccanico: il tempo prolungato di gonfiaggio del DCB potrebbe aver contribuito a ridurre l’incidenza di dissezioni e del recoil precoce, particolarmente in vasi di calibro ridotto come il SB, soprattutto nella porzione ostiale caratterizzata da muscolatura liscia. È importante sottolineare che l’aumento degli infarti precoci nel gruppo non trattato con DCB non è stato accompagnato da un incremento delle coronarografie o delle rivascolarizzazioni. Questo potrebbe suggerire che tali eventi, verificatisi nei giorni immediatamente successivi alla procedura, siano stati considerati dagli operatori come una prosecuzione dello spettro dell’infarto periprocedurale piuttosto che come nuovi episodi acuti, portandoli a non effettuare ulteriori studi angiografici. Va inoltre considerato che lo studio è stato condotto prevalentemente in centri del Sud-Est Asiatico (principalmente in Cina, con un solo centro in Italia), dove il profilo di rischio cardiovascolare differisce significativamente rispetto a quello della popolazione globale, limitando la generalizzabilità dei risultati. In conclusione, la gestione del side branch nelle biforcazioni vere rappresenta ancora una sfida aperta. Nonostante il potenziale promettente dei DCB in questo scenario, le evidenze attuali non sono sufficienti per supportarne un’adozione clinica su larga scala.
Bibliografia[+]
| ↑1 | Chen SL, Zhang JJ, Han Y, et al. Double Kissing Crush Versus Provisional Stenting for Left Main Distal Bifurcation Lesions: DKCRUSH-V randomized trial. J Am Coll Cardiol 2017;70:2605–2617 |
|---|---|
| ↑2 | Hildick-Smith D, Egred M, Banning A, et al. The European Bifurcation Club Left Main Coronary Stent study: a randomized comparison of stepwise provisional vs. systematic dual stenting strategies (EBC MAIN). Eur Heart J. 2021;42:3829–3839. |
| ↑3 | Yerasi C, Case BC, Forrestal BJ, et al. Dru-gcoated balloon for de novo coronary artery disease: JACC state-of the-art review. J Am Coll Cardiol. 2020;75:1061–1073 |
| ↑4 | Yeh RW, Shlofmitz R, Moses J, et al. Paclitaxel coated balloon vs uncoated balloon for coronary in-stent restenosis: the AGENT IDE randomized clinical trial. JAMA. 2024;331:1015–1024. |
| ↑5 | Pan M, Lassen JF, Burzotta F, et al. The 17th expert consensus document of the European Bifurcation Club—techniques to preserve access to the side branch during stepwise provisional stenting. EuroIntervention. 2023;19:26–36. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

