Stefano De Servi, Università degli Studi di Pavia
Inquadramento
I pazienti con malattia cardiovascolare su base aterosclerotica (ASCVD) sono a rischio di recidive nonostante siano trattati al meglio con statine, farmaci antitrombotici e ipotensivi. È stato ipotizzato che uno stato infiammatorio di basso grado, rivelato da un aumento dei valori basali di proteina C reattiva (CRP), possa essere la causa di questo “rischio residuo”[1]Pradhan AD, Aday AW, Rose LM, Ridker PM. Residual inflammatory risk on treatment with PCSK9 inhibition and statin therapy. Circulation 2018;138:141-9. https://doi.org/10.1161/ … Continua a leggere. Tuttavia, i dati in nostro possesso sono limitati e provengono per lo più da trial clinici, con follow-up limitato, focalizzati su un singolo aspetto clinico della ASCVD [2]Ridker PM, Bhatt DL, Pradhan AD, Glynn RJ, MacFadyen JG, Nissen SE. Inflammation and cholesterol as predictors of cardiovascular events among patients receiving statin therapy: a collaborative … Continua a leggere.
Lo studio in esame
Lo studio si basa sul Progetto SCREAM (Stockholm CREAtinine Measurements) nato dalla collaborazione tra il maggiore fornitore di servizi sanitari della regione di Stoccolma e il suo principale servizio laboratoristico. SCREAM è collegato ad altri database sanitari con informazioni complete sull’utilizzo di farmaci, diagnosi e follow-up in un periodo compreso tra il gennaio 2006 e il dicembre 2021.
Sono stati così individuati 84.399 fruitori di servizi con una diagnosi di ASCVD e con almeno una misurazione di CRP, non motivata da una patologia infiammatoria acuta o cronica (escludendo l’esame effettuato per accesso ai servizi di emergenza o con concomitante somministrazione di antibiotici e antivirali e tutti i pazienti in terapia cronica con cortisonici o immunosoppressori). I pazienti dovevano essere in vita per almeno 3 mesi dopo la misurazione di CRP considerata per l’analisi. Inoltre, sono state incluse solo le misurazioni ottenute con metodi ad alta sensibilità con limiti di rilevamento di almeno 1 mg/L. L’età media era 71 anni, il 22% era diabetico, il 37% aveva avuto un infarto miocardico, il 43% uno stroke/TIA, l’11% una arteriopatia periferica. Il 20% era in fibrillazione atriale. La CRP, nell’85% dei casi, veniva misurata oltre 6 mesi dopo l’evento cardiovascolare ed era elevata (≥2 mg/L) nel 59% dei partecipanti. Erano numerose le variabili cliniche e laboratoristiche associate a livelli più elevati del marker di infiammazione: età, sesso femminile, valori bassi di GFR, valori elevati di albuminuria è una serie di comorbilità come diabete, ipertensione, anemia, cancro, malattie respiratorie e reumatiche. L’uso di alcuni farmaci (ARB, statine è antipiastrinici) si associava invece a livelli meno elevati di CRP.
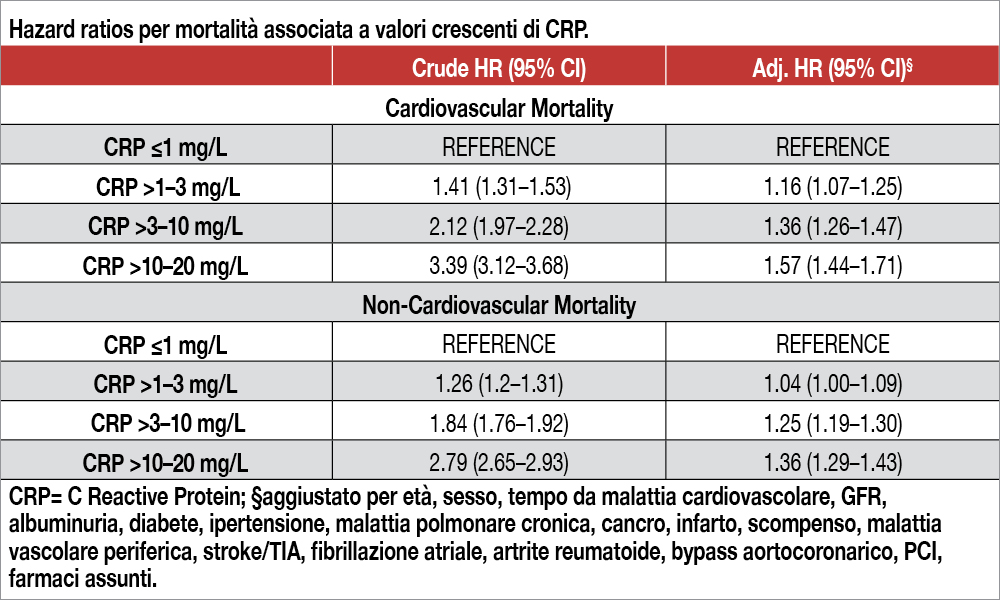
Rispetto ai soggetti con CRP <2 mg/dl, quelli con valori ≥2 mg/L avevano un rischio maggiore a 5 anni nel follow-up di MACE (un composito di morte per ogni causa, ospedalizzazione per infarto miocardico, stroke: 39% versus 23%), scompenso cardiaco (17% versus 9%) mortalità cardiovascolare (8.9% versus 4.1%) e non- cardiovascolare (22% versus 12%). I relativi hazard ratio per questi endpoint, dettagliati per intervalli di valori di CRP, sono espressi nella Tabella. La relazione tra i valori di CRP e i vari outcome era riproducibile per tutti i sottogruppi considerati, inclusi valori differenti di colesterolo LDL, l’uso di statine e varie comorbilità.
Take home message
Il 60% circa dei pazienti con malattia cardio-vascolare su base aterosclerotica ha una infiammazione sistemica, che si associa a un rischio maggiore di eventi cardiovascolari, mortalità e consumo di risorse sanitarie.
Interpretazione dei dati
Gli autori commentano i loro dati osservando come essi forniscano importanti informazioni cliniche, in contrasto con le Linee Guida, sia europee che nord-americane, che non raccomandano la misurazione di CRP per la prevenzione secondaria delle patologie cardiovascolari su base aterosclerotica [3]Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L, et al. 2019 ESC/ EAS guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. … Continua a leggere. I risultati dello studio sono stati accolti con entusiasmo da un editoriale di accompagnamento di Liuzzo e Ridker, nel quale si osserva che i dati “sottolineano l’importanza di estese misurazioni di CRP quale marker di infiammazione e di rischio cardiovascolare e suggeriscono che un trattamento dell’infiammazione possa essere cruciale per ridurre gli eventi avversi per molti individui a rischio”[4]Sproston NR, Ashworth JJ. Role of C-reactive protein at sites of inflammation and infection. Front Immunol 2018;9:754. https://doi.org/10.3389/fimmu.2018.00754.. È difficile condividere tale entusiasmo. Una limitazione non minore nell’utilizzo di questo marker è che esso non è specifico per predire gli eventi cardiovascolari, ma un suo valore, pur modestamente elevato, si associa anche a un rischio maggiore di eventi non-cardiovascolari in quanto la produzione di CRP è parte di una risposta di fase acuta di molte forme di infiammazione, infezione e danno tissutale [5]Liuzzo G, Ridker PM: Universal screening for hsCRP in patients with atherosclerotic disease: à Major therapeutic opportunity. European Heart Journal 2024;45, 4731-4733.. Il marker è fortemente influenzato da una serie di condizioni e comorbilità associate,che lo rendono assolutamente aspecifico: basti osservare, come mostra la Tabella, di quanto si riduca l’hazard ratio per i vari outcome, quando il valore “crudo” viene corretto per una serie di variabili concomitanti. Vi è da notare poi che molte condizioni potenzialmente associate con i valori di CRP non sono state considerate in questa analisi: l’indice di massa corporea, il valore di colesterolo HDL, l’albumina plasmatica e il valore di frazione di eiezione sono notoriamente correlate con il valore del marker di infiammazione: ci si domanda quale sarebbe stato il valore predittivo di CRP se tali variabili fossero state prese in considerazione. Infine, non è scontato che l’utilizzo di una terapia anti-infiammatoria, che pure riduca il valore di CRP, possa avere effetti benefici: nello studio CLEAR[6]Jolly SS, d’Entremont M.-A., Lee SF, et al. Colchicine in Acute Myocardial Infarction. N Engl J Med 2024; doi:10.1056/NEJMoa2405922., condotto in 7.062 pazienti, la colchicina ha ridotto maggiormente il marker infiammatorio rispetto al placebo, ma questo risultato non si è tramutato in una riduzione degli eventi clinici.
Editoriale: “Infiammazione e rischio cardiovascolare: verdetto ancora incerto”
A cura di: Claudio Cimminiello, Fondazione “Arianna Anticoagulazione” di Bologna.
Durante l’ultimo congresso American Heart Association di Chicago stato presentato lo studio CLEAR SYNERGY OASIS 9 sull’effetto di colchicina in pazienti con infarto miocardico acuto trattati con PCI. Non è lo scopo di questo articolo entrare nei particolari del trial, ma è sufficiente ricordare come i risultati abbiano destato sorpresa perché, del tutto in controtendenza con l’evidenza fino a oggi raccolta, una bassa dose di colchicina si rivelata in grado di ridurre significativamente i livelli di Proteina C Reattiva a elevata sensibilità, ma non ha avuto alcun impatto favorevole sulle sequele cardiovascolari dei pazienti, contrariamente a quanto emerso dagli studi LODOCO2 e COLCOT. Ed ecco, allora, tornare d’attualità i dubbi sul reale ruolo dell’infiammazione sistemica di basso grado come fattore di rischio cardiovascolare e sulla necessità di ricercarla.
Più o meno negli stessi giorni in cui il trial appena ricordato veniva pubblicato sul New England Journal of Medicine[7]Jolly SS, d’Entremont MA, Lee SF, Mian R, Tyrwhitt J, Kedev S, Montalescot G, Cornel JH, Stankovi. G, Moreno R, Storey RF, Henry TD, Mehta SR, Bossard M, Kala P, Layland J, Zafirovska B, … Continua a leggere, compariva sull’European Heart Journal uno studio svedese di real world evidence sui livelli di proteina C Reattiva (PCR) a elevata sensibilità in un’ampia coorte di soggetti con malattia aterosclerotica nota e sui risvolti prognostici nel tempo di questo biomarcatore[8]Mazhar F, Faucon AL, Fu EL, Szummer KE, Mathisen J, Gerward S, Reuter SB, Marx N, Mehran R, Carrero JJ. Systemic inflammation and health outcomes in patients receiving treatment for atherosclerotic … Continua a leggere. La ricerca derivava dal database del progetto SCREAM (Stockholm CREAtinine Measurements), uno studio di natura nefrologica avviato nella regione di Stoccolma nel 2006.
Nella presente analisi venivano inclusi tutti i soggetti adulti con diagnosi di malattia coronarica o cerebrovascolare o di arteriopatia degli arti inferiori. Venivano prese in considerazione le misurazioni di PCR di questi soggetti, a eccezione dei test PCR effettuati entro i 30 giorni successivi alla diagnosi di evento cardiovascolare aterosclerotico, di quelli effettuati durante un ricovero ospedaliero o una visita al pronto soccorso e di quelli molto elevati (>20 mg/L), presumibilmente tutti indicativi di fase acuta. Venivano anche escluse le determinazioni di PCR seguite entro 7 giorni dalla prescrizione di antibiotici, antivirali o antimicotici, partendo dal presupposto che l’infezione fosse il motivo per l’esecuzione del test PCR. Infine, non venivano considerati i valori rilevati durante i successivi 3 mesi dopo tali infezioni. L’affidabilità dei test era basata sul fatto che nella regione di Stoccolma, i laboratori che eseguono tale dosaggio sono tre e la qualità viene controllata con regolarità.
Partendo da una platea di 139.427 adulti con eventi aterosclerotici, si selezionavano i 104.471 che disponevano di un valore di PCR e tra questi venivano inclusi gli 84.399 pazienti senza criteri di esclusione.
Il distretto vascolare interessato era coronarico nella maggioranza dei casi (37% infarto miocardico; 30% angina). Nel 43% dei pazienti l’evento qualificante era lo stroke. L’età media di questi soggetti era di 71 anni, il 46% erano donne. Il 59% dei pazienti inclusi presentava un valore di PCR a elevata sensibilità ≥2 mg/L. I fattori/parametri associati significativamente al riscontro di elevati livelli di PCR, includevano il sesso femminile, l’età avanzata, un eGFR ridotto, presenza di albuminuria e comorbilità come diabete mellito, ipertensione, anemia e cancro recenti e malattie respiratorie è reumatiche croniche.
Al contrario, l’uso di inibitori del sistema renina-angiotensina, di antipiastrinici e la terapia ipolipemizzante si associavano a una ridotta probabilità di PCR elevata.
Nel corso del follow-up di 6.4 anni i soggetti con elevati livelli di PCR venivano ricoverati in ospedale, si sottoponevano a visite specialistiche e venivano trattati con farmaci in misura lievemente, ma significativamente, più frequente rispetto ai pazienti con PCR non elevata. I pazienti con PCR 2 mg/L mostravano anche un tasso più elevato di eventi cardiovascolari avversi maggiori (hazard ratio, HR, 1,30; intervallo di confidenza, CI, al 95% 1,27-1,33), insufficienza cardiaca (HR 1,24; 95% CI 1,20-1,30) e morte (HR 1,35; 95% CI 1,31-1,39).Tale maggior rischio si confermava anche nell’analisi di sottogruppi predefiniti e in una serie di analisi di sensibilità.
Gli autori sottolineano come i dati della loro ricerca siano in linea con quelli recenti della coorte NHANES negli Stati Uniti, in cui il 55% dei partecipanti con eventi aterosclerotici (n = 12.722) mostrava livelli di PCR 2 mg/L[9]Nanna M, Sloan L, Faurby M, Husemoen LLN, Tombak G, Yerragolam D, et al. Abstract 11398: prevalence and characteristicsof systemic inflammation in adults with atherosclerotic cardiovascular disease … Continua a leggere. A conferma, studi precedenti fissavano la percentuale di pazienti aterosclerotici con PCR elevata su analoghe proporzioni, tra il 50% è il 60%.
In aggiunta al risvolto prognostico negativo, non solo in termini cardiovascolari ma anche di mortalità totale, i dati di questo studio mostrano per la prima volta come anche il consumo di risorse sanitarie sia più elevato nei pazienti con PCR elevata.
La conclusione degli autori è che tre adulti su cinque con storia di eventi aterosclerotici presentano un quadro di infiammazione sistemica, che comporta un maggior utilizzo di risorse sanitarie è tassi più elevati di eventi cardiovascolari e decessi.
In un editoriale di accompagnamento dello studio descritto, Giovanna Liuzzo e Paul Ridker affermano che è giunto il momento dello screening universale per la PCR a elevata sensibilità in prevenzione secondaria ed esemplificano questa raccomandazione ipotizzando il caso di un paziente con aterosclerosi stabile in terapia con statina cui si misurino i livelli di LDL-C per decidere se intensificare – eventualmente – il trattamento ipolipemizzante, raccomandando che in un paziente del genere deve essere misurata sempre anche la PCR a elevata sensibilità per aggiungere, in caso di valore elevato, anche colchicina a bassa dose[10]Liuzzo G, Ridker PM. Universal screening for hsCRP in patients with atherosclerotic disease: à Major therapeutic opportunity. Eur Heart J. 2024;45(44):4731-4733. doi:10.1093/eurheartj/ehae5.. Quest’ultimo passaggio, tuttavia, rappresenta l’anello debole della catena poiché – come detto – il più recente studio clinico con colchicina nel setting clinico della prevenzione cardiovascolare ha messo in discussione l’efficacia dell’unico farmaco risultato promettente fino ad ora.
Ad eccezione di canakinumab nello studio CANTOS, nessuno strumento terapeutico tra quelli disponibili, steroidi e metrotrexate, danno garanzie di efficacia e ora dubbi si addensano anche su colchicina inducendo ad attendere i risultati degli studi in corso con agenti anti-infiammatori più specifici (es. ARTEMIS; NCT06118281). Prima di tale data la proposta di uno screening universale della PCR a elevata sensibilità resterà oggetto di discussione.
Bibliografia[+]
| ↑1 | Pradhan AD, Aday AW, Rose LM, Ridker PM. Residual inflammatory risk on treatment with PCSK9 inhibition and statin therapy. Circulation 2018;138:141-9. https://doi.org/10.1161/ CIRCULATIONAHA.118.034645. |
|---|---|
| ↑2 | Ridker PM, Bhatt DL, Pradhan AD, Glynn RJ, MacFadyen JG, Nissen SE. Inflammation and cholesterol as predictors of cardiovascular events among patients receiving statin therapy: a collaborative analysis of three randomised trials. Lancet 2023;401:1293-301. https://doi.org/10.1016/S0140-6736(23)00215-5. |
| ↑3 | Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L, et al. 2019 ESC/ EAS guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Atherosclerosis 2019;290:140-205. https://doi.org/10.1016/j. atherosclerosis.2019.08.014. |
| ↑4 | Sproston NR, Ashworth JJ. Role of C-reactive protein at sites of inflammation and infection. Front Immunol 2018;9:754. https://doi.org/10.3389/fimmu.2018.00754. |
| ↑5 | Liuzzo G, Ridker PM: Universal screening for hsCRP in patients with atherosclerotic disease: à Major therapeutic opportunity. European Heart Journal 2024;45, 4731-4733. |
| ↑6 | Jolly SS, d’Entremont M.-A., Lee SF, et al. Colchicine in Acute Myocardial Infarction. N Engl J Med 2024; doi:10.1056/NEJMoa2405922. |
| ↑7 | Jolly SS, d’Entremont MA, Lee SF, Mian R, Tyrwhitt J, Kedev S, Montalescot G, Cornel JH, Stankovi. G, Moreno R, Storey RF, Henry TD, Mehta SR, Bossard M, Kala P, Layland J, Zafirovska B, Devereaux PJ, Eikelboom J, Cairns JA, Shah B, Sheth T, Sharma SK, Tarhuni W, Conen D, Tawadros S, Lavi S, Yusuf S; CLEAR Investigators. Colchicine in Acute Myocardial Infarction. N Engl J Med. 2024. doi:10.1056/NEJMoa2405922 |
| ↑8 | Mazhar F, Faucon AL, Fu EL, Szummer KE, Mathisen J, Gerward S, Reuter SB, Marx N, Mehran R, Carrero JJ. Systemic inflammation and health outcomes in patients receiving treatment for atherosclerotic cardiovascular disease. Eur Heart J. 2024;45(44):4719-4730. doi:10.1093/eurheartj/ehae557. |
| ↑9 | Nanna M, Sloan L, Faurby M, Husemoen LLN, Tombak G, Yerragolam D, et al. Abstract 11398: prevalence and characteristicsof systemic inflammation in adults with atherosclerotic cardiovascular disease and chronic kidney disease: results from the national health and nutrition examination survey. Circulation 2022;146:A11398. doi.org/ 10.1161/circ.146.suppl_1.11398. |
| ↑10 | Liuzzo G, Ridker PM. Universal screening for hsCRP in patients with atherosclerotic disease: à Major therapeutic opportunity. Eur Heart J. 2024;45(44):4731-4733. doi:10.1093/eurheartj/ehae5. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

