Stefano De Servi, Università degli Studi di Pavia
Inquadramento
I livelli di colesterolo LDL (LDL-C), di lipoproteina- LP- (a) e di proteina C reattiva sono correlati al verificarsi di eventi cardiovascolari futuri. Esistono tuttora incertezze se ognuno di questi parametri abbia valore prognostico indipendente. Lo studio ODYSSEY-OUTCOMES ha valutato l’occorrenza di eventi cardiovascolari in una popolazione di pazienti con sindrome coronarica acuta (ACS) che assumevano statine, ma rimanevano con valori di LDL-C ≥70 mg/dL, non-HDL C >100 mg/dl o apolipoproteina B >80 mg/dL). Essi sono stati randomizzati ad alirocumab (un inibitore di PCSK9) o a placebo. Essendo stati determinati nel corso dello studio i livelli di LDL-C, LP(a) e proteina C reattiva ad alta sensibilità (hs-CRP), i pazienti del gruppo placebo (ma trattati con statine) ben si prestano a una analisi di correlazione tra il valore di questi indici lipidici e infiammatori e gli eventi occorsi nel follow-up[1]Schwartz GG, Steg PG, Szarek M, et al. ODYSSEY OUTCOMES Committees and Investigators. Alirocumab and cardiovascular outcomes after acute coronary syndrome. N Engl J Med. 2018;379:2097–2107. … Continua a leggere.
Lo studio in esame
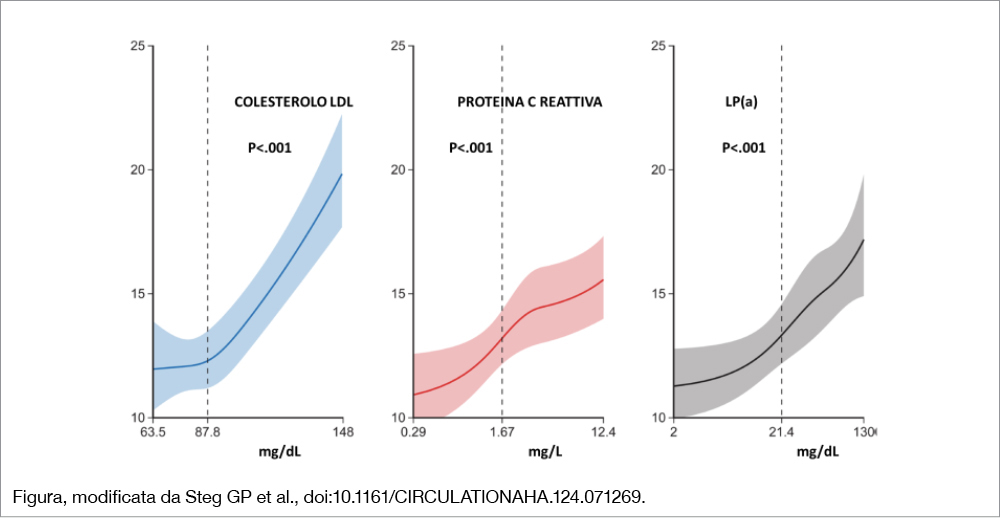
I pazienti del gruppo placebo erano 9.149 e sono stati inclusi nello studio a una distanza di 2.6 mesi dall’evento indice (35% STEMI, 48% NSTEMI, 17% angina instabile) e seguiti per una mediana di tempo di 2.8 anni. L’età media era 58 anni, il 29% era diabetico, il 72% era stato sottoposto a PCI e l’89% in trattamento con statine ad alta intensità. I valori mediani di LDL-C erano 87.8 (76.4–104.5) mg/dL, di Lp(a) 21.4 (6.6–60.1) mg/dL e di hs-CRP 1.7 (0.8–3.9) mg/L. Come mostra la Figura, per ciascuna variabile, un valore più alto di quello mediano (segnalato dalla linea tratteggiata) era associato, in modo indipendente dalle altre variabili, a un incremento dei MACE (mortalità per causa coronarica, infarto miocardico, stroke, ospedalizzazione per angina instabile). Una analoga associazione con la mortalità per ogni causa e la mortalità cardiovascolare veniva osservata per LDL-C e hsCRP, ma non per Lp(a). Osservando la Figura si nota infine come per hs-CRP e LP(a) vi sia una correlazione tra MACE e livelli anche inferiori al valore soglia (la mediana dei valori), mentre la curva rimane piatta per valori di LDL-C inferiori a 87.8 mg/dL.
Take home message
Dopo una sindrome coronarica acuta, i livelli di LDL-C, LP(a) e hsCRP predicono in modo indipendente il rischio di eventi cardiovascolari. Questi indici, tranne LP(a), sono anche correlati al rischio di mortalità. Per hsCRP e LP(a) il rischio inizia a bassi livelli, mentre, per la presente analisi, non si osserva alcuna relazione tra valori di LDL-C inferiori al valore mediano ed eventi cardiovascolari.
Interpretazione dei dati
I dati di questa analisi mostrano la relazione indipendente tra valori di indici lipidici e indici infiammatori nel predire il rischio residuo in pazienti già in trattamento con statine ad alta intensità, anche se in questa popolazione, per definizione dei criteri di arruolamento nello studio, i livelli di colesterolo LDL erano superiori rispetto a quelli stabiliti dalle Linee Guida internazionali per pazienti reduci da una sindrome coronarica acuta recente. Sicuramente, il dato che maggiormente colpisce riguarda l’assenza di correlazione tra valori di colesterolo LDL inferiori a quello mediano (87 mg/dL) ed eventi cardiovascolari (MACE). Mentre tale relazione appare continua per valori di proteina C reattiva e lipoproteina(a), anche per livelli inferiori ai rispettivi livelli mediani, la curva degli eventi appare invece appiattirsi per livelli di colesterolo LDL al di sotto del valore mediano. Questo comportamento appare contrario a uno dei caposaldi della terapia ipocolesterolemizzante (“the lower the better”) sulla quale si basa un utilizzo più esteso nella pratica clinica degli inibitori di PCSK9. Gli autori osservano che un fattore confondente al riguardo possa essere rappresentato dal fatto che nella misurazione del colesterolo LDL è incluso il colesterolo contenuto nella lipoproteina(a) e che la relazione tra colesterolo LDL ed eventi in questo studio è stata corretta per i valori di lipoproteina(a). L’impressione è che si sia vicini a una svolta epocale nel trattamento delle dislipidemie: sono in corso studi che stanno valutando gli effetti clinici di nuove molecole che si sono dimostrate efficaci nel ridurre i valori elevati di lipoproteina(a) e le lipoproteine ricche di trigliceridi che contengono il cosiddetto colesterolo “remnant”. Se questi studi dovessero dare risultati favorevoli, cambierà lo scenario della terapia antidislipidemica nei pazienti con patologia aterosclerotica. Per quanto riguarda la terapia anti-infiammatoria sembra svanire invece la possibilità di utilizzare la colchicina dopo i risultati deludenti dello studio CLEARSYNERGY OASIS 9[2]Jolly SS, d’Entremont MA, Lee SF, et al. Colchicine in Acute Myocardial Infarction. N Engl J Med 2024; 392:633-642 doi:10.1056/NEJMoa2405922.. Tuttavia, sono in corso studi che stanno valutando gli effetti di farmaci che agiscono inibendo l’interleuchina-6, come ziltivekimab (ARTEMIS trial), ma si ipotizza che anche altri meccanismi dei processi infiammatori rappresentino potenziali target terapeutici.
Bibliografia[+]
| ↑1 | Schwartz GG, Steg PG, Szarek M, et al. ODYSSEY OUTCOMES Committees and Investigators. Alirocumab and cardiovascular outcomes after acute coronary syndrome. N Engl J Med. 2018;379:2097–2107. doi:10.1056/NEJMoa 1801174. |
|---|---|
| ↑2 | Jolly SS, d’Entremont MA, Lee SF, et al. Colchicine in Acute Myocardial Infarction. N Engl J Med 2024; 392:633-642 doi:10.1056/NEJMoa2405922. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

