La ricerca scientifica esige la definizione di paradigmi (modelli teorici) per risolvere dei problemi e definire la metodologia per affrontarli. Tuttavia, i paradigmi non spiegano tutti gli aspetti del problema, perciò le anomalie sono inizialmente ignorate, ma col tempo conducono inevitabilmente alla “crisi” del paradigma e alla ricerca di uno nuovo che lo sostituisca. Così procede il progresso scientifico, attraverso continui “paradigm shifts”[1]Kuhn TS. The Structure of Scientific Revolutions. University of Chicago Press; 1970.. La classificazione dell’infarto miocardico (MI) si è basata per anni sul paradigma derivato dalla lettura immediata dell’’elettrocardiogramma, cioè sulla presenza (o meno) di un sopraslivellamento persistente di ST (paradigma STEMI), distinguendo così gli infarti in STEMI e non(N)STEMI. Tuttavia, il substrato fisiopatologico che determina la storia naturale e la prognosi dei pazienti è la presenza di una occlusione acuta (ACO) del vaso coronarico e la letteratura mostra che la sensibilità di STEMI per ACO è piuttosto bassa (43.6%)[2]de Alencar JN, Scheffer MK, Correia BP, Franchini KG, Felicioni SP, Marchi MFND. Systematic review and meta-analysis of diagnostic test accuracy of ST-segment elevation for acute coronary occlusion. … Continua a leggere. Il paradigma STEMI ha sostituito, verso la metà degli anni ’90, il precedente, che distingueva retrospettivamente gli infarti in base alla presenza (o meno) di onda Q (Q wave MI, non-Q wave MI). Il nuovo paradigma permetteva invece di classificare i pazienti all’ingresso e quindi di offrire un percorso terapeutico immediato, indicando la necessità, in presenza di STE all’elettrocardiogramma, di procedere immediatamente (o meno) alla riperfusione del vaso ritenuto occluso attraverso la fibrinolisi oppure con l’esecuzione di una PCI primaria.
IL PARADIGMA STEMI-NSTEMI: VANTAGGI E LIMITI.
Le Linee Guida del 1999 sancirono la classificazione dei pazienti in “STEMI o con blocco di branca sinistra” nei quali vi era indicazione alla riperfusione immediata e in “ECG non diagnostico”, nei quali essa non appariva indicata, pur concedendo che in questo gruppo erano compresi i pazienti con “infarto della parete posteriore” da occlusione acuta del ramo circonflesso[3]Ryan TJ, Antman EM, Brooks NH, et al. 1999 update: ACC/AHA guidelines for the management of patients with acute myocardial infarction: executive summary and recommendations: a report of the American … Continua a leggere. Per queste due entità cliniche distinte (STEMI e NSTEMI) vennero redatte per alcuni anni anche Linee Guida separate: nacque così una dicotomia rappresentata iconograficamente da una arteria coronaria acutamente occlusa da un trombo per lo STEMI e unʼarteria solo parzialmente occlusa per il NSTEMI. Questo paradigma ha dominato a lungo la scena e ha prodotto incredibili progressi nel trattamento dell’infarto acuto e, sulla base del concetto che “il tempo è muscolo”, ha ridisegnato il sistema dell’emergenza cardiovascolare, definendo percorsi ottimali, migliorando la qualità delle cure e riducendo significativamente la mortalità. Tuttavia, il punto debole di questo paradigma è rappresentato dai “falsi negativi”, cioè dai casi in cui non c’è corrispondenza tra STEMI e ACO, in quanto l’occlusione acuta del vaso coronarico non si manifesta elettrocardiograficamente come STEMI. A questi pazienti viene negata la necessaria riperfusione. Unʼampia meta-analisi ha mostrato che in pazienti NSTEMI, una ACO era presente nel 25% dei casi, mentre il 34% aveva un flusso TIMI 0-1 con una mortalità di circa il doppio rispetto a quella osservata nei NSTEMI senza ACO, nonostante questi ultimi avessero una età più avanzata e più comorbilità[4]Khan AR, Golwala H, Tripathi A, et al. Impact of total occlusion of culprit artery in acute non-ST elevation myocardial infarction: a systematic review and meta-analysis. Eur Heart J. … Continua a leggere. In questi ultimi anni sono stati descritti nuovi “pattern” elettrocardiografici associati ad ACO, che non mostrano il classico STE nelle derivazioni anteriori o inferiori, ma aspetti più sottili e potenzialmente fuorvianti. Tra questi come mostra la Figura 1, il “South African flag sign” diagnostico per una ACO del ramo diagonale e “l’Aslanger pattern” indicativo di un infarto inferiore da ACO in presenza di stenosi severe in altri vasi, il “De Winter sign”, caratterizzato da un sottoslivellamento di ST nelle precordiali associato a T iperacute, caratteristico di un infarto con ACO dellʼarteria discendente anteriore, l’infarto posteriore da ACO dell’arteria circonflessa, caratterizzato da sottoslivellamento di ST nelle derivazioni V1-V4.
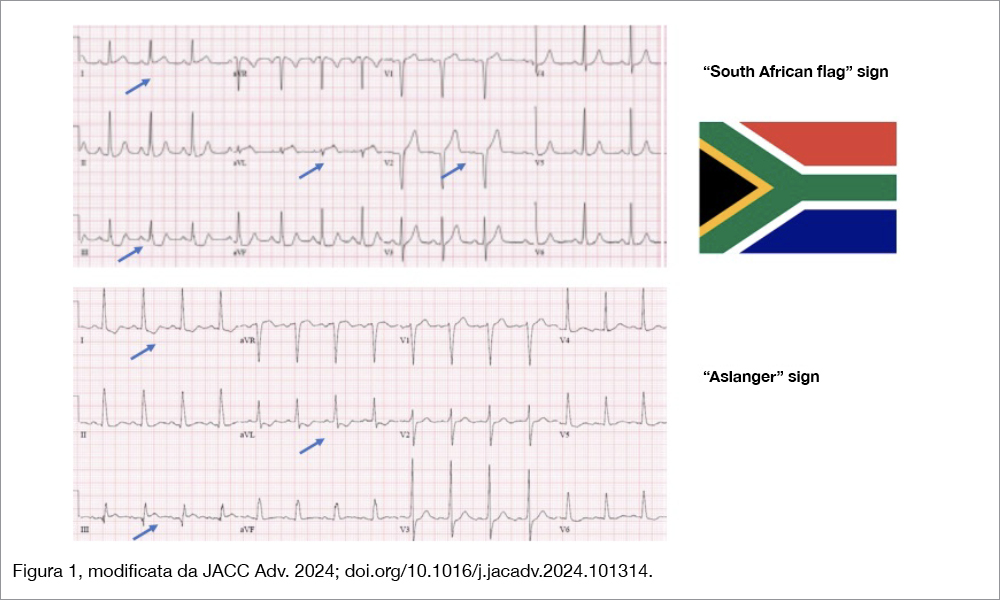
IL NUOVO PARADIGMA
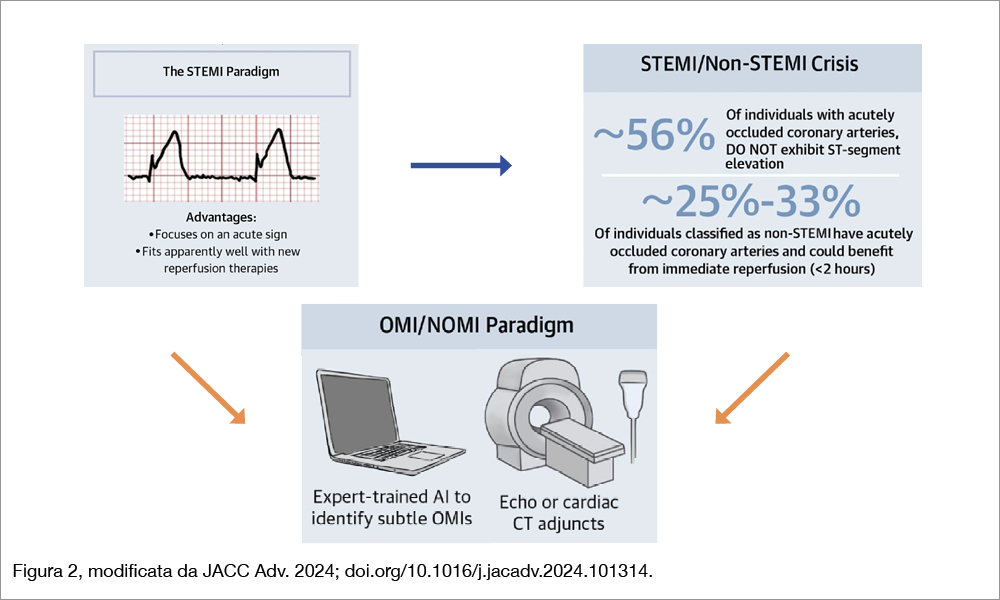
Gli autori dello studio propongono un nuovo paradigma basato sul dualismo “infarto da occlusione acuta” (Occlusion-Myocardial Infarction -OMI-) cui si contrappone l’infarto senza occlusione acuta (“Non-Occlusion Myocardial Infarction” -NOMI-, Figura 2). In questa classificazione, un OMI è caratterizzato da:
- lesione culprit che riduce acutamente il flusso;
- lesione culprit con normale flusso TIMI 3, ma con aumento molto alto di troponina;
- in assenza di documentazione angiografica: picco molto elevato di troponina in presenza di alterazioni della cinetica regionale miocardica.
Nello studio DIFOCCULT (Diagnostic accuracy oF electrocardiogram for acute coronary OCClUsion resuLTing in myocardial infarction) Aslanger e coll.[5]Aslanger EK, Yıldırımtürk Ö, Şimşek B, et al. DIagnostic accuracy oF electrocardiogram for acute coronary OCClUsion resuLTing in myocardial infarction (DIFOCCULT Study). Int J Cardiol Heart … Continua a leggere hanno mostrato che il 28% dei NSTEMI sono stati riclassificati come OMI in base a una revisione in cieco dei tracciati elettrocardiografici: questi pazienti hanno avuto una mortalità più elevata a un follow-up di circa 3 anni rispetto agli altri pazienti NSTEMI. In questo cambio di paradigma, nuove tecniche diagnostiche richiedono non solo interventi educazionali, ma anche un sostanziale cambiamento tecnologico. Il ruolo dell’intelligenza artificiale di nuova generazione sarà cruciale: ad esempio, è stato derivato e validato un modello intelligente utilizzando i dati di oltre 18.000 elettrocardiogrammi in pazienti con sospetta sindrome coronarica acuta, successivamente applicato a oltre 3.000 tracciati di 2.222 pazienti, avendo come outcome primario la presenza di una arteria culprit acutamente occlusa. Il modello derivato dall’intelligenza artificiale[6]Herman R, Pendell Meyers H, Smith SW, et al. International evaluation of an artificial intelligence-powered electrocardiogram model detecting acute coronary occlusion myocardial infarction. Eur Heart … Continua a leggere ha mostrato una più alta sensibilità (80.6%) rispetto ai criteri STEMI classici (32.5%) mentre la specificità è risultata sovrapponibile (93.7% versus 97.7%).
In conclusione
Il paradigma STEMI è stato un passo in avanti fondamentale per instaurare la terapia riperfusiva nei pazienti con infarti causati da vasi coronarici acutamente occlusi (OMI). Tuttavia, questo paradigma ha una bassa sensibilità nell’individuare gli infarti OMI. È ancora alta infatti la percentuale di infarti classificati come NSTEMI, che in realtà sono OMI e si gioverebbero di riperfusione immediata. Il paradigma OMI offre la possibilità di rivoluzionare la cura del paziente con sindrome coronarica acuta.
Bibliografia[+]
| ↑1 | Kuhn TS. The Structure of Scientific Revolutions. University of Chicago Press; 1970. |
|---|---|
| ↑2 | de Alencar JN, Scheffer MK, Correia BP, Franchini KG, Felicioni SP, Marchi MFND. Systematic review and meta-analysis of diagnostic test accuracy of ST-segment elevation for acute coronary occlusion. Int J Cardiol. 2024;402:131889. |
| ↑3 | Ryan TJ, Antman EM, Brooks NH, et al. 1999 update: ACC/AHA guidelines for the management of patients with acute myocardial infarction: executive summary and recommendations: a report of the American College of cardiology/American heart association task force on practice guidelines. J Am Coll Cardiol. 1999;34(3):890–911. |
| ↑4 | Khan AR, Golwala H, Tripathi A, et al. Impact of total occlusion of culprit artery in acute non-ST elevation myocardial infarction: a systematic review and meta-analysis. Eur Heart J. 2017;38:3082–3089. |
| ↑5 | Aslanger EK, Yıldırımtürk Ö, Şimşek B, et al. DIagnostic accuracy oF electrocardiogram for acute coronary OCClUsion resuLTing in myocardial infarction (DIFOCCULT Study). Int J Cardiol Heart Vasc. 2020;30:100603 |
| ↑6 | Herman R, Pendell Meyers H, Smith SW, et al. International evaluation of an artificial intelligence-powered electrocardiogram model detecting acute coronary occlusion myocardial infarction. Eur Heart J Digit Health 2023;5:123-133. doi:10.1093/ ehjdh/ztad074. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

