La TAVI, una procedura di sostituzione valvolare percutanea inizialmente proposta per pazienti molto anziani e inoperabili, ma attualmente eseguita anche in pazienti a rischio meno elevato, ha mostrato risultati sovrapponibili a quelli della cardiochirurgia tradizionale sino a 5 anni di follow-up[1]Van Mieghem NM, Deeb GM, Søndergaard L, et al. Self-expanding transcatheter vs surgical aortic valve replacement in intermediate-risk patients: 5-year outcomes of the SURTAVI randomized clinical … Continua a leggere. Tuttavia, nei pazienti a basso rischio, che sono più giovani e hanno una maggiore attesa di vita, è importante prolungare il periodo di follow-up per confermare il buon funzionamento (o evidenziare il malfunzionamento) delle protesi utilizzate per la TAVI.
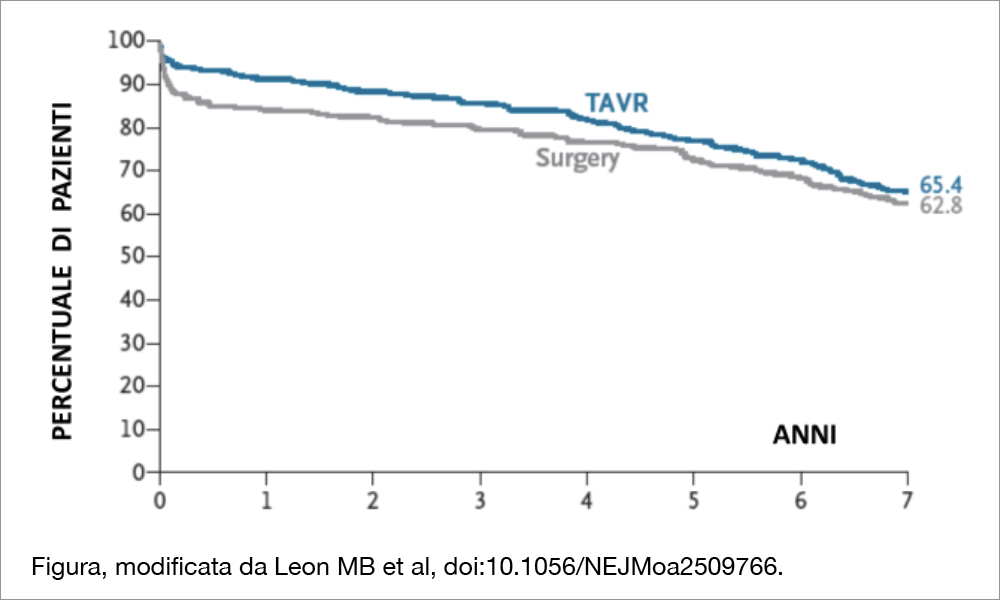
Lo studio PARTNER 3 (ufficialmente presentato al TCT, ma molto discusso alla convention AHA) ha arruolato, in 71 centri,1.000 pazienti con stenosi aortica severa sintomatica a basso rischio chirurgico (STS PROM score <4%): 503 pazienti sono stati assegnati alla TAVI (sottoposti a impianto di protesi SAPIEN 3) e 497 alla chirurgia. L’età media era 73 anni, il 31% erano donne e l’STS-PROM score medio era 1.9. L’endpoint primario a 7 anni, rappresentato dalla mortalità, stroke, ricovero per scompenso o per cause relative alla protesi o alla procedura (valutato in maniera non gerarchica) si è verificato nel 34.6% del gruppo TAVI e nel 37.2% del gruppo chirurgico, differenza −2.6 %, [CI, −9.0 – 3.7; hazard ratio, 0.87; 95% CI, 0.70 – 1.08 ]. La mortalità per ogni causa è risultata 19.5% per la TAVI e 16.8% per la chirurgia (HR 1.17;0.86–1.59). L’incidenza dello stroke è stata 8.5% per la TAVI e 8.1% per la chirurgia (HR 1.00, 95% CI 0.62–1.59). Il secondo primary endpoint era simile al primo (suddividendo lo stroke in invalidante o non-invalidante), ma era valutato in maniera gerarchica utilizzando la metodologia della win ratio (risultata 1.04 (95% CI, 0.84 to 1.30). Si è verificata una fibrillazione atriale di nuova insorgenza nel 17.7% dei pazienti TAVI e nel 43.5% del gruppo chirurgico (HR 0.30,95% CI 0.23– 0.41), mentre è stato necessario un impianto di pacemaker nel 17.3% dei pazienti TAVI e nel 12.8% dei pazienti chirurgici (HR 1.38,95% CI 0.97–1.97). Si è verificata una trombosi valvolare nel 2.8% dei pazienti TAVI e nello 0.5% dei pazienti chirurgici (HR 5.70, 95% CI 1.29–25.25). I dati ecocardiografici a 7 anni hanno mostrato un gradiente trans-protesico simile nei due gruppi (13.1±8.5 mm Hg vs 12.1±6.3 mm Hg) così come è risultata simile l’area valvolare aortica (1.9±0.6 cm2 vs 1.8±0.5 cm2), mentre era più frequentemente riscontrato un leak para-protesico (lieve, moderato, severo) nei pazienti TAVI (17.7% vs 2.0%). La “valve failure” (severo deterioramento emodinamico, necessità di re-intervento, mortalità) non è risultato differente tra i due gruppi (6.9% TAVI vs 7.3% chirurgia) mentre il re-intervento si è verificato nel 6.0% dei pazienti TAVI e nel 6.7% dei pazienti chirurgici (HR 1.11; 95% CI, 0.63-1.94).
Take home message
A 7 anni di follow-up dei pazienti inseriti nello studio PARTNER 3 (stenosi aortica sintomatica a basso rischio) un endpoint primario composito (morte per ogni causa, stroke, riospedalizzazione per scompenso o per problematiche relative alla alla procedura o alla protesi) è apparso simile nei due gruppi, così come è risultata non differente la durabilità della protesi.
Interpretazione dei dati
Il dato clinicamente rilevante dello studio è l’assenza di differenze sostanziali nell’evoluzione clinica e nella durabilità delle protesi utilizzate per la TAVI e la chirurgia nei pazienti con stenosi aortica sintomatica a basso rischio a un follow-up di 7 anni. Il risultato è importante, in quanto in questa popolazione con età meno avanzata (e quindi con una più lunga attesa di vita) rispetto a quella standard dei pazienti candidati a TAVI, stabilire la durabilità della protesi rappresenta una informazione critica. Peraltro, il confronto a 1 anno nello studio PARTNER-3 favoriva la scelta interventistica rispetto a quella chirurgica: l’endpoint primario era circa la metà nei pazienti TAVI rispetto a quelli chirurgici, e vi era una riduzione significativa dello stroke[2]Mack MJ, Leon MB, Thourani VH, et al. Transcatheter aortic-valve replacement with a balloon-expandable valve in low-risk patients. N Engl J Med 2019; 380:1695-705.. Tale vantaggio è stato perso, ma non si è invertito, nel corso degli anni successivi. Permane a 7 anni una incidenza simile di “valve failure” e di necessità di reintervento, pur essendo molto più frequente l’insufficienza valvolare da presenza di leak para-protesico tra i pazienti sottoposti a TAVI. Un dato inatteso riguarda la maggiore incidenza, tra il quinto e il settimo anno, di infarto miocardico tra i pazienti TAVI; tuttavia, poichè negli anni precedenti la situazione era opposta, l’incidenza globale dell’evento a 7 anni è risultata simile nei due gruppi (6% per le TAVI vs 5.6% per la chirurgia). È comunque previsto un follow-up ulteriore a 10 anni.
Bibliografia[+]
| ↑1 | Van Mieghem NM, Deeb GM, Søndergaard L, et al. Self-expanding transcatheter vs surgical aortic valve replacement in intermediate-risk patients: 5-year outcomes of the SURTAVI randomized clinical trial. JAMA Cardiol 2022;7:1000-8; Thyregod HGH, Jørgensen TH, Ihlemann N, et al. Transcatheter or surgical aortic valve implantation: 10-year outcomes of the NOTION trial. Eur Heart J 2024;45:1116-24. |
|---|---|
| ↑2 | Mack MJ, Leon MB, Thourani VH, et al. Transcatheter aortic-valve replacement with a balloon-expandable valve in low-risk patients. N Engl J Med 2019; 380:1695-705. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

