I betabloccanti sono stati per molti anni un pilastro della terapia farmacologica dopo un infarto miocardico, sulla base di studi eseguiti in era precedente la riperfusione. Evidenze recenti hanno fornito risultati apparentemente contradditori[1]Ibanez B, Latini R, Rossello X, et al. Beta-blockers after myocardial infarction without reduced ejection fraction. N Engl JMed. doi:10.1056/NEJMoa2504735; Yndigegn T, Lindahl B, Mars K, et al. … Continua a leggere. Una metaanalisi di questi studi, focalizzata sui pazienti con FE moderatamente depressa (40-49%) ha mostrato l’efficacia di questa terapia, per un endpoint composito di morte per ogni causa, nuovo infarto miocardico e scompenso cardiaco[2]Rossello X, Prescott EIB, Kristensen AMD, et al. β Blockers after myocardialinfarction with mildly reduced ejection fraction: an individual patient data metaanalysisof randomised controlled trials. … Continua a leggere. Tuttavia, non è noto se vi possa essere un beneficio da una terapia betabloccante nei pazienti con FE conservata (≥50%).
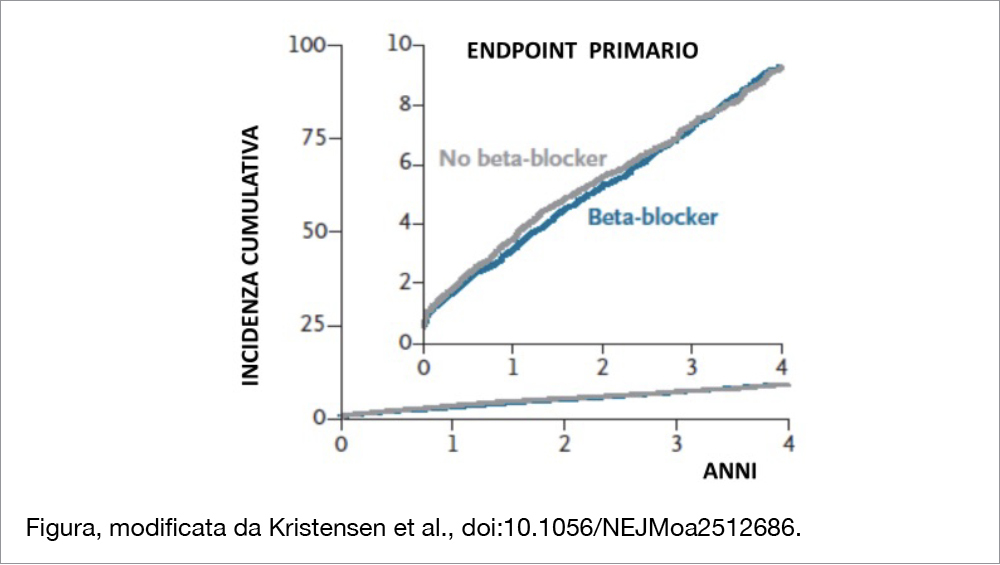
Lo studio è una meta-analisi basata sui dati individuali dei pazienti reclutati in 4 studi che hanno arruolato pazienti con infarto miocardico e una FE di almeno il 50%. Oltre ai tre studi sopra menzionati sono stati compresi anche i pazienti inclusi nello studio CAPITAL-RCT[3]Watanabe H, Ozasa N, Morimoto T, et al. Long-term use of carvedilol in patients with ST-segment elevation myocardial infarction treated with primary percutaneous coronary intervention. PLoS One … Continua a leggere. Sono stati così considerati 17.801 pazienti, di cui 8.831 (49.6%) randomizzati a terapia betabloccante e 8.970 (50.4%) a non ricevere il farmaco. L’infarto era STEMI nel 45.7% dei casi e il 94.4% era stato trattato con PCI. I betabloccanti maggiormente utilizzati sono stati il bisoprololo (47%) e il metoprololo (46%). L’età mediana era 62 anni, il 20.7% era rappresentato da donne, mentre un infarto pregresso era presente nell’8.1% dei casi. Durante un follow-up mediano di 3.6 anni, un evento incluso nell’endpoint primario (morte per ogni causa, infarto miocardico, scompenso) si è verificato nell’8.1% del gruppo beta-bloccanti e nell’8.3% del gruppo senza betabloccante (hazard ratio, 0.97; 95% CI, 0.87 to 1.07; P=0.54, vedi Figura). Nessuna delle componenti dell’endpoint primario è occorsa in percentuali differenti nei due gruppi: l’hazard ratio per la mortalità è risultato 1.04; 95% CI, 0.89-1.21; per l’infarto miocardico 0.89; 95% CI, 0.77-1.03 e per lo scompenso 0.87; 95% CI, 0.64 – 1.19. I risultati sono stati sovrapponibili all’analisi principale anche nella meta-analisi a due stadi (sia sui dati grezzi che su quelli aggiustati per età, valore di FE, tipo di infarto e trial) ed escludendo i dati dello studio REDUCE AMI, che non aveva un comitato indipendente di aggiudicazione degli eventi[4]Yndigegn T, Lindahl B, Mars K, et al. Beta-blockers after myocardial infarction and preserved ejection fraction. N Engl J Med 2024;390:1372-81..
Take home message
I dati di questa meta-analisi eseguita sui dati individuali dei pazienti di 4 studi mostrano che la terapia betabloccante non riduce l’incidenza di un endpoint primario composito di mortalità, nuovo infarto miocardico e scompenso in una popolazione di pazienti con infarto miocardico e frazione di eiezione conservata.
Interpretazione dei dati
La meta-analisi completa la precedente degli stessi autori presentata al recente congresso della Società Europea di Cardiologia (ESC)[5]Rossello X, Prescott EIB, Kristensen AMD, et al. β Blockers after myocardialinfarction with mildly reduced ejection fraction: an individual patient data metaanalysisof randomised controlled trials. … Continua a leggere, basata sugli stessi trial oggetto del presente studio e dedicata ai pazienti con FE moderatamente ridotta (40-49%). Per quei pazienti si evidenziava un beneficio del betabloccante, una conclusione importante perchè le conclusioni di alcuni trial inseriti nella meta-analisi risultavano tra loro contrastanti e, inoltre, non veniva distinto l’esito in base al valore iniziale di FE. I pazienti con FE =>50% non sembrano derivare alcun beneficio dalla terapia betabloccante. Una conclusione che fa chiarezza su un punto controverso della letteratura e che modificherà le linee guida al riguardo, tuttora favorevoli all’uso dei betabloccanti con raccomandazione di classe IIa per le linee guida ESC[6]Vrints C., Andreotti F., Koskinas KC., et al. 2024 ESC Guidelines for the management of chronic coronary syndromes: Developed by the task force for the management of chronic coronary syndromes of the … Continua a leggere e addirittura di classe I per quelle nordamericane. Come precisano gli autori tuttavia le conclusioni dello studio non si applicano ai pazienti che hanno una indicazione specifica alla terapia betabloccante, come ipertensione, fibrillazione atriale, scompenso cardiaco.
Bibliografia[+]
| ↑1 | Ibanez B, Latini R, Rossello X, et al. Beta-blockers after myocardial infarction without reduced ejection fraction. N Engl JMed. doi:10.1056/NEJMoa2504735; Yndigegn T, Lindahl B, Mars K, et al. Beta-blockers after myocardial infarction and preserved ejection fraction. N Engl J Med 2024;390:1372-81.; Munkhaugen J, Kristensen AMD, Halvorsen S, et al. Beta-blockers after myocardial infarction in patients without heart failure. N Engl J Med. doi:10.1056/NEJMoa2505985 |
|---|---|
| ↑2, ↑5 | Rossello X, Prescott EIB, Kristensen AMD, et al. β Blockers after myocardialinfarction with mildly reduced ejection fraction: an individual patient data metaanalysisof randomised controlled trials. Lancet 2025;406:1128-37. |
| ↑3 | Watanabe H, Ozasa N, Morimoto T, et al. Long-term use of carvedilol in patients with ST-segment elevation myocardial infarction treated with primary percutaneous coronary intervention. PLoS One 2018;13(8):e0199347 |
| ↑4 | Yndigegn T, Lindahl B, Mars K, et al. Beta-blockers after myocardial infarction and preserved ejection fraction. N Engl J Med 2024;390:1372-81. |
| ↑6 | Vrints C., Andreotti F., Koskinas KC., et al. 2024 ESC Guidelines for the management of chronic coronary syndromes: Developed by the task force for the management of chronic coronary syndromes of the European Society of Cardiology(ESC). Eur Heart J 2024:ehae177. doi:10.1093/eurheartj/ehae177 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

