Inquadramento
I pazienti con stenosi carotidea severa asintomatici sono generalmente trattati con endoarteriectomia o stenting[1]Otite FO, Morris NA, Sabra A, et al.Trends in the utilization of different carotid revascularization modalities in the United States over a 17-year period. Neurolog 2025;105: e214104 sulla base di studi che hanno mostrato come la rivascolarizzazione riduca l’incidenza di stroke, rispetto alla terapia medica[2]Barkat M, Roy I, Antoniou SA, TorellaF, Antoniou GA. Systematic review and network meta-analysis of treatment strategies for asymptomatic carotid disease. Sci Rep 2018;8:4458.. Tuttavia, alcuni dati recenti hanno messo in dubbio questa scelta[3]Donners SJA, van Velzen TJ, Cheng SF, et al. Optimised medical therapy alone versus optimised medical therapy plus revascularization for asymptomatic or low to-intermediate risk symptomatic carotid … Continua a leggere e sono necessarie nuove evidenze.
Lo studio in esame
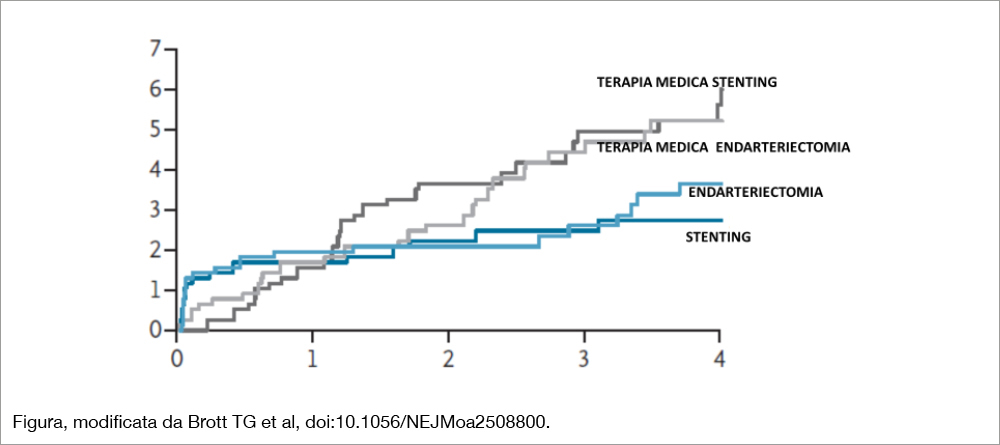
Il Gruppo CREST ha condotto (in 155 centri di 5 nazioni: Australia, Canada, Israele, Spagna, Stati Uniti) 2 trial paralleli randomizzati in singolo cieco, che hanno arruolato pazienti asintomatici con stenosi carotidea severa (≥70%). Il primo trial ha coinvolto 1.245 pazienti (età media 69 anni, 39% diabetici) randomizzandoli a stenting carotideo + terapia medica intensiva (“gruppo stenting”) versus la sola terapia medica intensiva (“gruppo terapia medica”) seguendoli per un follow-up mediano di 3.6 anni. Il secondo ha confrontato, nella stessa tipologia di pazienti (n=1.240, età media 70 anni, 36% diabetici) l’endoarteriectomia + terapia medica intensiva (gruppo endoarteriectomia) versus la sola terapia medica (gruppo terapia medica) seguendoli per un follow-up mediano di 4 anni. La terapia medica consisteva in un trattamento codificato dei fattori di rischio ponendo target di pressione arteriosa sistolica a 130 mmHg, colesterolo LDL <70 mg/DL, monitoraggio dell’astinenza dal fumo, del peso, dei valori di Hb glicata. L’outcome primario consisteva in un composito di stroke o mortalità per i primi 44 giorni – periodo perioperatorio – e stroke ipsilaterale per il restante periodo di follow-up (4 anni). È avvenuto un crossover verso la rivascolarizzazione nel 17% dei pazienti randomizzati alla terapia medica nel primo trial e nel 18% nel secondo trial. La Figura mostra i risultati ottenuti nei due trial: nel primo (stenting versus terapia medica) l’outcome primario a 4 anni si è verificato nel 6.0% nel “gruppo terapia medica” e nel 2.8% del “gruppo stenting” (differenza assoluta 3.2 – 95% CI da 0.6 a 5.9- P= 0.02). Il rischio relativo corrispondente è stato per la terapia medica versus lo stenting 2.13 (95% CI, da 1.15 a 4.39). Nel secondo trial (endarteriectomia versus terapia medica) l’outcome primario si è verificato nel 3.7% del “gruppo endoarteriectomia” e nel 5.3% nel “gruppo terapia medica” (differenza assoluta 1.6 – 95% CI da −1.1 a 4.3, P=0.24). Il rischio relativo per la terapia medica versus l’endarteriectomia è stato 1.43 (95% CI, da 0.78 a 2.72). Nel periodo perioperatorio del primo trial, non si sono verificati eventi fatali o stroke nel “gruppo terapia medica” e un decesso nel “gruppo stenting”; nel secondo trial si sono osservati 3 stroke nel “gruppo terapia medica” e 9 nel “gruppo endarteriectomia”. Nel periodo successivo alla fase perioperatoria, il rischio annuale di stroke ipsilaterale è stato 1.7% per la terapia medica e 0.4% nel gruppo stenting (rischio relativo 4.07, 95% CI, da 1.78 a 9.31). Nel secondo trial, invece, il rischio di stroke ipsilaterale è stato 1.3% nel gruppo terapia medica e 0.5% nel gruppo endarteriectomia con un rischio relativo di 2.38 (95% CI, da 1.13 a 5.00).
Take home message
Nei pazienti con stenosi carotidea asintomatica, lo stenting carotideo riduce il rischio di un endpoint composito di mortalità e stroke nel periodo perioperatorio e di stroke ipsilaterale nel periodo successivo, mentre tale beneficio non si manifesta con l’intervento di endarteriectomia.
Interpretazione dei dati
Gli autori osservano come i risultati del CREST-2 ribadiscano l’efficacia della rivascolarizzazione nei pazienti asintomatici con stenosi carotidea di almeno il 70%, un beneficio che era stato messo in discussione da trial recenti, non privi di lacune metodologiche[4]Reiff T, Eckstein H-H, Mansmann U, et al. Carotid endarterectomy or stenting or best medical treatment alone for moderateto-severe asymptomatic carotid artery stenosis: 5-year results of a … Continua a leggere. La prima osservazione riguarda la bassa incidenze di eventi avversi associati alla procedura di stenting carotideo: il rischio di stroke periprocedurale (1.3%) è il più basso sinora riportato nei vari trial di confronto con la terapia medica. Questo risultato è stato ottenuto grazie a una rigorosa scelta degli operatori, sulla base delle singole credenziali, della loro casistica e dei risultati ottenuti, talora addirittura esaminando le immagini delle procedure[5]Samaniego EA, Heck DV, Fiorella D, et al. CREST-2: percutaneous carotid stenting plus intensive medical therapy reduces stroke in asymptomatic patients. J NeuroIntervent Surg 2025; … Continua a leggere. Da notare che il 42% degli operatori accreditati erano cardiologi interventisti, mentre i radiologi interventisti rappresentavano il 17% e i chirurghi vascolari il 13%[6]Meschia JF, Edwards L,Roubin G, et al. CREST-2 Commitment to Rigorous Assessment of Carotid Stenting for Primary Prevention of Stroke. Stroke Vasc Interv Neurol. 2024;4:e001227. … Continua a leggere. Tuttavia, è fondamentale considerare i due trial di confronto con la terapia medica ottimale come un unico studio che ha valutato gli effetti di due modalità di rivascolarizzazione che non sono alternative tra loro rivali[7]Meschia JF, Edwards L,Roubin G, et al. CREST-2 Commitment to Rigorous Assessment of Carotid Stenting for Primary Prevention of Stroke. Stroke Vasc Interv Neurol. 2024;4:e001227. … Continua a leggere, ma due strumenti che consentono al clinico di indicare quale tecnica meglio si addica al trattamento del singolo paziente. La tipologia di rivascolarizzazione (e quindi in quale trial parallelo arruolare il paziente) dipendeva dalla anatomia dell’arco aortico e del vaso da trattare, dall’età del paziente e dalla considerazione che l’endarteriectomia necessita di anestesia generale, mentre lo stenting carotideo non la prevede. Il messaggio principale dello studio è che lo stenting carotideo, quando effettuato da operatori con training rigoroso e rispettando criteri anatomici di selezione, deve essere considerato come opzione primaria nel percorso decisionale del paziente asintomatico con stenosi carotidea severa.
Bibliografia[+]
| ↑1 | Otite FO, Morris NA, Sabra A, et al.Trends in the utilization of different carotid revascularization modalities in the United States over a 17-year period. Neurolog 2025;105: e214104 |
|---|---|
| ↑2 | Barkat M, Roy I, Antoniou SA, TorellaF, Antoniou GA. Systematic review and network meta-analysis of treatment strategies for asymptomatic carotid disease. Sci Rep 2018;8:4458. |
| ↑3 | Donners SJA, van Velzen TJ, Cheng SF, et al. Optimised medical therapy alone versus optimised medical therapy plus revascularization for asymptomatic or low to-intermediate risk symptomatic carotid stenosis (ECST-2): 2-year interim results of a multicentre randomised trial. Lancet Neurol 2025;24: 389-99 |
| ↑4 | Reiff T, Eckstein H-H, Mansmann U, et al. Carotid endarterectomy or stenting or best medical treatment alone for moderateto-severe asymptomatic carotid artery stenosis: 5-year results of a multicentre, randomised controlled trial. Lancet Neurol 2022;21:877-88 |
| ↑5 | Samaniego EA, Heck DV, Fiorella D, et al. CREST-2: percutaneous carotid stenting plus intensive medical therapy reduces stroke in asymptomatic patients. J NeuroIntervent Surg 2025; doi:10.1136/jnis-2025-024737 |
| ↑6, ↑7 | Meschia JF, Edwards L,Roubin G, et al. CREST-2 Commitment to Rigorous Assessment of Carotid Stenting for Primary Prevention of Stroke. Stroke Vasc Interv Neurol. 2024;4:e001227. doi:10.1161/SVIN.123.001227. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

