Inquadramento
Mentre è chiaro il beneficio della terapia betabloccante nei pazienti con esiti di infarto miocardico e sintomi di scompenso cardiaco o disfunzione VS, tale terapia viene tuttora proposta per molti anni a pazienti infartuati senza le caratteristiche sopra descritte. Lo studio ABYSS non ha mostrato la non-inferiorità di una sospensione di tale terapia verso la sua continuazione in pazienti con esiti di infarto miocardico[1]Silvain J, Cayla G, Ferrari E, et al. Betablocker interruption or continuation after myocardial infarction. N Engl J Med 2024;391:1277-86. Tuttavia, in quel trial l’endpoint composito comprendeva le ospedalizzazioni per causa cardiaca, una componente discutibile in quanto suscettibile di valutazioni cliniche soggettive, soprattutto in un trial condotto in aperto.
Lo studio in esame
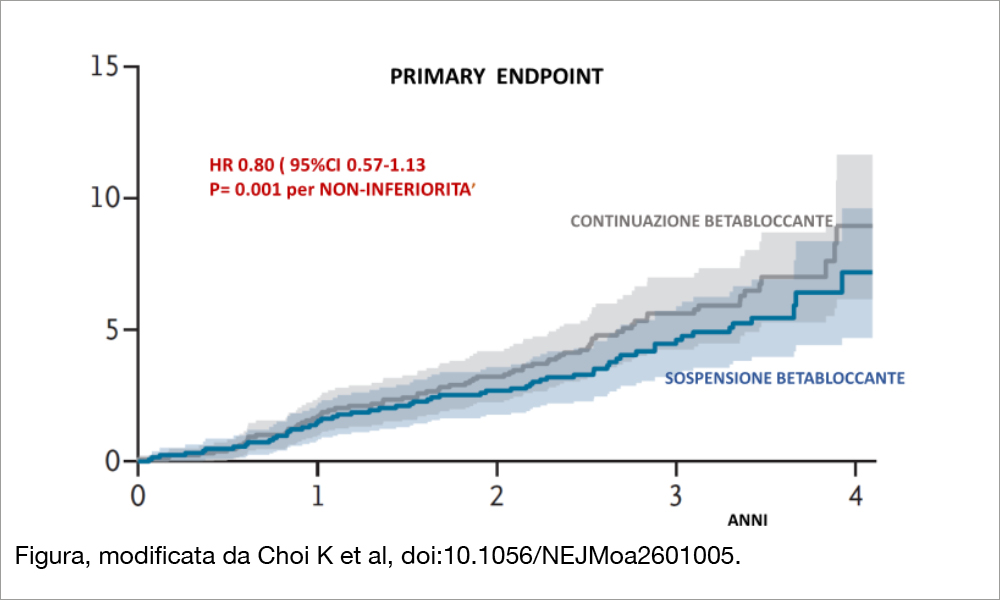
Lo studio randomizzato in aperto, condotto in 25 centri della Corea del Sud, ha arruolato 2.540 pazienti clinicamente stabili dopo un infarto miocardico da almeno 1 anno (mediana 4.7 anni) e posti in terapia betabloccante, randomizzandoli alla prosecuzione della terapia (n= 1.294, gruppo “continuazione BB”) oppure alla sua sospensione (n=1.246, “sospensione BB”). Erano esclusi i pazienti con FE <40% e con segni di scompenso cardiaco. Il trattamento con BB includeva carvedilolo (48% dei pazienti), bisoprololo (32%) e nebivololo (20%). I pazienti avevano un’età media di 63.2 anni, erano prevalentemente maschi (87%), oltre la metà erano STEMI (57%) ed erano stati quasi tutti rivascolarizzati (98%). La FE del VS era 59% in entrambi i gruppi. Il disegno dello studio prevedeva la noninferiorità della sospensione del BB, ipotizzando un’incidenza di eventi compresi nell’endpoint primario (morte per ogni causa, nuovo infarto miocardico, ospedalizzazione per scompenso) di circa il 3% /anno nel gruppo “continuazione BB”, per un periodo di follow-up mediano atteso di 3.5 anni, ponendo il limite di non-inferiorità a un valore del limite superiore dell’intervallo di confidenza al 95% (95% CI) di 1.4. Per tale dimostrazione con una potenza dell’80%, era necessario arruolare 2.540 pazienti. L’endpoint primario a 4 anni è stato osservato nel 9% del gruppo “sospensione BB” e nel 9.0% del gruppo “continuazione BB” (hazard ratio -HR, 0.80; 95% CI, 0.57 a 1.13; P=0.001 per non-inferiorità). Si segnala una riduzione ampia ma non significativa di ospedalizzazioni per scompenso nel gruppo “sospensione BB” (7.8% vs 11%) e significativa di stroke (HR 0.43, 95% CI 0.19 -0.99). Nell’analisi dei sottogruppi si è notato un maggior effetto della sospensione nei maschi rispetto alle femmine e nei non-diabetici rispetto ai diabetici (non suffragate da analisi di interazione, non ammesse dal NEJM). L’incidenza di eventi avversi è stata simile nei due gruppi.
Take home message
Nei pazienti con esiti di infarto miocardico, senza scompenso cardiaco o segni di disfunzione VS, in trattamento betabloccante, la sospensione del farmaco è risultata non-inferiore rispetto alla sua continuazione per un endpoint composito di morte per ogni causa, nuovo infarto miocardico e ospedalizzazione per scompenso.
Interpretazione dei dati
La terapia con betabloccante nel paziente infartuato senza scompenso di cuore e/o disfunzione ventricolare sinistra, è stata oggetto di alcuni recenti studi randomizzati e di successive meta-analisi[2]Rossello X, Bossano Prescott EI, Dyrvig Kristensen AM et al.β blockers after myocardial infarction with mildly reduced ejection fraction: an individual patient data meta-analysis of randomised … Continua a leggere che hanno cercato di ricomporre i divergenti risultati emersi dai diversi trial e di individuare gruppi di pazienti con differente risposta al farmaco. Una prima meta-analisi, effettuata sui dati individuali dei pazienti [3]Rossello X, Bossano Prescott EI, Dyrvig Kristensen AM et al.β blockers after myocardial infarction with mildly reduced ejection fraction: an individual patient data meta-analysis of randomised … Continua a leggere, ha infatti mostrato come nei pazienti con moderata disfunzione ventricolare sinistra (FE tra 40 e 49%) la terapia betabloccante nel post-infarto conduca a risultati clinici migliori rispetto a un’assenza di tale terapia, avendo ridotto significativamente un endpoint composito di morte per ogni causa, nuovo infarto miocardico e stroke, rispetto al suo mancato utilizzo. Al contrario, nei pazienti infartuati con FE conservata (=>50%) una successiva meta-analisi(3) che ha incluso poco meno di 18.000 pazienti, non ha mostrato nessun beneficio dalla terapia betabloccante iniziata durante l’ospedalizzazione, non essendo stata riscontrata alcuna differenza significativa tra i due gruppi (con o senza terapia betabloccante) nell’endpoint composito, analogo a quello della meta-analisi precedente. Lo studio coreano SMART DECISION affronta la stessa problematica da un’angolatura differente, cioè ha verificato gli effetti di una sospensione del betabloccante dopo anni di terapia (mediamente 4.7 anni) nei pazienti senza scompenso cardiaco e/o disfunzione ventricolare sinistra. Tuttavia i dati collidono con quelli di uno studio precedente, l’ABYSS(1), che in una popolazione sostanzialmente simile non aveva osservato la non-inferiorità della sospensione del betabloccante rispetto alla sua continuazione. La differenza risiederebbe, secondo gli autori coreani, nel differente endpoint dei due studi: l’ABYSS includeva tutte le ospedalizzazioni per causa cardiovascolare, rappresentate in massima parte dalla presenza di angina e dalla necessità di esecuzione di esami diagnostici o terapeutici invasivi; lo SMART DECISION, invece, includeva nell’endpoint solo le ospedalizzazioni per scompenso, oltre ovviamente alla mortalità per ogni causa e il reinfarto. Inoltre, la popolazione arruolata nei due studi aveva avuto un’esposizione differente al betabloccante (4.7 anni nello studio coreano vs 2.9 dell’ABYSS). Infine va considerato che nello SMART DECISION i pazienti con FE compresa tra 40% e 50% rappresentavano circa il 15% della popolazione arruolata, mentre tale percentuale era più alta (23.5%) nell’ABYSS.
Bibliografia[+]
| ↑1 | Silvain J, Cayla G, Ferrari E, et al. Betablocker interruption or continuation after myocardial infarction. N Engl J Med 2024;391:1277-86 |
|---|---|
| ↑2 | Rossello X, Bossano Prescott EI, Dyrvig Kristensen AM et al.β blockers after myocardial infarction with mildly reduced ejection fraction: an individual patient data meta-analysis of randomised controlled trials. Lancet 2025; 406: 1128–37, doi.org/10.1016/S0140-6736(25)01592-2.; Kristensen AMD, Rossello X, Atar D et al. Beta-Blockers after Myocardial Infarction with Normal Ejection Fraction. N Engl J Med. 2026 Feb 5;394:540-550. doi:10.1056/NEJMoa2512686 |
| ↑3 | Rossello X, Bossano Prescott EI, Dyrvig Kristensen AM et al.β blockers after myocardial infarction with mildly reduced ejection fraction: an individual patient data meta-analysis of randomised controlled trials. Lancet 2025; 406: 1128–37, doi.org/10.1016/S0140-6736(25)01592-2. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

