Inquadramento
La rimozione del trombo nell’embolia polmonare è codificata per le forme più gravi associate a instabilità emodinamica[1]Goldberg JB, Giri J, Kobayashi T, et al. Surgical management and mechanical circulatory support in high-risk pulmonary embolisms: historical context, current status, and future directions: a … Continua a leggere. Nelle forme meno gravi e stabili, ma con impegno del ventricolo destro e segni clinici e laboratoristici che suggeriscono un rischio di scompenso cardiorespiratorio, il ruolo della rimozione del trombo è meno chiaro. Benchè alcuni studi indichino che l’utilizzo di energia a ultrasuoni a bassa potenza sia in grado di rafforzare la terapia fibrinolitica[2]Ariëns RAS, Sharp ASP, Duval C. Ultrasound-mediated catheter delivery of tissue plasminogen activator promotes thrombolysis by altering fibrin fiber thickness and clot permeability. Haematologica … Continua a leggere, riducendone così il dosaggio e di conseguenza il rischio emorragico, non vi sono studi randomizzati a supporto.
Lo studio in esame
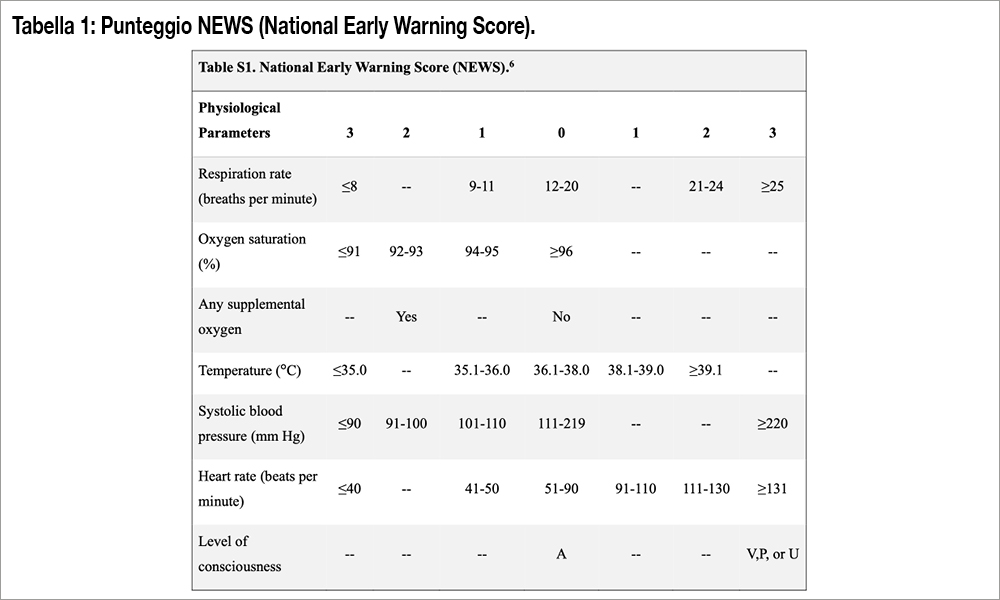
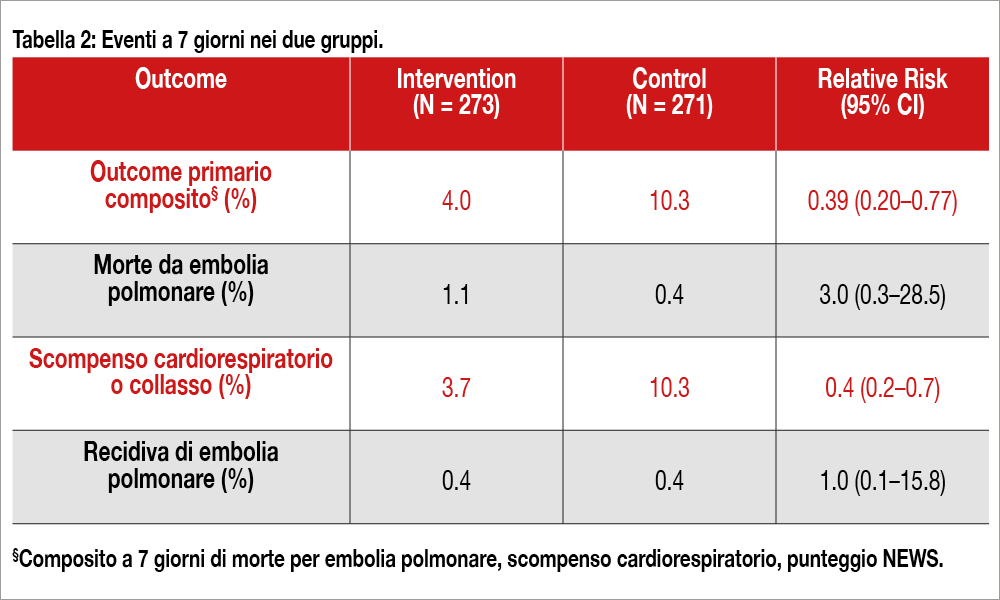
Lo studio HI-PEITHO, multicentrico, internazionale, randomizzato, in aperto (ma con aggiudicazione in cieco degli eventi), condotto in 59 sedi negli Stati Uniti ed Europa, ha arruolato 544 pazienti (età media 58 anni, 43% donne) con embolia polmonare a rischio intermedio (rapporto tra diametri del ventricolo destro rispetto al sinistro ≥1.0 unitamente a un aumento dei valori di troponina), con almeno due indicatori di distress cardiorespiratorio (pressione arteriosa ≤110 mm Hg, frequenza cardiaca ≥100 bpm o una frequenza respiratoria di almeno 20 atti respiratori al minuto). I pazienti sono stati randomizzati a fibrinolisi diretta (alteplase in bolo 2 mg seguito da 1 mg/ora per 7 ore per un totale di 9 mg se la terapia era unilaterale, 18 mg se bilaterale) associata a utilizzo di ultrasuoni ad alta frequenza e bassa potenza con sistema endovascolare EkoSonic (n=273, gruppo intervento) o a sola terapia anticoagulante (n= 271, gruppo controllo). Tutti i pazienti erano anticoagulati in acuto con eparina (non frazionata o a basso peso molecolare) seguita da anticoagulante orale. Il disegno dello studio prevedeva una superiorità del gruppo interventistico versus il controllo, ipotizzando un raggiungimento dell’endpoint primario (composito di morte per embolia polmonare, scompenso cardiorespiratorio, collasso o recidiva di embolia polmonare a 7 giorni) nel 15% del gruppo controllo versus 5% del gruppo intervento (odds ratio = 0.298) con una potenza del 90%.La numerosità del campione è stata aumentata dopo un analisi ad interim. Lo scompenso cardiorespiratorio e/o collasso erano giudicati presenti in caso di arresto cardiaco, necessità di intubazione o ECMO, presenza di shock con ipoperfusione tissutale, oppure un punteggio del National Early Warning Score (NEWS) di ≥9 in due misurazioni consecutive (Tabella 1). L’endpoint primario si è verificato nel 4% del gruppo intervento e nel 10% del gruppo controllo (rischio relativo 0.39; 95% CI, 0.20-0.77; P=0.005), soprattutto per una riduzione dello scompenso cardiorespiratorio o collasso e punteggio NEWS (vedi Tabella 2). Il bleeding maggiore (criteri ISTH) a 7 giorni si è osservato nel 4.1% del gruppo intervento e nel 2.2% del gruppo controllo (P=0.32) e a 30 giorni nel 4.1%) e nel 3.0%, rispettivamente. Non si sono verificati episodi di emorragia cerebrale.
Take home message
Nei pazienti con embolia polmonare acuta a rischio intermedio, la somministrazione di fibrinolisi, associata a utilizzo di ultrasuoni ad alta frequenza e bassa potenza, ha comportato un minor rischio di un endpoint composito di morte per embolia polmonare, scompenso cardiopolmonare o collasso e recidiva di embolia polmonare a 7 giorni rispetto alla sola anticoagulazione.
Interpretazione dei dati
Lo studio mostra l’interessante combinazione terapeutica della fibrinolisi con gli ultrasuoni, denominata anche “sonotrombolisi”. Infatti, le onde sonore che non sono riflesse ma vengono assorbite penetrano nel trombo, causando vibrazione e formazione di cavitazioni/bolle capaci di potenziare l’azione degli agenti fibrinolitici all’interno del trombo, alterando la struttura della fibrina[3]Francis, C.W.; Suchkova, V.N. Ultrasound and thrombolysis. Vasc. Med. 2001, 6, 181–187.. I risultati dello studio sono stati favorevoli alla combinazione di fibrinolisi e ultrasuoni rispetto alla sola terapia anticoagulante, anche se l’effetto sugli “hard endpoints” (morte per embolia polmonare, recidive) è stato sovrapponibile nei due gruppi (come mostra la Tabella 2), anche se va considerata la modesta incidenza globale degli stessi (<= 1%). La mortalità per ogni causa a 7 giorni è stata dell’1.6% nel gruppo trattato con sonotrombolisi e 0.8% nel gruppo controllo. Una buona notizia è rappresentata dagli eventi emorragici, non significativamente differenti tra i due gruppi, grazie alla riduzione del dosaggio del fibrinolitico. La componente dell’endpoint che ha determinato il successo della sonotrombolisi è rappresentata dallo scompenso cardiorespiratorio o collasso, una definizione ampia che comprendeva anche eventi gravi (arresto cardiaco, intubazione, necessità di ECMO), ma anche uno score (NEWS) costruito su parametri più “soft” come la frequenza del respiro, la saturazione di 02, la pressione arteriosa e la frequenza cardiaca. Se analizziamo la tipologia degli eventi, vediamo che le differenze tra il gruppo sottoposto a sonotrombolisi e quello trattato con sola anticoagulazione sono stati modesti (l’arresto cardiaco si è verificato rispettivamente nel 2.2% vs 1.5%; la necessità di ECMO nello 0.4% vs 1.1%, l’intubazione nel 2.2% vs 1.8%). La vera differenza tra le due modalità di trattamento è consistita nella diversa percentuale di pazienti che ha raggiunto un NEWS di almeno 9 (0.7% vs 7%). Anche il rapporto tra dimensioni del ventricolo destro rispetto al ventricolo sinistro (il prerequisito per l’arruolamento dei pazienti era che fosse ≥1.0) si è ridotto a 48 ore in modo non differente tra i due gruppi (da 1.30±0.23 a 0.92±0.18 nel gruppo trattato con sonotrombolisi; da 1.28±0.19 a 1.00±0.20 nel gruppo controllo).
Bibliografia[+]
| ↑1 | Goldberg JB, Giri J, Kobayashi T, et al. Surgical management and mechanical circulatory support in high-risk pulmonary embolisms: historical context, current status, and future directions: a scientific statement from the American Heart Association. Circulation 2023;147:e628-e647 |
|---|---|
| ↑2 | Ariëns RAS, Sharp ASP, Duval C. Ultrasound-mediated catheter delivery of tissue plasminogen activator promotes thrombolysis by altering fibrin fiber thickness and clot permeability. Haematologica 2025;110: 665-72. |
| ↑3 | Francis, C.W.; Suchkova, V.N. Ultrasound and thrombolysis. Vasc. Med. 2001, 6, 181–187. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

