Inquadramento
La fibrillazione atriale (FA) di nuova insorgenza è legata a un peggioramento piuttosto impressionante della prognosi a 5 anni: aumento della mortalità del 49%, aumento dello scompenso cardiaco del 14% e dell’ictus cerebrale del 7%[1]Piccini JP, Hammill BG, Sinner MF, et al. Clinical course of atrial fibrillation in older adults: the importance of cardiovascular events beyond stroke. Eur Heart J. 2014; 35: 250-256.. I vecchi studi di confronto, tra strategia di controllo del ritmo e strategia di controllo della frequenza, non avevano mostrato differenze sostanziali. Ciò a seguito, verosimilmente, della scarsa efficacia e della tossicità dei farmaci antiaritmici impiegati (soprattutto amiodarone) e del fatto che era permessa la sospensione della terapia anticoagulante nei pazienti che, apparentemente, tornavano in ritmo sinusale. Più recentemente, lo studio EAST-AFNET 4 ha dimostrato che una strategia precoce di controllo del ritmo, ottenuta con farmaci antiaritmici di classe IC o dronedarone e/o con ablazione trans-catetere, risultava superiore a una strategia di controllo della frequenza in termini di eventi cardiovascolari maggiori (morte cardiovascolare, ictus, ricovero per scompenso o sindrome coronarica acuta)[2]Kirchhof P, Camm AJ, Goette A, et al. EAST-AFNET 4 Trial Investigators. Early rhythm-control therapy in patients with atrial fibrillation. N Engl J Med. 2020; 383: 1305-1316.. Tuttavia, nello studio EAST-AFNET 4 l’ablazione fu eseguita solo nel 20% dei pazienti, e in particolare solo nell’8% (come terapia iniziale) e nel 19% (a 2 anni) tra quelli randomizzati alla strategia di controllo del ritmo[3]Kirchhof P, Camm AJ, Goette A, et al. EAST-AFNET 4 Trial Investigators. Early rhythm-control therapy in patients with atrial fibrillation. N Engl J Med. 2020; 383: 1305-1316.. Permangono quindi incertezze sulla scelta tra ablazione trans-catetere e terapia antiaritmica nei pazienti con FA parossistica, tanto è vero che fin dal 2005 sono stati condotti alcuni studi randomizzati in proposito. Una meta-analisi di questi studi suggerisce che l’ablazione si accompagna a una minore incidenza di recidive di FA e di eventi cardiovascolari maggiori rispetto alla terapia farmacologica a spese, tuttavia, di un maggior rischio di effetti indesiderati, senza chiarire inoltre se il beneficio si estende alla ricorrenza di FA sintomatica[4]Hakalahti A, Biancari F, Nielsen JC, Raatikainen MJ. Radiofrequency ablation vs. antiarrhythmic drug therapy as first line treatment of symptomatic atrial fibrillation: systematic review and … Continua a leggere. Successivamente, sono stati pubblicati altri studi randomizzati sull’argomento. Pertanto, è stata eseguita una meta-analisi includente tutte le evidenze finora disponibili.
Lo studio in esame
Si è trattato di una meta-analisi di 6 studi clinici randomizzati che hanno incluso, in totale, 1.212 pazienti, pressoché tutti con FA parossistica. Complessivamente, 609 pazienti sono stati randomizzati all’ablazione e 603 alla terapia farmacologica. La selezione degli studi è stata eseguita mediante tecniche usuali nelle meta-analisi, in particolare il ‘Cochrane risk of bias tool’ per la selezione degli eventi. In totale, 3 studi hanno utilizzato la tecnica a radiofrequenza, e 3 la tecnica di crioablazione ai fini della procedura di ablazione. L’età media dei pazienti ha oscillato tra i 51 e i 60 anni. La durata totale del follow-up è stata di 1 anno in 4 studi e di 2 anni in 2 studi. Nel corso del follow-up, la presenza di recidive di FA è stata valutata mediante loop recorder (in uno studio), Holter ECG o monitoraggio trans-telefonico. L’endpoint primario dell’analisi è stata la recidiva di aritmie atriali (FA, flutter atriale o tachicardia atriale), sia asintomatiche che sintomatiche. Gli endpoint secondari hanno incluso le aritmie sintomatiche, il ricovero ospedaliero, la necessità di ablazioni addizionali, il cross-over alla terapia alla quale il paziente non era stato randomizzato, un composito di eventi avversi principali (ematoma, sanguinamento a livello femorale, pseudo-aneurisma) e la mortalità per tutte le cause.
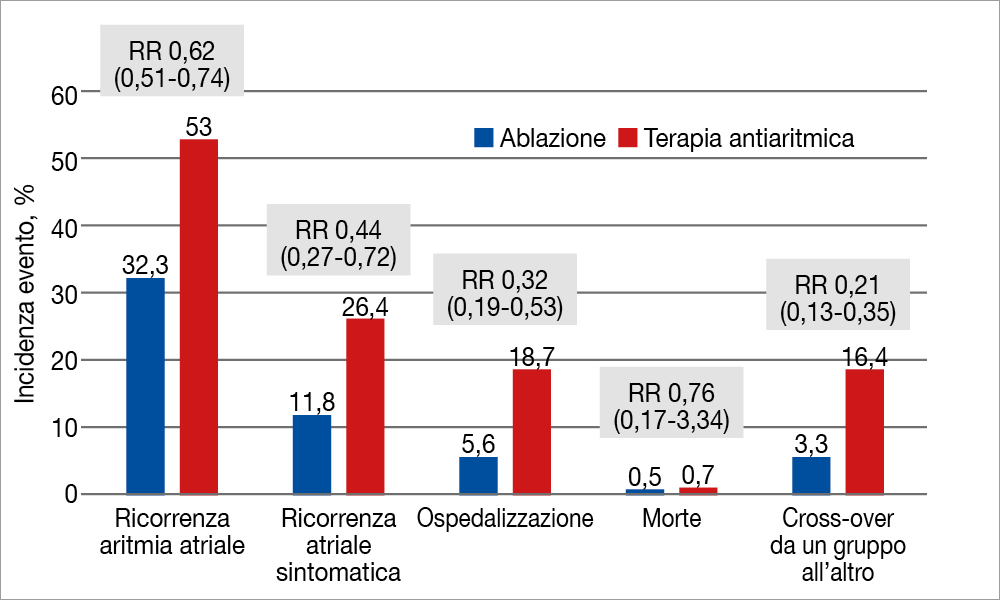
Come si vede, l’ablazione ha ridotto significativamente, del 38%, la ricorrenza di aritmia atriale (endpoint primario). Vi è stata anche una riduzione significativa delle aritmie atriali sintomatiche, delle ospedalizzazioni e dei cross-over da un braccio di trattamento all’altro. Come si prevedeva, la mortalità è stata molto bassa e non statisticamente dissimile tra le due strategie di trattamento. Gli eventi avversi sono stati rari (1 decesso dovuto a ictus post-ablazione, nessun caso di fistola atrioesofagea, versamento pericardico nel 1,3% dei pazienti, stenosi venosa polmonare in 4 pazienti [0.6%] del gruppo ablazione e bradicardia nell’1,1% dei pazienti nel gruppo assegnato alla terapia farmacologica). In totale, gli eventi avversi si sono manifestati in 26 pazienti (9 pari al 4,2% nel gruppo ablazione e 17 [2.8%] nel gruppo terapia medica).
Take home message
In pazienti con FA parossistica, l’ablazione trans-catetere è chiaramente superiore alla terapia farmacologica in termini di prevenzione delle ricorrenze di FA (sia essa totale o sintomatica) e delle ri-ospedalizzazioni.
Interpretazione dei dati
Per ammissione degli stessi Autori, questo studio non implica che tutti i pazienti con FA parossistica debbano essere sottoposti ad ablazione trans-catetere. Al momento attuale, l’ablazione trans-catetere viene raccomandata in classe I o IIA in base a varie considerazioni, tra cui la tolleranza della terapia e la sua efficacia nel prevenire le recidive. Inoltre, nessuna Linea Guida raccomanda l’ablazione ai fini della prevenzione dell’ictus cerebrale o della mortalità. Infine, bisogna considerare che gli studi inclusi in questa meta-analisi sono stati eseguiti in pazienti relativamente giovani, con funzione contrattile ventricolare sinistra generalmente conservata e con dimensioni atriali normali o solo lievemente aumentate. Un’ovvia ulteriore limitazione è legata al fatto che si è trattato di una meta-analisi di dati aggregati (cioè tratti dalle pubblicazioni dei singoli studi), non dei singoli pazienti (‘patient-level data’).
L’opinione di Francesco Notaristefano
Azienda Ospedaliera di Perugia
L’ablazione della fibrillazione atriale ha subito, nel corso degli anni, una evoluzione rilevante a partire dalla tecnica descritta da Haissaguerre. Nonostante l’utilizzo di sistemi di mappaggio tridimensionale, di cateteri con sensori di contatto, dell’ecografia intracardiaca e del sensore di temperatura esofagea abbiano reso questa procedura estremamente sicura, ancora il 40-50% dei pazienti recidiva durante il follow-up. Nonostante ciò, in questo studio l’ablazione è risultata molto più efficace dei farmaci antiaritmici nel prevenire le recidive di fibrillazione e ha anche ridotto il tasso di ospedalizzazione che sicuramente ha un impatto importante sia sulla qualità della vita che sull’aspetto economico. Lo studio è sicuramente “underpowered” per dimostrare una differenza di mortalità; questo aspetto può essere valutato sulla base dei dati di altri studi che tuttavia non hanno incluso solo pazienti sottoposti ad ablazione come “first line therapy”. Il CABANA trial[5]Packer D, Mark D, Robb R, et al. Effect of Catheter Ablation vs. Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients With Atrial Fibrillation The CABANA … Continua a leggere ha randomizzato 2.204 pazienti di età superiore ai 65 anni al trattamento con ablazione o farmaci antiaritmici e anche in questo studio, come quelli inclusi nella presente meta-analisi, il crossover verso l’ablazione è stato consistente (27.5%). Lo studio ha evidenziato nell’analisi intention-to-treat una riduzione significativa dell’endpoint secondario morte per cause cardiovascolari o ospedalizzazione (Hazard Ratio [HR]: 0.83; 95% confidence interval [CI]: 0.74-0.93) e nell’analisi “as-treated” ha raggiunto una riduzione significativa dell’endpoint primario morte, stroke, sanguinamento grave o arresto cardiaco (HR 0.67; 95% CI, 0.50-0.89) e della mortalità per tutte le cause (HR 0.60; 95% CI, 0.42-0.86). Nello studio CASTLE-AF[6]Marrouche N, Brachmann J, Andresen D, et al. Catheter ablation for atrial fibrillation with heart failure. N Engl J Med 218; 378: 417-427. che invece ha confrontato l’ablazione con i farmaci antiaritmici nei pazienti con scompenso cardiaco, l’effetto sugli endpoint “hard” è stato ancora più consistente. In questo caso l’ablazione, che non era una “first line therapy”, ha ridotto significativamente l’endpoint primario morte o ospedalizzazione per scompenso (HR 0.62; 95% CI 0.43 – 0.87) e la mortalità per tutte le cause (HR 0.53; 95% CI 0.32 – 0.86). I risultati del CABANA e CASTLE-AF possono essere traslati anche alla maggioranza dei pazienti che vengono sottoposti ad ablazione come terapia di prima scelta. Sarebbe paradossale che un ritardo nell’eseguire la procedura per un tentativo con i farmaci antiaritmici possa favorevolmente influenzare il decorso successivo all’ablazione. Infatti, è noto come tanto maggiore sia il tempo trascorso dalla diagnosi di fibrillazione atriale tanto maggiore sia il rischio di recidive dopo l’ablazione a causa della progressione della cardiomiopatia atriale. Dato che un controllo precoce del ritmo riduce gli eventi cardiovascolari maggiori, come dimostrato dallo studio EAST-AFNET 4[7]Kirchhof P, Camm AJ, Goette A, et al. EAST-AFNET 4 Trial Investigators. Early rhythm-control therapy in patients with atrial fibrillation. N Engl J Med. 2020; 383: 1305-1316., questo dovrebbe essere ottenuto con il mezzo più efficace, ovvero l’ablazione.
Le Linee Guida del 2020 sulla fibrillazione atriale della Società Europea di Cardiologia[8]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic … Continua a leggere hanno ampliato le indicazioni all’ablazione come terapia di prima scelta ponendola in classe I B nei pazienti con disfunzione ventricolare e IIa B nei pazienti con fibrillazione atriale parossistica; inoltre è stata posta in classe IIa B dopo il fallimento o intolleranza alla terapia “antiaritmica” con b-Bloccanti. In conclusione, nei pazienti con età intermedia e senza cardiopatia, in cui è possibile usare farmaci 1C e/o b-Bloccanti, l’ablazione può essere riservata a coloro che sono refrattari alla terapia farmacologica. Nei pazienti molto giovani e negli sportivi in cui l’utilizzo degli antiaritmici è sicuramente non desiderabile, così come nei pazienti con scompenso cardiaco che presentino un rischio di effetti avversi considerevole (amiodarone), l’ablazione dovrebbe essere utilizzata come prima scelta. In tutti i casi il paziente deve essere coinvolto nella scelta fra ablazione e antiaritmico specificando che l’ablazione è la cura più efficace per prevenire le recidive ma che presenta comunque un rischio, sebbene molto basso, e che deve essere sempre accompagnata da una modifica dello stile di vita.
Bibliografia[+]
| ↑1 | Piccini JP, Hammill BG, Sinner MF, et al. Clinical course of atrial fibrillation in older adults: the importance of cardiovascular events beyond stroke. Eur Heart J. 2014; 35: 250-256. |
|---|---|
| ↑2, ↑3, ↑7 | Kirchhof P, Camm AJ, Goette A, et al. EAST-AFNET 4 Trial Investigators. Early rhythm-control therapy in patients with atrial fibrillation. N Engl J Med. 2020; 383: 1305-1316. |
| ↑4 | Hakalahti A, Biancari F, Nielsen JC, Raatikainen MJ. Radiofrequency ablation vs. antiarrhythmic drug therapy as first line treatment of symptomatic atrial fibrillation: systematic review and meta-analysis. Europace. 2015; 17: 370-378. |
| ↑5 | Packer D, Mark D, Robb R, et al. Effect of Catheter Ablation vs. Antiarrhythmic Drug Therapy on Mortality, Stroke, Bleeding, and Cardiac Arrest Among Patients With Atrial Fibrillation The CABANA Randomized Clinical Trial. JAMA 2019; 321: 1261-1274. |
| ↑6 | Marrouche N, Brachmann J, Andresen D, et al. Catheter ablation for atrial fibrillation with heart failure. N Engl J Med 218; 378: 417-427. |
| ↑8 | Hindricks G, Potpara T, Dagres N, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. Eur Heart J. 2021 Feb 1;42(5):546-547]. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

