Inquadramento
La funzione del ventricolo destro (RV) è importante per determinare l’outcome dei pazienti sottoposti a trattamento dell’insufficienza mitralica funzionale (FMR) per mezzo dell’intervento trans-catetere riparativo “edge to edge” (TEER). Mentre è noto il ruolo prognostico della funzione RV una volta eseguito l’intervento (in particolare l’effetto favorevole di un recupero di funzione post-TEER -1-), non è chiaro ancora tuttavia quanto importante sia la funzione basale RV nel guidare la decisione di intervenire o meno per trattare la FMR. Questo gap conoscitivo dipende dal fatto che la funzione RV è stata indagata generalmente utilizzando il “tricuspid annular plane systolic excursion” (TAPSE), che utilizza una singola componente dimensionale della funzione contrattile, trascurando inoltre il ruolo del post-carico del RV.
Lo studio in esame
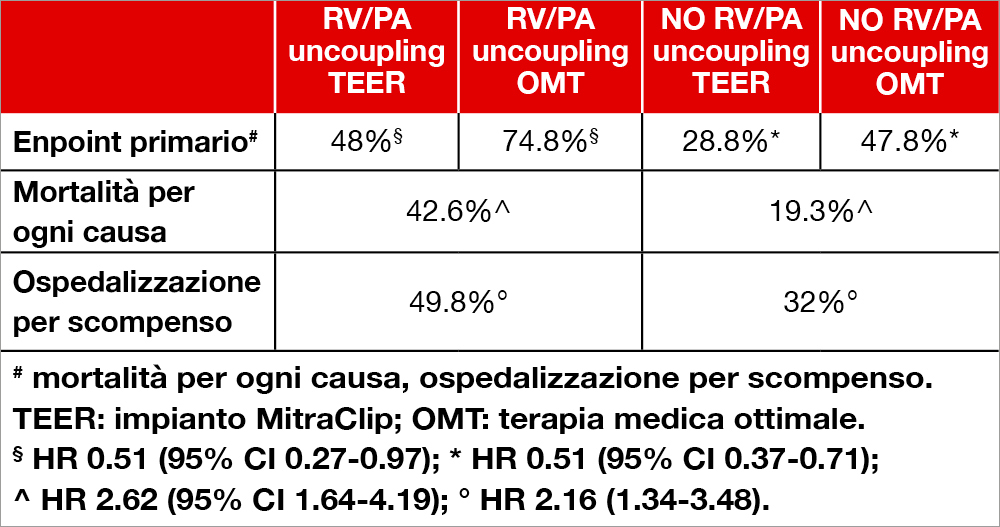
Gli Autori hanno analizzato la casistica dello studio “Cardiovascular Outcomes Assessment of the MitraClip Percutaneous Therapy for Heart Failure Patients with Functional Mitral Regurgitation” (COAPT), che ha randomizzato pazienti con scompenso cardiaco e FMR a TEER e terapia medica ottimale versus la sola terapia medica ottimale[1]Stone GW, Lindenfeld J, Abraham WT et al., Transcatheter Mitral-Valve Repair in Patients with Heart Failure. The New England journal of medicine 2018;379:2307-2318.. Per caratterizzare la funzione RV è stata utilizzata l’analisi “speckle tracking”, in particolare lo strain longitudinale della parete libera RV (FWLS) e la misurazione indiretta della pressione polmonare (PA) per indicare la presenza di “RV/PA coupling” (quando RV fa fronte ad aumenti di post-carico con incrementi conseguenti di contrattilità) o di “RV/PA uncoupling” (quando l’adattamento della funzione RV non si correla adeguatamente ad aumenti di post-carico). I dati sono stati analizzati in un “echo core lab” indipendente. In 372 pazienti studiati, il 70.2% aveva un “RV/PA uncoupling” avanzato (definito come RVFWLS/RVSP ≤0.5%/mmHg). Questo gruppo presentava con più frequenza diabete mellito, malattia cronica ostruttiva polmonare, STS score elevato e aveva una prognosi peggiore rispetto ai pazienti senza RV/PA uncoupling avanzato. All’analisi multivariata “RV/PA uncoupling” avanzato si correlava significativamente con l’endpoint composito mortalità globale/ricovero ospedaliero a 24 mesi di follow-up (HR 1.87, 95% CI 1.31-2.66, p=0.0005) e aveva valore prognostico sia nei pazienti randomizzati a TEER che a sola terapia medica ottimale. L’intervento TEER tuttavia migliorava l’outcome sia nei pazienti con “RVPA uncoupling” avanzato che nei pazienti senza “RV-PA uncoupling” avanzato (vedi Tabella).
Take home message
La disfunzione ventricolare destra, evidenziata da un avanzato “RV/PA uncoupling” si associava significativamente a un endpoint di mortalità e ospedalizzazione per scompenso nella popolazione con FMR dello studio COAPT sia nei pazienti sottoposti a intervento TEER che nei pazienti trattati con sola terapia medica ottimale. L’intervento TEER tuttavia migliorava la prognosi dei pazienti indipendentemente dalla presenza o meno di “RV/PA uncoupling”.
Interpretazione dei dati
Gli Autori sottolineano come i loro dati confermino l’efficacia dell’intervento TEER secondo le indicazioni dello studio COAPT (che ha tuttavia escluso dallo studio pazienti con severa disfunzione ventricolare destra e con PA ≥70 mmHg): come mostra la Tabella, l’endpoint primario composito (mortalità per ogni causa e ospedalizzazione per scompenso a 2 anni) è stato osservato in una percentuale simile (48%) nei pazienti con “RV/PA uncoupling” avanzato sottoposti a TEER e da pazienti senza “RV/PA uncoupling” trattati con sola terapia medica ottimale. Essi osservano come la metodologia da essi impiegata per definire “RV/PA uncoupling” utilizzando speckle tracking sia da preferire rispetto all’uso della variazione frazionale dell’area (“fractional area change”) del RV, in quanto la prima meglio si correla alla frazione di eiezione del RV valutata alla risonanza magnetica[2]Evaldsson AW, Lindholm A, Jumatate R et al., Right ventricular function parameters in pulmonary hypertension: echocardiography vs. cardiac magnetic resonance. BMC Cardiovasc Disord 2020;20:2591).. Infine sottolineano la necessità di studi prospettici che valutino gli effetti di TEER nei confronti della sola terapia medica ottimale sulla evoluzione della funzione ventricolare destra in questa tipologia di pazienti scompensati con FMR.
L’opinione di Stefano Ghio
Unità Complessa di Cardiologia, Policlinico San Matteo, Pavia
Credo che la lettura di questa sub-analisi dello studio COAPT sia da consigliare a tutti i cardiologi, che siano clinici o interventisti, o esperti di ecocardiografia, o di scompenso, o di valvulopatie del cuore sinistro. Lo studio è infatti utile a tutti, sia per i suoi importanti risultati clinici, sia per i suoi rilevanti risvolti di ricerca. Dal punto di vista clinico, si dimostra innanzitutto in modo incontrovertibile il ruolo prognostico della funzione del cuore destro nei pazienti affetti da insufficienza mitralica funzionale. Questa informazione arriva dopo che più di 20 anni di ricerca nei pazienti con scompenso cardiaco (prevalentemente non valvolari) hanno chiarito che la disfunzione del ventricolo destro è il più potente marcatore prognostico nei pazienti affetti da scompenso cardiaco, soprattutto se associata a una condizione emodinamica di ipertensione polmonare e indipendentemente dalla metodica utilizzata per valutarla[3]Ghio S, Recusani F, Klersy C, Sebastiani R, Laudisa ML, Campana C, Gavazzi A, Tavazzi L. Prognostic usefulness of the tricuspid annular plane systolic excursion in patients with congestive heart … Continua a leggere[4]Ghio S, Gavazzi A, Campana C, Inserra C, Klersy C, Sebastiani R, Arbustini E, Recusani F, Tavazzi L. Independent and additive prognostic value of right ventricular systolic function and pulmonary … Continua a leggere. L’entità e la potenziale reversibilità della vasculopatia polmonare eventualmente associata alla patologia del cuore sinistro e l’entità della conseguente disfunzione del cuore destro sono determinanti fondamentali non solo per identificare i pazienti più gravi, ad esempio quelli che devono essere messi in lista di trapianto di cuore, ma anche i pazienti che sono “troppo avanzati” per poter essere messi in lista di trapianto o per poter ricevere un sistema di assistenza ventricolare sinistra[5]Ghio S, Guazzi M, Scardovi AB, Klersy C, Clemenza F, Carluccio E, Temporelli PL, Rossi A, Faggiano P, Traversi E, Vriz O, Dini FL; all investigators. Different correlates but similar prognostic … Continua a leggere. Nel 2022 il ventricolo destro non è più “la camera negletta”, come si diceva una volta. Al giorno d’oggi è diventato addirittura di uso comune, anche nella pratica clinica, il concetto fisiopatologico di “accoppiamento” ventricolo-arterioso destro, che è una misura quantitativa della capacità del ventricolo di far fronte all’aumento di post-carico, proprio a indicare che ventricolo e circolo arterioso a esso collegato costituiscono una sola unità funzionale[6]Ghio S, Crimi G, Houston B, Montalto C, Garascia A, Boffini M, Temporelli PL, La Rovere MT, Pacileo G, Panneerselvam K, Santolamazza C, D’Angelo L, Moschella M, Scelsi L, Marro M, Masarone D, … Continua a leggere. Dallo scompenso cardiaco si è passati in breve tempo alla valvulopatia aortica e mitralica. Adesso sappiamo che anche in queste patologie il cuore destro e la sua capacità di far fronte all’aumento delle pressioni nel circolo polmonare sono determinanti fondamentali della prognosi. Fondamentale sono stati ovviamente i contributi alla ricerca da parte degli emodinamisti che eseguono le procedure strutturali di impianto transcutaneo di valvola aortica o di correzione transcatetere “edge to edge” del rigurgito mitralico. La sub-analisi del COAPT appena pubblicata aggiunge però un altro tassello alle nostre conoscenze, dimostrando che la procedura di correzione transcutanea del rigurgito mitralico migliora l’accoppiamento ventricolo arterioso destro, a ulteriore conferma dell’efficacia clinica di questo intervento strutturale sul rigurgito mitralico. Lo studio di Brener e coll. si presta comunque anche ad altre interessanti considerazioni di tipo puramente metodologico. La valutazione della funzione ventricolare destra con metodiche ecocardiografiche è resa difficile dalla posizione immediatamente retrosternale e dalla complessa geometria del ventricolo destro, che non consente di misurarne i volumi e quindi calcolarne la frazione di eiezione. In realtà nel corso degli anni si è dimostrato che indicatori di funzione ventricolare destra clinicamente utili possono essere ottenuti anche mediante la semplice ecocardiografia M-mode; risale a più di 20 anni fa l’osservazione che il TAPSE è un predittore di mortalità significativo e indipendente nello scompenso di cuore. La ricerca su quale sia il miglior indicatore di funzione del ventricolo destro non si è però mai fermata ed ha recentemente ottenuto una notevole spinta in avanti dalla diffusione di tecniche ecocardiografiche avanzate come l’analisi dello strain di parete. Lo studio di Brener utilizza infatti lo strain della parete libera del ventricolo destro come indicatore di funzione di questa camera e il suo rapporto con la pressione sistolica polmonare (PASP) stimata al Doppler come indicatore di accoppiamento ventricoloarterioso destro (RVFWS/PASP). Si può dire che gli Autori hanno utilizzato un parametro che rappresenta a oggi il massimo dell’accuratezza possibile ottenibile con l’ecocardiografia. Tuttavia la ricerca della precisione ha un costo evidentissimo in termini di applicabilità: nello studio di Brener la fattibilità dello strain è risultata solo del 60.5%. Come ogni grande studio, si raggiungono conclusioni importanti ma contemporaneamente si aprono le porte ad altre domande e altre ricerche. Dal momento non è possibile ipotizzare un uso clinico allargato nel mondo reale di un parametro che può essere misurato solo nel 60.5% dei pazienti, bisogna avere a disposizione un parametro più semplice e di maggiore fattibilità nel caso in cui il primo non sia fattibile. Potrebbe essere il TAPSE/PASP? E qual è la fattibilità e l’accuratezza predittiva dell’accoppiamento ventricolo arterioso destro calcolato in questo modo rispetto a RVFWS/ PASP?
Bibliografia[+]
| ↑1 | Stone GW, Lindenfeld J, Abraham WT et al., Transcatheter Mitral-Valve Repair in Patients with Heart Failure. The New England journal of medicine 2018;379:2307-2318. |
|---|---|
| ↑2 | Evaldsson AW, Lindholm A, Jumatate R et al., Right ventricular function parameters in pulmonary hypertension: echocardiography vs. cardiac magnetic resonance. BMC Cardiovasc Disord 2020;20:2591). |
| ↑3 | Ghio S, Recusani F, Klersy C, Sebastiani R, Laudisa ML, Campana C, Gavazzi A, Tavazzi L. Prognostic usefulness of the tricuspid annular plane systolic excursion in patients with congestive heart failure secondary to idiopathic or ischemic dilated cardiomyopathy.Am J Cardiol. 2000;85:837-42. |
| ↑4 | Ghio S, Gavazzi A, Campana C, Inserra C, Klersy C, Sebastiani R, Arbustini E, Recusani F, Tavazzi L. Independent and additive prognostic value of right ventricular systolic function and pulmonary artery pressure in patients with chronic heart failure. J Am Coll Cardiol. 2001;37:183-8. |
| ↑5 | Ghio S, Guazzi M, Scardovi AB, Klersy C, Clemenza F, Carluccio E, Temporelli PL, Rossi A, Faggiano P, Traversi E, Vriz O, Dini FL; all investigators. Different correlates but similar prognostic implications for right ventricular dysfunction in heart failure patients with reduced or preserved ejection fraction. Eur J Heart Fail. 2017 Jul;19:873-879. |
| ↑6 | Ghio S, Crimi G, Houston B, Montalto C, Garascia A, Boffini M, Temporelli PL, La Rovere MT, Pacileo G, Panneerselvam K, Santolamazza C, D’Angelo L, Moschella M, Scelsi L, Marro M, Masarone D, Ameri P, Rinaldi M, Guazzi M, D’alto M, Tedford RJ. Nonresponse to Acute Vasodilator Challenge and Prognosis in Heart Failure With Pulmonary Hypertension. J Card Fail. 2021;27:869-876. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

