Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Lo studio HOST-EXAM[1]Koo BK, Kang J, Park KW, Rhee TM, Yang HM, Won KB, Rha SW, Bae JW, Lee NH, Hur SH, Yoon J, Park TH, Kim BS, Lim SW, Cho YH, Jeon DW, Kim SH, Han JK, Shin ES, Kim HS and investigators H-E. Aspirin … Continua a leggere ha mostrato una superiorità di clopidogrel (CLO) 75 mg/die sull’ASA 100 mg/die, quale farmaco antipiastrinico somministrato in monoterapia al termine della doppia terapia antipiastrinica (DAPT) per la prevenzione di un endpoint composito (morte per ogni causa, infarto miocardico, stroke, riospedalizzazione per sindrome coronarica acuta -ACS- e bleeding maggiore -BARC ≥3-) in pazienti sottoposti a impianto di stent coronarico a rilascio di farmaco (DES). Tuttavia, il follow-up è stato di solo due anni, un periodo troppo breve per decretare la superiorità di un farmaco che deve essere somministrato per tutta la vita; inoltre, l’utilizzo di CLO si associava a un incremento numerico (non significativo) di mortalità.
Lo studio in esame
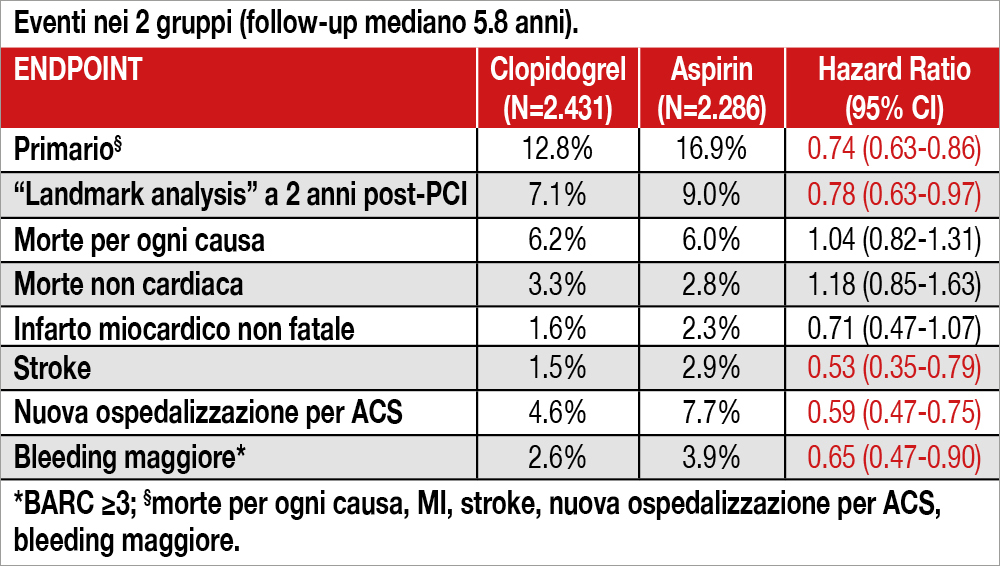
Lo studio HOST-EXAM extended follow-up consta di due coorti: la prima prospettica rappresentata da pazienti seguiti presso il centro che inizialmente li aveva arruolati (e che hanno firmato un nuovo consenso informato) e una coorte retrospettiva, formata da pazienti che avevano avuto un evento tra la fine del trial HOST-EXAM e l’inizio dell’extended follow-up, oppure che venivano seguiti da un centro diverso da quello arruolante (in tal caso non avevano firmato un nuovo consenso informato). I pazienti inclusi nel nuovo studio (HOST-EXAM Extended Follow-up) non venivano ulteriormente randomizzati, ma proseguivano l’antiaggregante piastrinico in monoterapia inizialmente assegnato (583 pazienti che avevano cambiato l’antiaggregante venivano esclusi dallo studio e l’analisi statistica dei risultati era effettuata “per protocol”). Globalmente, dei 5.438 pazienti, inizialmente randomizzati nel trial originario, 4.717 (età media 63 anni, 34% diabetici, 72% ACS) venivano inclusi nello studio “HOST-EXAM extended follow-up”. A una mediana di follow-up di 5.8 anni, l’endpoint primario si verificava nel 12.8% dei pazienti assegnati a CLO versus 16.9% dei pazienti assegnati ad ASA (HR 0.74, 95% CI 0.63 to 0.86, p<0.001). I risultati ottenuti per gli endpoint secondari sono espressi nella Tabella. Non si osservava alcuna differenza tra i due gruppi per quanto riguardava la mortalità globale.
Take home message
Durante un periodo di follow-up di 5.8 anni clopidogrel in monoterapia ha ridotto l’evenienza di un endpoint composito (morte per ogni causa, infarto miocardico, stroke, nuova ospedalizzazione per ACS e bleeding maggiore), rispetto ad ASA in pazienti sottoposti a impianto di DES e trattati inizialmente con DAPT.
Interpretazione dei dati
L’importanza dello studio risiede nell’essere, al momento, l’unico confronto “head to head” tra clopidogrel e ASA somministrati in monoterapia per la prevenzione secondaria di pazienti coronaropatici sottoposti a PCI, con impianto di DES che avevano terminato senza eventi il periodo di DAPT. Un dato interessante dello studio è rappresentato dal fatto che i risultati ottenuti nel trial originario (HOST-EXAM) sono stati confermati dall’analisi a un follow-up più prolungato, con un ampiamento ulteriore delle curve di eventi a vantaggio di clopidogrel. Inoltre, il “rumore” di fondo causato dall’aumento, per quanto non statisticamente significativo, della mortalità nei pazienti assegnati a clopidogrel, osservato nello studio originario HOST-EXAM, appare non confermato nell’analisi a un follow-up prolungato. Clopidogrel, inoltre, è apparso meglio tollerato dell’ASA, i cui effetti collaterali, soprattutto a livello gastrico, hanno comportato più frequentemente una sospensione del farmaco. Proprio la migliore aderenza a clopidogrel potrebbe aver giocato un ruolo importante nella differenza di eventi osservati tra i due farmaci. Il risultato positivo ottenuto con clopidogrel pare trascinato da una marcata riduzione degli stroke (49% di riduzione del rischio relativo) e dei bleeding maggiori (35% del rischio relativo), mentre la riduzione della mortalità cardiaca con clopidogrel è apparsa molto modesta (8%) e non statisticamente significativa. Peraltro, lo studio non aveva la potenza per dimostrare una riduzione della mortalità cardiovascolare. Il limite maggiore dello studio risiede nella natura non randomizzata dello studio prolungato, dal quale sono stati esclusi alcuni pazienti arruolati nello studio originario perché avevano effettuato uno switch del farmaco antiaggregante.
Editoriale
ASA o Clopidogrel a lungo termine dopo angioplastica coronarica: i risultati dello studio host-exam extended.
Anna Franzone, Dipartimento di Scienze Biomediche Avanzate, Università degli Studi di Napoli, Federico II
Gli antipiastrinici rappresentano il cardine della terapia farmacologica nei pazienti sottoposti ad angioplastica coronarica percutanea (percutaneous coronary intervention, PCI) per mitigare il rischio di ricorrenza di eventi ischemici, sia correlati allo stent che al burden globale della malattia aterosclerotica coronarica[2]Knuuti J, Wijns W, Saraste A, et al. ESC Scientific Document Group. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41:407–477. Le linee-guida internazionali raccomandano l’impiego di due agenti con diverso meccanismo d’azione (ASA e inibitore del recettore P2Y12) nella fase precoce (6-12 mesi) dopo PCI e il mantenimento di un singolo farmaco nel lungo termine[3]Knuuti J, Wijns W, Saraste A, et al. ESC Scientific Document Group. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41:407–477[4]Lawton JS, Tamis-Holland JE, Bangalore S, et al. Writing Committee Members. 2021 ACC/AHA/SCAI guideline for coronary artery revascularization: executive summary: a report of the American College of … Continua a leggere. La scelta del tipo di inibitore del recettore P2Y12 (clopidogrel, prasugrel o ticagrelor) da associare all’ASA nel regime di duplice terapia antiaggregante (dual antiplatelet therapy, DAPT) è basata sul setting della PCI (sindrome coronarica acuta o cronica) e sulle caratteristiche cliniche e procedurali del singolo paziente. Tali fattori, insieme all’eventuale necessità di aggiungere agenti anticoagulanti per patologie concomitanti, determinano anche la durata della DAPT[5]Valgimigli M, Bueno H, Byrne RA, et al. ESC Scientific Document Group. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task … Continua a leggere. Con l’avvento degli inibitori del recettore P2Y12 più potenti di clopidogrel, la necessità di mantenere la DAPT fino a 6-12 mesi dopo la PCI è stata messa in discussione e studi randomizzati hanno dimostrato l’efficacia e la sicurezza di regimi abbreviati di DAPT dopo impianto di stent di ultima generazione[6]Franzone A, McFadden E, Leonardi S, et al. Ticagrelor Alone Versus Dual Antiplatelet Therapy From 1 Month After Drug- Eluting Coronary Stenting. J Am Coll Cardiol. 2019 Nov 5;74(18):2223-2234.[7]Mehran R, Baber U, Sharma SK, et al. Ticagrelor with or without Aspirin in High-Risk Patients after PCI. N Engl J Med. 2019 Nov 21;381(21):2032-2042.. Analogamente, sebbene il regime di singola terapia antipiastrinica, dopo sospensione della DAPT, abbia storicamente previsto l’impiego dell’ASA, studi recenti supportano, in alternativa, la possibilità di proseguire con gli inibitori del recettore P2Y12 in monoterapia. In particolare, nel trial randomizzato HOSTEXAM (Harmonizing Optimal Strategy for Treatment of Coronary Artery Stenosis–Extended Antiplatelet Monotherapy), che ha incluso 5.438 pazienti senza storia di eventi ischemici o di sanguinamento maggiore dopo 6-18 mesi di DAPT, la monoterapia con clopidogrel ha dimostrato una riduzione del 27% dell’occorrenza dell’endpoint primario (composito di mortalità per tutte le cause, infarto miocardico non fatale, stroke, re-ospedalizzazione per sindrome coronarica acuta ed eventi di sanguinamento BARC 3 o di grado maggiore) rispetto all’ASA, a un follow-up di 24 mesi[8]Koo BK, Kang J, Park KW, et al. HOST-EXAM Investigators. Aspirin versus clopidogrel for chronic maintenance monotherapy after percutaneous coronary intervention (HOST-EXAM): an … Continua a leggere. Il beneficio osservato nel gruppo di pazienti randomizzati a clopidogrel è stato attribuito alla riduzione degli eventi ischemici e di sanguinamento che costituivano l’endpoint primario dello studio. Tuttavia, il numero maggiore di eventi di mortalità osservato in questo braccio, sebbene non statisticamente significativo rispetto al controllo, ha supportato la necessità di rivalutare i pazienti dello studio a più lungo termine, nell’ambito dell’HOST-EXAM Extended trial che ha incluso 4.717 pazienti della coorte originale (2.431 in terapia con clopidogrel e 2.286 con ASA)[9] Kang J, Park KW, Lee H, et al. Aspirin versus clopidogrel for long-term maintenance monotherapy after percutaneous coronary intervention: the HOSTEXAM Extended Study. Circulation. 2023;147:108–117.. A un follow-up medio di 5.8 anni, il beneficio di clopidogrel rispetto all’ASA nella riduzione degli eventi ischemici e di sanguinamento è stato confermato (Hazard Ratio 0.74, 95% CI, 0.63-0.86), p<0.001). Inoltre, un tasso simile di mortalità è stato riportato nei due gruppi (6.2% e 6.0%, p=0.74). Nel corso del tempo, l’assunzione dell’ASA è stata sospesa più frequentemente di quella di clopidogrel a causa di eventi di sanguinamento e discomfort gastrointestinale. Un’analisi di dati aggregati di studi di confronto tra monoterapia con ASA o con inibitori del recettore P2Y12 in prevenzione secondaria, ha dimostrato che quest’ultima strategia si associa a una riduzione modesta del rischio di infarto miocardico e non ha un impatto significativo sulla mortalità[10]Chiarito M, Sanz-Sánchez J, Cannata F, et al. Monotherapy with a P2Y(12) inhibitor or aspirin for secondary prevention in patients with established atherosclerosis: a systematic review and … Continua a leggere. Al contrario, in una più recente meta-analisi di dati individuali di 35.752 pazienti da 7 trial -PANTHER (P2Y12 inhibitor or aspirin monotherapy as secondary prevention in patients with coronary artery disease), la monoterapia con inibitori del recettore P2Y12 ha determinato una riduzione relativa del 12% del rischio di morte cardiovascolare, infarto del miocardio e stroke e una significativa riduzione dell’occorrenza di infarto del miocardio, trombosi di stent, sanguinamenti gastrointestinali e stroke emorragici[11]Valgimigli M. PANTHER: P2Y12 inhibitor versus aspirin monotherapy in patients with coronary artery disease. Presented at ESC Congress; August 26–29 2022; Barcelona, Spain.. In tale contesto, lo studio HOST-EXAM Extended rafforza l’ipotesi che clopidogrel in monoterapia rappresenti rispetto all’ASA una strategia efficace e sicura. Tuttavia, la corretta interpretazione dello studio deve tener conto delle seguenti considerazioni:
- la popolazione inclusa è rappresentata da soggetti dell’Est Asiatico la cui responsività a clopidogrel potrebbe essere superiore rispetto a quella di altre popolazioni;
- i pazienti inclusi avevano assunto la DAPT per un periodo non breve dopo la PCI e decorso senza eventi maggiori;
- sebbene esteso, il tempo di osservazione è comunque limitato, considerando il fatto che la terapia antipiastrinica in prevenzione secondaria è prescritta, di solito, lifelong.
In aggiunta, sono disponibili nuove formulazioni dell’ASA caratterizzate da un migliorato profilo di tollerabilità gastrointestinale che potrebbero migliorare l’aderenza alla terapia a lungo termine. Inoltre, la definizione dello spettro delle opzioni terapeutiche deve includere la valutazione comparativa dell’AS con prasugrel e ticagrelor (che rappresentano gli agenti di scelta nel contesto di PCI eseguite in corso di sindromi coronariche acute); in attesa di studi dedicati sull’argomento, dati preliminari supportano l’efficacia di ticagrelor in monoterapia rispetto all’ASA nella riduzione degli eventi ischemici[12]Ono M, Hara H, Kawashima H, et al. Ticagrelor monotherapy versus aspirin monotherapy at 12 months after percutaneous coronary intervention: a landmark analysis of the GLOBAL LEADERS trial. … Continua a leggere. In conclusione, l’identificazione della strategia antipiastrinica ottimale in prevenzione secondaria non è semplice e siamo ancora lontani da una standardizzazione supportata da robuste evidenze scientifiche. Allo stato attuale, è necessario personalizzare la scelta, in considerazione delle caratteristiche del singolo paziente.
Bibliografia[+]
| ↑1 | Koo BK, Kang J, Park KW, Rhee TM, Yang HM, Won KB, Rha SW, Bae JW, Lee NH, Hur SH, Yoon J, Park TH, Kim BS, Lim SW, Cho YH, Jeon DW, Kim SH, Han JK, Shin ES, Kim HS and investigators H-E. Aspirin versus clopidogrel for chronic maintenance monotherapy after percutaneous coronary intervention (HOST-EXAM): an investigator-initiated, prospective, randomised, open-label, multicentre trial. Lancet. 2021;397:2487-2496. |
|---|---|
| ↑2, ↑3 | Knuuti J, Wijns W, Saraste A, et al. ESC Scientific Document Group. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41:407–477 |
| ↑4 | Lawton JS, Tamis-Holland JE, Bangalore S, et al. Writing Committee Members. 2021 ACC/AHA/SCAI guideline for coronary artery revascularization: executive summary: a report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2022;79:197–215. |
| ↑5 | Valgimigli M, Bueno H, Byrne RA, et al. ESC Scientific Document Group. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2018 Jan 14;39(3):213-260. |
| ↑6 | Franzone A, McFadden E, Leonardi S, et al. Ticagrelor Alone Versus Dual Antiplatelet Therapy From 1 Month After Drug- Eluting Coronary Stenting. J Am Coll Cardiol. 2019 Nov 5;74(18):2223-2234. |
| ↑7 | Mehran R, Baber U, Sharma SK, et al. Ticagrelor with or without Aspirin in High-Risk Patients after PCI. N Engl J Med. 2019 Nov 21;381(21):2032-2042. |
| ↑8 | Koo BK, Kang J, Park KW, et al. HOST-EXAM Investigators. Aspirin versus clopidogrel for chronic maintenance monotherapy after percutaneous coronary intervention (HOST-EXAM): an investigator-initiated, prospective, randomised, open-label, multicentre trial. Lancet. 2021;397:2487–2496. |
| ↑9 | Kang J, Park KW, Lee H, et al. Aspirin versus clopidogrel for long-term maintenance monotherapy after percutaneous coronary intervention: the HOSTEXAM Extended Study. Circulation. 2023;147:108–117. |
| ↑10 | Chiarito M, Sanz-Sánchez J, Cannata F, et al. Monotherapy with a P2Y(12) inhibitor or aspirin for secondary prevention in patients with established atherosclerosis: a systematic review and meta-analysis. Lancet. 2020;395:1487–1495. |
| ↑11 | Valgimigli M. PANTHER: P2Y12 inhibitor versus aspirin monotherapy in patients with coronary artery disease. Presented at ESC Congress; August 26–29 2022; Barcelona, Spain. |
| ↑12 | Ono M, Hara H, Kawashima H, et al. Ticagrelor monotherapy versus aspirin monotherapy at 12 months after percutaneous coronary intervention: a landmark analysis of the GLOBAL LEADERS trial. EuroIntervention. 2022;18:e377–e388. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

