Stefano De Servi, Università degli Studi di Pavia
Inquadramento
I pazienti affetti da malattia cardiovascolare sono potenziali candidati a nuovi eventi, se non viene adeguatamente controllato sia il rischio residuo derivante da livelli elevati di colesterolo LDL che il rischio infiammatorio. Quale dei due maggiormente contribuisca al verificarsi di successivi eventi cardiovascolari, una volta che il paziente sia posto in terapia con statine, non è ancora noto.
Lo studio in esame
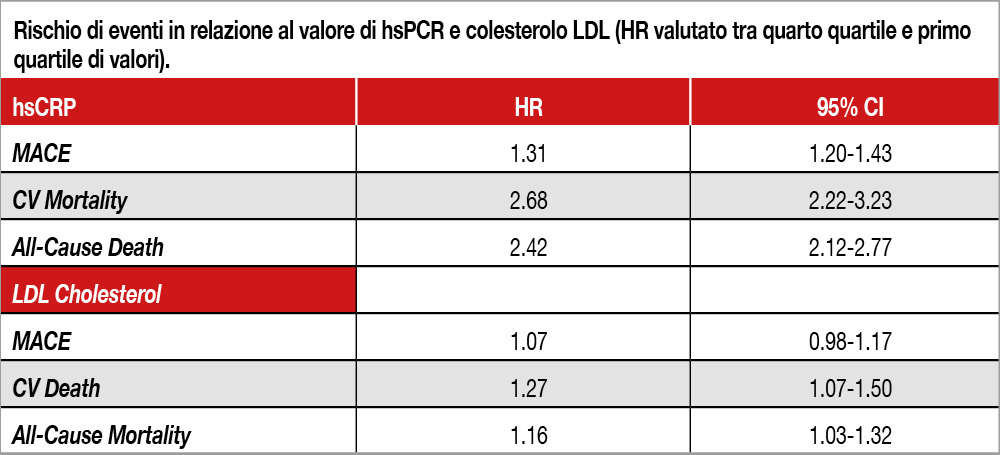
Analisi congiunta di tre trial, pubblicati tra il 2019 e il 2022: PROMINENT[1]Das Pradhan A, Glynn RJ, Fruchart JC, et al. Triglyceride lowering with pemafibrate to reduce cardiovascular risk. N Engl J Med 2022;387: 1923–34. che ha randomizzato 9.988 pazienti con diabete di tipo II a pemafibrato o placebo; REDUCE-IT[2]Bhatt DL, Steg PG, Miller M, et al. Cardiovascular risk reduction with icosapent ethyl for hypertriglyceridemia. N Engl J Med 2019;380: 11–22. che ha randomizzato 8.179 pazienti (58% con diabete tipo II) a icosapent-ethyl versus olio minerale e STRENGTH che ha randomizzato 13.078 pazienti (70% con diabete tipo II) ad acidi grassi omega 3 versus olio di mais[3]Nicholls SJ, Lincoff AM, Garcia M, et al. Effect of high-dose omega-3 fatty acids vs corn oil on major adverse cardiovascular events in patients at high cardiovascular risk: the STRENGTH randomized … Continua a leggere. L’età media era 64 anni, dal 56% al 71% dei pazienti erano in prevenzione secondaria, mentre il 29%-44% erano in prevenzione primaria. Tutti i pazienti erano in terapia con statine e i valori mediani basali di LDL variavano tra 75 e 78 mg/dL, mentre quelli di proteina C reattiva ad alta sensibilità (hs CRP) erano compresi tra 2,1 mg/L a 2,3 mg/L. In tutti e tre i trial, CRP risultava significativamente correlata con gli eventi cardiovascolari maggiori, con hazard ratio (HR) e 95% intervalli di confidenza (CI) per il quartile più alto di CRP versus il quartile più basso di 1,20 (95% CI 1,01–1,43) in PROMINENT, 1,48 (1,28– 1,71) in REDUCE-IT, and 1,23 (1,07–1,43) in STRENGTH. Analogamente, l’analisi congiunta mostrava valori di HR di 1·31 (1,20–1,43) per gli eventi cardiovascolari, 2,68 (2,22–3,23) per la mortalità cardiovascolare e 2,42 (2,12–2,77) per la mortalità per ogni causa (vedi Tabella). I valori corrispondenti di HR, per il quartile più alto di LDL versus il primo quartile, risultavano minori rispetto a quelli osservati per CRP (1,07, 96% C.I. 0,98–1,17 per eventi cardiovascolari; 1,27, 95% CI 1,07–1,50 per la mortalità cardiovascolare e 1,16, 95%CI 1,03–1,32 per la mortalità per ogni causa). Il rischio di eventi cardiovascolari, morte cardiovascolare, morte per ogni causa era più elevata nei pazienti con CRP ≥2 mg/L che in quelli on CRP <2 mg/L, qualunque fosse il valore di colesterolo LDL (tutti i valori di p≤0.0001).
Take home message
Tra i pazienti in trattamento con statine (sia in prevenzione primaria che secondaria il rischio infiammatorio residuo, valutato mediante hsCRP, è un predittore di eventi cardiovascolari futuri (inclusa la mortalità) più forte rispetto al valore di colesterolo LDL. Una terapia antiinfiammatoria sembra quindi avere una indicazione clinica nei pazienti già trattati con statine per ridurre ulteriormente il rischio aterosclerotico.
Interpretazione dei dati
Gli Autori, commentando questi dati, sottolineano l’importanza di una terapia antiinfiammatoria associata alle statine, per meglio controllare il rischio di eventi cardiovascolari futuri, sia in prevenzione primaria che secondaria. Tre studi di ampie proporzioni (uno che ha utilizzato kanakinumab, un anticorpo monoclonale specifico anti interleuchina-1beta, altri due utilizzando colchicina) hanno effettivamente mostrato una riduzione di eventi cardiovascolari rispetto al placebo. Tuttavia, il kanakinumab è un farmaco molto costoso e il suo uso è associato al rischio di infezioni fatali. La colchicina ha attualmente una classe di indicazione piuttosto debole (IIb) nelle Linee Guida ESC[4]Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. European Heart Journal (2021) 42, 32273337., in quanto è stato osservato un incremento non significativo di mortalità non cardiovascolare nel gruppo randomizzato a tale farmaco nello studio LoDoCo2[5]Devaraj S,Singh U, Jialal I. Human C-reactive protein and the metabolic syndrome Curr Opin Lipidol 2009;20:182-9. doi:10.1097/MOL.0b013e32832ac03e.. La limitazione principale dello studio presente consiste nella casistica studiata, costituita da pazienti con elevato valore di trigliceridi e affetti, in alta percentuale, da diabete di tipo II. È verosimile che molti pazienti fossero affetti da sindrome metabolica, una condizione nella quale sono spesso presenti elevati valori di CRP, come noto fortemente correlata alla presenza di insulino-resistenza[6]Devaraj S,Singh U, Jialal I. Human C-reactive protein and the metabolic syndrome Curr Opin Lipidol 2009;20:182-9. doi:10.1097/MOL.0b013e32832ac03e.. È stata documentata, inoltre, una relazione lineare diretta tra valori di CRP e numero di fattori che compongono il quadro clinico della sindrome metabolica[7]Devaraj S,Singh U, Jialal I. Human C-reactive protein and the metabolic syndrome Curr Opin Lipidol 2009;20:182-9. doi:10.1097/MOL.0b013e32832ac03e.. In questa condizione clinica, il valore di CRP è fortemente predittivo di eventi cardiovascolari. La selezione della popolazione potrebbe aver quindi orientato l’esito dell’analisi.
Editoriale: Siamo pronti per trattare la “quota infiammatoria” del rischio cardiovascolare?
a cura di: Claudio Cimminiello (Fondazione “Arianna Anticoagulazione” di Bologna)
All’ultimo congresso ACC (pubblicando in simultanea su Lancet), Paul Ridker e collaboratori[8]Ridker PM, Bhatt DL, Pradhan AD, Glynn RJ, MacFadyen JG, Nissen SE; PROMINENT, REDUCE-IT, and STRENGTH Investigators. Inflammation and cholesterol as predictors of cardiovascular events among … Continua a leggere hanno proposto una meta-analisi che include tre ampi e recenti studi randomizzati, PROMINENT, REDUCE-IT e STRENGTH, per un totale di 31.245 pazienti (69,0% uomini, 31,0% donne). La ricerca confronta la forza dell’associazione tra rischio cardiovascolare residuo lipidico (legato al colesterolo LDL [LDL-c]) e quella del rischio infiammatorio, valutato sulla base dei livelli plasmatici della proteina C-reattiva ad alta sensibilità (hs-PCR). I tre trial hanno il pregio di essere “contemporanei” e quindi di prevedere per i pazienti inclusi tutte le terapie mediche attualmente raccomandate dalle Linee Guida in aggiunta ai trattamenti in studio. Si tratta di trial che includevano pazienti in profilassi secondaria, ma anche primaria e dal 60% al 100% dei soggetti erano diabetici. Ne emerge che concentrazioni più elevate di hs-PCR (il quartile più elevato rispetto al quartile più basso) si associano a un significativo aumento del rischio di eventi cardiovascolari avversi maggiori (HR 1,31, IC 95% 1,20-1,43), di mortalità cardiovascolare (HR 2,68, 2.22-3.23) e mortalità per tutte le cause (HR 2.42, 2.12-2.77). Al contrario, l’associazione delle concentrazioni più elevate di LDL-C con gli eventi avversi cardiovascolari maggiori non è significativa (quartile LDL-C più alto vs. quartile più basso, HR 1,07, IC 95% 0,98-1,17) o lo è con minor impatto per quanto riguarda la morte cardiovascolare (HR 1,27, 1,07-1,50) e la morte per tutte le cause (HR 1,16, 1,03-1,32). Nelle analisi di interazione che categorizzavano i pazienti in base ai livelli soglia di LDL-c ≥ o <70 mg/dl e di hs-PCR ≥ o <2 mg/L, solo i soggetti con hs-PCR ≥2 mg/L risultano ad aumentato rischio di eventi e non quelli con più elevati livelli di LDL-c. Sulla base dei risultati di questo studio si dovrebbe concludere che il rischio infiammatorio è più predittivo del rischio lipidico residuo (tutti i pazienti erano in terapia con statine). In sostanza, piuttosto che indirizzare le risorse su una ulteriore riduzione di LDL-c dopo quanto ottenuto con una statina, sarebbe più proficuo trattare il rischio infiammatorio. E tuttavia alcuni caveat devono essere premessi, come sottolineato anche nell’editoriale di accompagnamento di questo articolo[9]Tardif JC, Samuel M. Inflammation contributes to cardiovascular risk in patients receiving statin therapy. Lancet. 2023 Mar3:S0140-6736(23)00454-3. doi: 10.1016/S0140-6736(23)00454-3. a firma di Tardif e Samuel, poiché le analisi statistiche adottate, per quanto accurate, non hanno tenuto conto di potenziali fattori confondenti come il diabete o l’effetto della condizione di prevenzione primaria rispetto alla prevenzione secondaria. L’analisi di regressione multipla secondo il modello di Cox non ha tenuto conto di tali variabili e tutti saranno d’accordo nel ritenere come il diabete sia una condizione in cui l’infiammazione gioca un ruolo più determinante nella patogenesi degli eventi vascolari rispetto a quello che si osserva nei non diabetici. Nei commenti di Tardif e Samuel l’attenzione viene puntata su altri aspetti metodologici che limiterebbero le analisi presentate e che non vengono ripresi in questa sede. Sta di fatto che il messaggio di base di questo studio non può essere messo in discussione e deve richiamarci a una più attenta valutazione del rischio infiammatorio rispetto a quanto oggi si faccia. Ma per aderire a tale messaggio alcune barriere si frappongono in modo determinante. La prima è la possibilità di individuare i pazienti vascolari che presentino un elevato rischio infiammatorio. L’unico strumento fino a oggi studiato in maniera esaustiva sono i livelli plasmatici di PCR a elevata sensibilità. Ma alla domanda di quale sia il valore cut-off di detto parametro per discriminare con sicurezza tali pazienti non si può rispondere in maniera certa. L’evidenza degli studi che hanno descritto l’associazione tra hs-PCR e rischio CV in profilassi primaria e secondaria è convincente, ma quando si guarda ai cut-off di quel parametro si deve ammettere che non si dispone di sufficiente omogeneità di risultati. Il solo studio di intervento che ha fissato un limite, quello della hs-PCR ≥2 mg/L, lo studio Cantos, è troppo preliminare per poter essere univocamente accettato dalla pratica clinica. L’altro limite è la sostanziale mancanza di trattamenti approvati per ridurre il rischio infiammatorio. Dei tre farmaci teoricamente disponibili per questa specifica finalità, colchicina (efficace negli studi COLCOT e LODOCO2) e l’anticorpo monoclonale canakinumab (efficace nel CANTS) non possiedono tale indicazione e l’uso che ne potrebbe essere fatto è off-label; il methotrexate a bassa dose – anch’esso privo di indicazione nel setting cardiovascolare – aveva fallito nello studio CIRT. Fintanto che i limiti menzionati non saranno superati, l’intervento sul rischio infiammatorio continuerà a essere un effetto “a latere” di trattamenti somministrati per altra finalità, come statine e acido bempedoico o come gli SGLT2 inibitori e gli agonisti del recettore GLP1.
Bibliografia[+]
| ↑1 | Das Pradhan A, Glynn RJ, Fruchart JC, et al. Triglyceride lowering with pemafibrate to reduce cardiovascular risk. N Engl J Med 2022;387: 1923–34. |
|---|---|
| ↑2 | Bhatt DL, Steg PG, Miller M, et al. Cardiovascular risk reduction with icosapent ethyl for hypertriglyceridemia. N Engl J Med 2019;380: 11–22. |
| ↑3 | Nicholls SJ, Lincoff AM, Garcia M, et al. Effect of high-dose omega-3 fatty acids vs corn oil on major adverse cardiovascular events in patients at high cardiovascular risk: the STRENGTH randomized clinical trial. JAMA 2020; 324: 2268–80. |
| ↑4 | Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. European Heart Journal (2021) 42, 32273337. |
| ↑5, ↑6, ↑7 | Devaraj S,Singh U, Jialal I. Human C-reactive protein and the metabolic syndrome Curr Opin Lipidol 2009;20:182-9. doi:10.1097/MOL.0b013e32832ac03e. |
| ↑8 | Ridker PM, Bhatt DL, Pradhan AD, Glynn RJ, MacFadyen JG, Nissen SE; PROMINENT, REDUCE-IT, and STRENGTH Investigators. Inflammation and cholesterol as predictors of cardiovascular events among patients receiving statin therapy: a collaborative analysis of three randomised trials. Lancet. 2023 Mar 3:S0140-6736(23)00215-5. doi: 10.1016/S0140-6736(23)00215-5. |
| ↑9 | Tardif JC, Samuel M. Inflammation contributes to cardiovascular risk in patients receiving statin therapy. Lancet. 2023 Mar3:S0140-6736(23)00454-3. doi: 10.1016/S0140-6736(23)00454-3. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

