Inquadramento
I pazienti che presentano un “transient ischemic attack” (TIA) o uno stroke minore (definito in base a uno score ≤3 sulla scala National Institutes of Health Stroke Scale-NIHSS-) hanno una probabilità del 5/10% di avere un nuovo stroke entro 90 giorni; le Linee Guida[1]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 Guidelines for the Early Management of Acute Ischemic … Continua a leggere raccomandano in questi pazienti una doppia terapia antipiastrinica (DAPT), quando essa può essere instaurata entro 24 ore dall’evento. Tale limite temporale e l’indicazione (basso score NIHSS) hanno ridotto notevolmente l’applicabilità di questa raccomandazione, a scapito di pazienti (come quelli che hanno eventi causati da stenosi di ampie arterie o infarti multipli) che potrebbero beneficiare di tale terapia.
Lo studio in esame
Lo studio INSPIRES (Intensive Statin and Antiplatelet Therapy for Acute High-Risk Intracranial or Extracranial Atheroscleros trial) randomizzato e controllato con placebo, è stato condotto in 222 ospedali in Cina in pazienti con TIA ad alto rischio (score di almeno 4 sulla scala ABCD2, che stima il rischio in base a età, pressione arteriosa, durata del TIA, diabete) o stroke minore (score NIHSS sino a 5) non sottoposti a trombectomia o trombolisi. I pazienti con sintomi insorti entro 72 ore sono stati randomizzati (globalmente 6.100 pazienti) ad ASA 100 mg e placebo (n= 3.050) o a DAPT (ASA + clopidogrel 300 mg dose di carico seguita da 75 mg al dì, n=3.050). Per l’inclusione i pazienti dovevano avere uno dei seguenti criteri:
- una stenosi di almeno il 50% di una arteria maggiore intracranica o extracranica ritenuta probabile causa della presentazione clinica;
- multipli recenti infarti allo studio TC o RM a probabile causa aterosclerotica in presenza di una placca instabile, anche se non critica.
I pazienti sono stati anche randomizzati a un trattamento immediato o ritardato con statine (dati non presentati in questo report). L’età media era 65 anni, 35% erano di sesso femminile e due terzi ipertesi. Dopo che nel 2019 l’American Heart Association e l’American Stroke Association hanno incluso nelle loro raccomandazioni la DAPT nei pazienti con stroke ischemico (NIHSS score, ≤3) insorto entro 24 ore, questi pazienti sono stati esclusi dall’arruolamento. La maggior parte dei pazienti randomizzati aveva avuto uno stroke nelle 48-72 ore precedenti e due terzi avevano infarti cerebrali multipli.
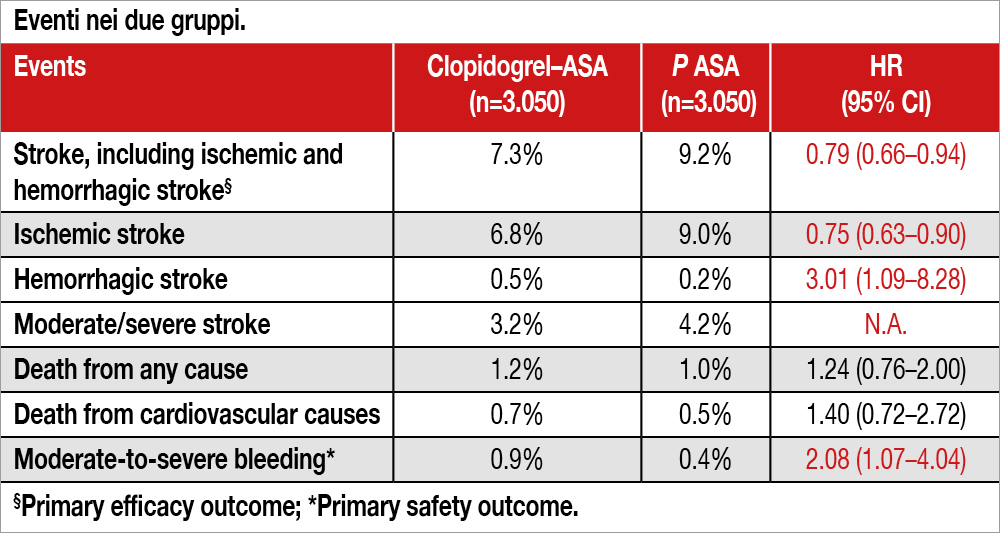
A 90 giorni, l’endpoint primario di efficacia (nuovo stroke) è stato osservato in 222 pazienti del gruppo DAPT (7.3%) e in 279 (9.2%) del gruppo ASA (hazard ratio, 0.79; 95% confidence interval [CI], 0.66 to 0.94; P=0.008). È stato osservato bleeding moderato/severo secondo i criteri GUSTO in 27 pazienti (0.9%) nel gruppo DAPT e in 13 (0.4%) nel gruppo ASA (hazard ratio, 2.08; 95% CI, 1.07 to 4.04; P=0.03) i risultati relativi all’outcome sono dettagliati nella Tabella.
Take home message
Nei pazienti con stroke ischemico lieve o TIA ad alto rischio a presunta causa aterosclerotica, una DAPT iniziata entro 72 ore dall’evento ha comportato una minore incidenza di nuovo stroke a 90 giorni rispetto a una terapia con sola ASA, in presenza di un aumentato rischio di emorragie moderate/severe.
Interpretazione dei dati
Rispetto alle Linee Guida attuali, lo studio INSPIRES amplia a 72 ore l’arco temporale di evenienza di un TIA o di uno stroke lieve (score NIHSS fino a 5 su un punteggio massimo di 42, con score più alti che indicano stroke progressivamente più severi) entro il quale i pazienti possono fruire di una DAPT protratta per i successivi 90 giorni. Gli studi precedenti avevano arruolato pazienti nei quali l’evento si era verificato entro 24 ore: in quei pazienti il beneficio sembrava maggiore rispetto a quanto osservato nello studio in esame, essendo la riduzione del rischio assoluto, a favore della DAPT, di 3.5 punti percentuali, mentre nello studio INSPIRES è stato di 1.9 punti percentuali[2]Pan Y, Elm JJ, Li H, et al. Outcomes associated with clopidogrel-aspirin use in minor stroke or transient ischemic attack:a pooled analysis of Clopidogrel in High-Risk Patients with Acute … Continua a leggere. Peraltro, il potenziale beneficio (riduzione di stroke ricorrente, NNT=54) va considerato alla luce di un aumentato rischio emorragico della DAPT (NNH=218), che non era invece stato osservato negli studi precedenti, che avevano utilizzato criteri di arruolamento temporalmente più stringenti. Quindi, ogni 1.000 pazienti che presentino un TIA o uno stroke lieve, il trattamento con la DAPT per 90 giorni rispetto alla sola ASA, comporta 19 stroke in meno a fronte di 5 eventi emorragici moderati/severi in più rispetto alla sola ASA. Va inoltre considerato che la popolazione arruolata nel trial INSPIRES non includeva i pazienti con stroke a origine tromboembolica, così come escludeva quelli sottoposti a procedure di trombectomia e trombolisi. Questi pazienti non devono essere quindi considerati potenziali fruitori di una terapia iniziale con DAPT.
Bibliografia[+]
| ↑1 | Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 Guidelines for the Early Management of Acute Ischemic Stroke: A Guideline for Healthcare Professionals from the American Heart Association/American Stroke Association. Stroke 2019; 50(12): e344-e418. |
|---|---|
| ↑2 | Pan Y, Elm JJ, Li H, et al. Outcomes associated with clopidogrel-aspirin use in minor stroke or transient ischemic attack:a pooled analysis of Clopidogrel in High-Risk Patients with Acute Non-Disabling Cerebrovascular Events (CHANCE) and Platelet-Oriented Inhibition in New TIA and Minor Ischemic Stroke (POINT) trials. JAMA Neurol 2019; 76: 1466-73. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.


Una risposta
Salve, ho un quesito da porre. Un paziente di 65 anni, con sindrome metabolica, obeso, iperteso in trattamento, dislipidemico in trattamento ottimizzato con statina ad alta intensità (LDL 123), non diabetico, con delle placche carotidee stenosanti bilaterali 40 e 50%, non emodinamicamente significative, dovrebbe iniziare il trattamento con ASA? Vista la presenza di placche carotidee si può considerare già da sottoporre a prevenzione secondaria pur non avendo ancora avuto IMA o ictus?
Grazie.