Una paziente sulla settantina giunge al Pronto Soccorso per dolore toracico, cardiopalmo e dispnea. Ipertesa, all’ingresso presenta una pressione di 221/85 mmHg. Tra i dati di laboratorio l’NTproBNP è elevato (839 pg/ml). L’elettrocardiogramma è mostrato nella Figura 1. All’ecocardiogramma vi è una atriomegalia sinistra (diametro 52 mm); la pressione polmonare è lievemente aumentata. Nel riquadro un ingrandimento dell’onda P in derivazione II.
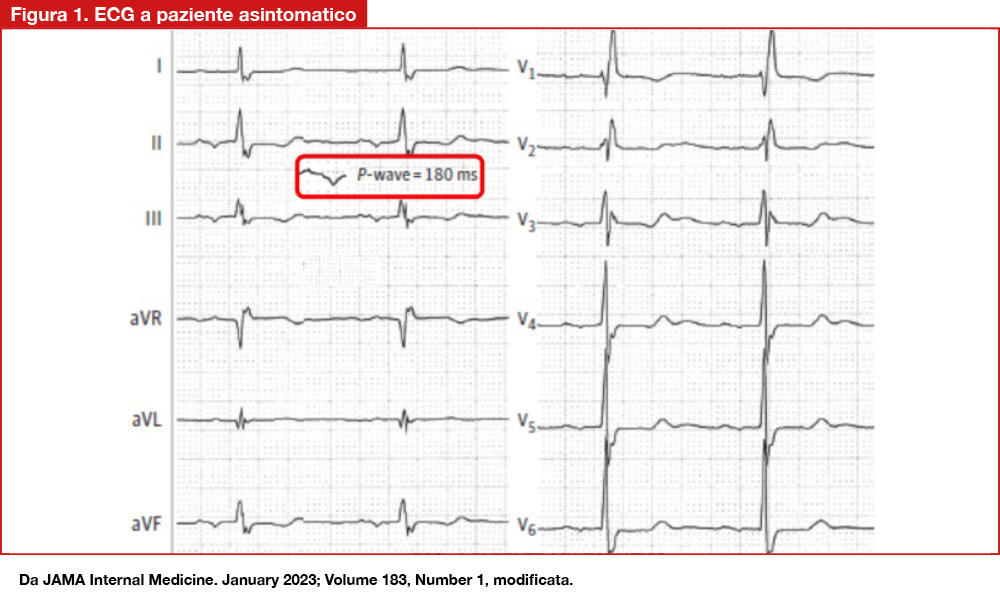
Qual è l’interpretazione di questo ECG e quale il suo significato clinico?
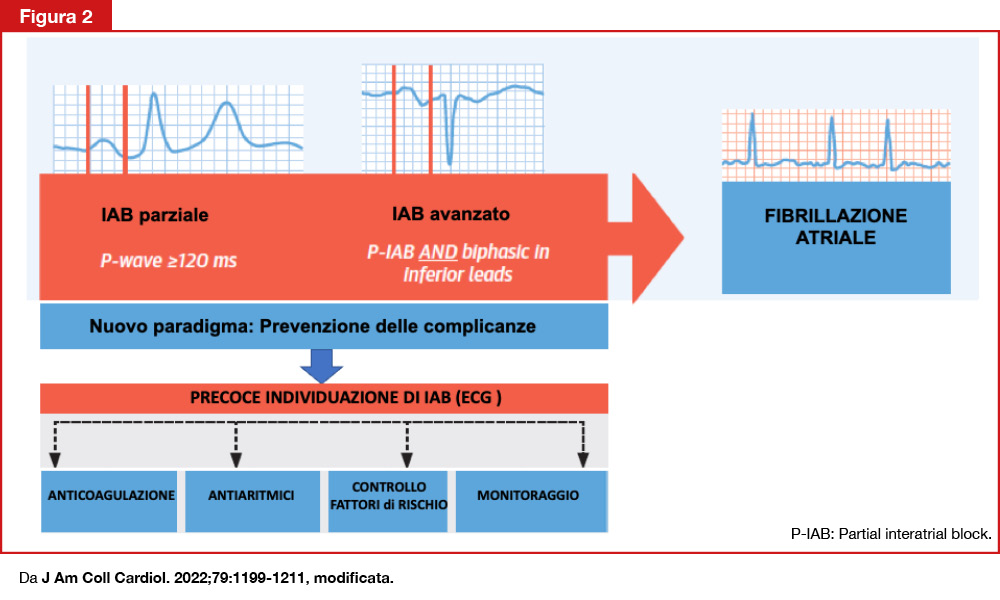
L’ECG mostra un blocco interatriale (durata dell’onda P 180 msec.), un BAV di primo grado e un blocco di branca destra. Un blocco interatriale (IAB) è un fattore predisponente all’insorgenza di fibrillazione atriale[1]Power DA, Lampert J, Camaj A, et al. Cardiovascular Complications of interatrial conduction block: JACC state-of-the-art review. J Am Coll Cardiol 2022;79:1199-1211. doi:10.1016/j.jacc.2022.01.030.. L’associazione di blocco interatriale e parossismi di aritmie atriali è denominata sindrome di Bayés[2]Baranchuk A, Torner P, de Luna AB. Bayés syndrome: what is it? Circulation. 2018;137: 200-202. doi:10.1161/CIRCULATIONAHA.117.032.. La paziente ha infatti sviluppato tale aritmia nel follow-up. L’onda P rappresenta la depolarizzazione atriale che ha luogo dall’atrio destro all’atrio sinistro lungo il fascio muscolare di Bachman. Nell’IAB avanzato la depolarizzazione è completamente bloccata nel fascio di Bachman e la depolarizzazione dell’atrio sinistro avviene per via retrograda in una zona vicina al seno coronarico. Questo ritardo provoca un allunga- mento dell’onda P≥120 msec. con deviazione a sinistra e in alto del vettore terminale (Figura 2), che si manifesta con una negatività finale nelle derivazioni II, III, aVF (reperto non presente nell’ingrandimento atriale sinistro ove è più marcata la componente finale negativa in V1). Il substrato anatomico del blocco interatriale è la fibrosi, che ritarda la conduzione intercellulare, costituendo così un substrato aritmogeno. Un IAB avanzato è risultato essere un fattore di rischio per fibrillazione atriale nel Copenhagen ECG Study e in altri studi di coorte prospettici[3]Skov MW, Ghouse J, Kühl JT, et al. Risk prediction of atrial fibrillation based on electrocardiographic interatrial block.J Am Heart Assoc. 2018;7:e008247. doi:10.1161/JAHA.117.008247. I pazienti ultrasessantenni nei quali sia presente un IAB avanzato hanno una probabilità del 50% di sviluppare fibrillazione atriale entro 6 anni, mentre le probabilità scendono al 10% in assenza di IAB avanzato[4]Skov MW, Ghouse J, Kühl JT, et al. Risk prediction of atrial fibrillation based on electrocardiographic interatrial block.J Am Heart Assoc. 2018;7:e008247. doi:10.1161/JAHA.117.008247. Inoltre è stata osservata una correlazione tra questo quadro elettrocardiografico e la presenza di deficit cognitivo e demenza, così come vi sono segnalazioni di stroke e/o trombosi dell’auricola in pazienti in ritmo sinusale con – all’ECG – evidenza di IAB avanzato[5]Skov MW, Ghouse J, Kühl JT, et al. Risk prediction of atrial fibrillation based on electrocardiographic interatrial block.J Am Heart Assoc. 2018;7:e008247.doi:10.1161/JAHA.117.008247. Nello stroke embolico di origine indeterminata, la presenza di IAB avanzato può far considerare l’inizio di una terapia anticoagulante, pur in assenza, al momento, di studi randomizzati al riguardo.
Bibliografia[+]
| ↑1 | Power DA, Lampert J, Camaj A, et al. Cardiovascular Complications of interatrial conduction block: JACC state-of-the-art review. J Am Coll Cardiol 2022;79:1199-1211. doi:10.1016/j.jacc.2022.01.030. |
|---|---|
| ↑2 | Baranchuk A, Torner P, de Luna AB. Bayés syndrome: what is it? Circulation. 2018;137: 200-202. doi:10.1161/CIRCULATIONAHA.117.032. |
| ↑3, ↑4 | Skov MW, Ghouse J, Kühl JT, et al. Risk prediction of atrial fibrillation based on electrocardiographic interatrial block.J Am Heart Assoc. 2018;7:e008247. doi:10.1161/JAHA.117.008247 |
| ↑5 | Skov MW, Ghouse J, Kühl JT, et al. Risk prediction of atrial fibrillation based on electrocardiographic interatrial block.J Am Heart Assoc. 2018;7:e008247.doi:10.1161/JAHA.117.008247 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

