Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Circa un terzo dei pazienti sottoposti a TAVI è in fibrillazione atriale e necessita di terapia anticoagulante. Il dubbio del clinico è se inviare il paziente all’intervento senza sospendere l’anticoagulante o effettuare una temporanea interruzione. In assenza di studi randomizzati di confronto tra le due strategie le linee guida propendono per la seconda opzione[1]Steffel J, Verhamme P, Potpara TS, et al. The 2018 European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist oral anticoagulants in patients with atrial fibrillation. … Continua a leggere. Tuttavia alcuni studi osservazionali hanno mostrato la fattibilità di una strategia che preveda la continuazione della terapia che non si accompagnerebbe a maggiori complicanze emorragiche e procedurali e potrebbe prevenire il rischio di ictus nei pazienti ad alto rischio tromboembolico[2]Brinkert M, Mangner N, Moriyama N, et al. Safety and efficacy of transcatheter aortic valve replacement withcontinuationof vitamin K antagonists or direct oral anticoagulants. JACC Cardiovasc Interv … Continua a leggere.
Lo studio in esame
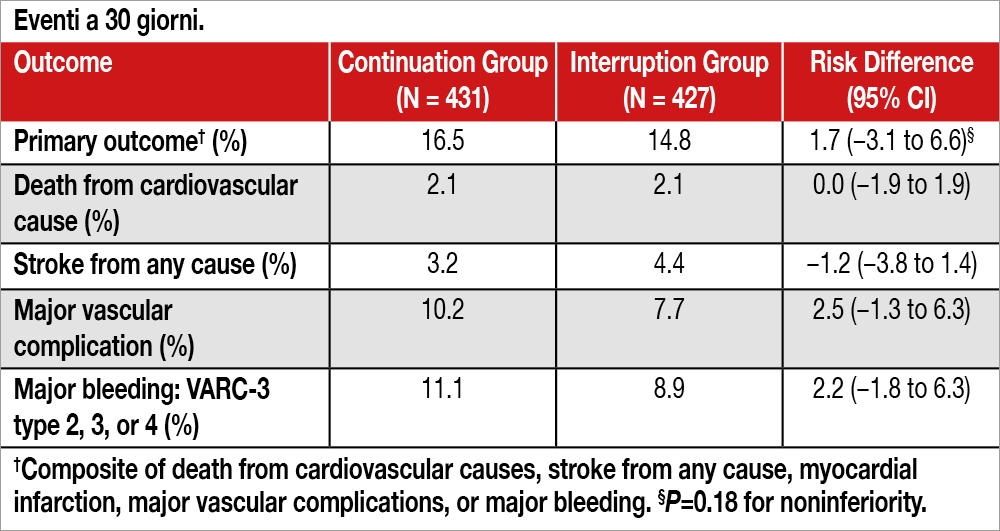
In questo studio multicentrico internazionale randomizzato sono stati arruolati in 22 centri europei prevalentemente olandesi (1 centro italiano, Trieste) 858 pazienti candidati a TAVI in terapia anticoagulante cronica (in quasi tutti per fibrillazione atriale). L’età mediana era 81 anni, il 34% erano donne, con CHA2DS2-VASc score mediano 4.5 ed una coronaropatia presente nel 48% dei casi (un terzo circa dei pazienti già trattato con bypass aortocoronarico). I pazienti sono stati randomizzati a proseguimento della terapia anticoagulante (continuation strategy, n= 431) oppure alla sua interruzione (interruption strategy, n= 427) secondo uno schema preciso (con una interruzione massima di 5 giorni per i pazienti in warfarin ed una minima di due giorni per i pazienti in trattamento con anticoagulanti orali diretti, esclusi i pazienti in dabigatran con GFR <50 ml/min/1.73m2 per i quali era necessaria una sospensione più prolungata). L’ipotesi alla base dello studio prevedeva una non-inferiorità della “interruption strategy” rispetto alla “continuation strategy” con un margine del 4%. Ad una distanza di 30 giorni dalla TAVI, l’endpoint primario (che comprendeva mortalità cardiovascolare, infarto miocardico, stroke, complicazioni vascolari maggiori e bleeding maggiore) è stato osservato nel 16.5% dei pazienti randomizzati alla “continuation strategy” e nel 14.8% dei pazienti randomizzati alla “interruption strategy” (risk difference, 1.7 %; 95% C.I., da −3.1 a +6.6; P = 0.18 al test di non- inferiorità). Le complicanze tromboemboliche sono state non significativamente differenti nei due gruppi mentre minori sono state le complicanze emorragiche nel gruppo di “interruption strategy” (vedi Tabella).
Take home message
Nei pazienti in terapia anticoagulante, sottoposti a TAVI, una strategia di continuazione della terapia anticoagulante non è risultata “non-inferiore” rispetto alla sua interruzione relativamente ad un endpoint che includeva mortalità cardiovascolare,stroke, infarto mio- cardico, complicazioni vascolari maggiori, o bleeding maggiore a 30 giorni.
Interpretazione dei dati
I risultati del trial mostrano come una strategia di interruzione della terapia anticoagulante prima della TAVI appaia la più appropriata, in quanto la strategia continuativa non ha raggiunto la non-inferiorità rispetto alla sospensione temporanea. Il POPular PAUSE TAVI ha dunque una valenza pratica notevole in quanto sinora è l’unico riferimento certo per rispondere al quesito clinico che è alla base dello studio. Vi sono tuttavia aspetti metodologici che hanno suscitato perplessità alla presentazione del trial al congresso ESC 2024 con simultanea pubblicazione in New England Journal of Medicine. Il trial è stato concepito come uno studio di non-inferiorità della strategia continuativa versus quella di interruzione, ponendo il margine di non- inferiorità a 4 punti percentuali. Come ha osservato Gilles Montalescot, questa scelta non è chiara in quanto uno studio di non-inferiorità presuppone che ci sia una disposizione a “perdere un potenziale vantaggio” utilizzando una strategia rispetto ad un’altra (in questo caso 4 punti percentuali di superiorità) per ottenere un differente vantaggio. Nel POPular PAUSE TAVI questo criterio sarebbe soddisfatto se fossimo disposti a tollerare una incidenza maggiore di bleeding per ridurre l’incidenza di stroke. Tuttavia l’endpoint primario dello studio sarebbe dovuto essere diverso e non contenere sia l’incidenza di stroke che di bleeding. Osservando i dati relativi ai sottogruppi (che forniscono solo possibili ipotesi per studi futuri, peraltro non più confortati da P di interazione secondo la nuova policy statistica introdotta da New England Journal of Medicine per trial con numerosità limitata) notiamo come nei pazienti con CHA2DS2-VASc score elevato (≥5) il primary endpoint risultava di oltre 4 punti percentuali inferiore seguendo la strategia continuativa (23% di riduzione relativa del rischio), mentre nei pazienti con CHA2DS2- VASc score <5 il risultato era completamente differente (7 punti percentuali a favore della strategia di interruzione). È verisimile (ma ovviamente da testare in studi “ad hoc”) che la strategia da adottare possa variare a seconda del rischio tromboembolico ed emorragico del paziente. Infine una limitazione dello studio, riconosciuta dagli autori nella discussione dei risultati, consiste nella mancanza di uno studio di “neuro-imaging” che fornisse informazioni su eventuali eventi microembolici correlati alla procedura, un aspetto che avrebbe potuto favorire la strategia di continuazione della terapia anticoagulante.
Bibliografia[+]
| ↑1 | Steffel J, Verhamme P, Potpara TS, et al. The 2018 European Heart Rhythm Association Practical Guide on the use of non-vitamin K antagonist oral anticoagulants in patients with atrial fibrillation. Eur Heart J 2018; 39: 1330-93 |
|---|---|
| ↑2 | Brinkert M, Mangner N, Moriyama N, et al. Safety and efficacy of transcatheter aortic valve replacement withcontinuationof vitamin K antagonists or direct oral anticoagulants. JACC Cardiovasc Interv 2021; 14: 135-44. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

