Inquadramento
Nei pazienti con sindrome coronarica acuta (ACS), in assenza di una condizione di high-bleeding-risk (HBR), la durata della doppia terapia antipiastrinica (DAPT) raccomandata dalle Linee Guida è tuttora di 12 mesi[1]Byrne R Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the management of acute coronary syndromes.ESC Scientific Document Group.Eur Heart J. 2023 Oct 12;44:3720-3826. doi: … Continua a leggere. Tuttavia, la tendenza attuale degli operatori a impiantare un numero minore di stent ri spetto al passato e per lo più a maglie metalliche ultrasottili, così come il timore di eventi emorragici correlati alla DAPT anche in pazienti senza un profilo specifico HBR, hanno spianato la strada all’utilizzo di periodi sempre più brevi di DAPT proseguendo la terapia con inibitori del recettore P2Y12[2]Giacoppo D, Matsuda Y, Fovino LN, et al. Short dual antiplatelet therapy. followed by P2Y12 inhibitor monotherapy vs. prolonged dual antiplatelet therapy after percutaneous coronary intervention with … Continua a leggere.
Lo studio in esame
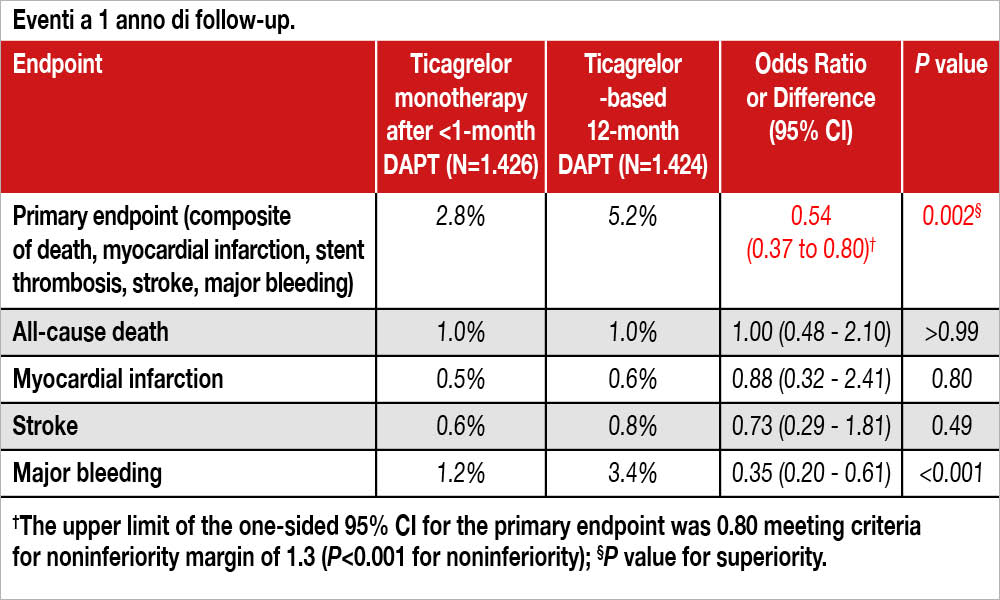
Studio randomizzato, open-label, condotto in 24 centri della Corea del Sud, che ha arruolato 2.850 pazienti con ACS trattati con impianto di DES. L’età media era di 61 anni, 30% erano diabetici, 40% STEMI, 36% NSTEMI, 53% multivasali; i pazienti con GFR <60 ml/min/1.73 m2 erano l’8%. L’approccio radiale è stato utilizzato nel 67% dei pazienti e l’imaging intravascolare nel 17% dei casi. L’ipotesi da testare era la non-inferiorità di una DAPT di meno di 1 mese (mediana 16 giorni), seguita da monoterapia con ticagrelor (90 mg x 2/die) sino al termine dell’anno di follow-up (gruppo “very short DAPT”, n=1.426) rispetto a una DAPT standard di 12 mesi (gruppo “standard DAPT”, n=1.424). È stata considerata una incidenza del 14% in entrambi i gruppi per un endpoint composito di morte per ogni causa, infarto miocardico, trombosi di stent, stroke e bleeding maggiore (BARC 3-5), con un margine relativo di non-inferiorità del 30% sulla scala di hazard ratio (HR). L’endpoint primario si è verificato nel 2.8% dei pazienti nel gruppo “very short DAPT” e nel 5.2% dei pazienti nel gruppo “standard DAPT” (HR, 0.54 [95% CI, 0.37–0.80]; P<0.001 per non inferiorità; P=0.002 per superiorità). La differenza più ampia tra i due gruppi riguardava il bleeding maggiore (1.2% nel gruppo “very short DAPT” versus 3.4% nel gruppo “standard DAPT”, HR, 0.35 [95% CI, 0.20–0.61]; P<0.001, vedi Tabella).
Take home message
L’abbandono di ASA entro un mese da un evento ACS trattato con impianto di DES seguito da una singola terapia antipiastrinica con ticagrelor è risultato sia non-inferiore che superiore rispetto a una DAPT standard di 12 mesi per un endpoint composito che includeva sia eventi ischemici che emorragici. Il dato del trial va interpretato alla luce dell’arruolamento di una popolazione asiatica a basso rischio di eventi.
Interpretazione dei dati
Ennesimo studio di confronto tra una short DAPT seguita da monoterapia con ticagrelor versus una DAPT standard di 12 mesi basata su ASA e ticagrelor. Il dato nuovo fornito da questo studio è l’assenza di rischio trombotico aumentato, abbandonando precocemente la DAPT purchè i pazienti proseguano il trattamento con ticagrelor in monoterapia. Gli Autori osservano che i loro dati sono in linea con le recenti Linee Guida ESC che contemplano una terapia con un solo farmaco antipiastrinico (con preferenza per un inibitore del recettore P2Y12, classe di raccomandazione IIa) dopo una DAPT di 3/6 mesi nei pazienti a basso rischio ischemico[3]Byrne R Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the management of acute coronary syndromes.ESC Scientific Document Group.Eur Heart J. 2023 Oct 12;44:3720-3826. doi: … Continua a leggere. Quella raccomandazione si basava soprattutto sullo studio TWILIGHT, che tuttavia non includeva pazienti STEMI[4]Mehran R, Baber U, Sharma SK, et al. Ticagrelor with or without aspirin in high-risk patients after PCI. N Engl J Med. 2019;381:2032-2042.. Un più precoce abbandono della DAPT senza che questo comporti un aumento di rischio di eventi ischemici si è reso possibile in questo studio grazie all’utilizzo di ticagrelor, che possiede una potente azione inibitrice sul recettore piastrinico P2Y12, mentre risultati differenti (aumentato rischio di eventi ischemici nei pazienti con precoce sospensione di DAPT) sono stati osservati nello studio STOP-DAPT ACS-2, che aveva utilizzato una monoterapia con clopidogrel[5]Watanabe H, Morimoto T, Natsuaki M, et al. Comparison of clopidogrel monotherapy after 1 to 2 months of dual antiplatelet therapy with 12 months of dual antiplatelet therapy in patients with acute … Continua a leggere. Tuttavia va osservato che il confronto indiretto tra questi studi resta impossibile e attribuire i differenti risultati all’utilizzo di un farmaco rispetto a un altro è puramente speculativo. Infatti le popolazioni studiate variano da studio a studio e questo può portare a risultati e conclusioni differenti. Ne è prova, nello studio in esame, la differenza tra l’incidenza “attesa” di eventi entro un anno (14% in entrambi i gruppi) e quella osservata nel trial (2.8% nel gruppo “very short DAPT” e 5.2% nel gruppo “standard DAPT”): tale ampio divario testimonia che i pazienti inclusi avevano un profilo di rischio molto inferiore a quello dei pazienti arruolati nei trial che sono serviti per il calcolo del sample size. Purtroppo sono spese molte energie e risorse per condurre studi che hanno notevoli debolezze intrinseche: invece è necessario che le popolazioni arruolate rispondano a specifici criteri di rischio ischemico ed emorragico e siano così confrontabili nei differenti trial. Un limite attuale a soddisfare questo principio risiede nella assenza di criteri attendibili per la definizione di elevato rischio ischemico nel singolo paziente e alla necessità di una revisione più stringente dei criteri attualmente utilizzati per definire un alto rischio emorragico.
Bibliografia[+]
| ↑1, ↑3 | Byrne R Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the management of acute coronary syndromes.ESC Scientific Document Group.Eur Heart J. 2023 Oct 12;44:3720-3826. doi: 10.1093/eurheartj/ehad191. |
|---|---|
| ↑2 | Giacoppo D, Matsuda Y, Fovino LN, et al. Short dual antiplatelet therapy. followed by P2Y12 inhibitor monotherapy vs. prolonged dual antiplatelet therapy after percutaneous coronary intervention with second-generation drug-eluting stents: A systematic review and meta-analysis of randomized clinical trials. Eur Heart J. 2021;42:308-319. |
| ↑4 | Mehran R, Baber U, Sharma SK, et al. Ticagrelor with or without aspirin in high-risk patients after PCI. N Engl J Med. 2019;381:2032-2042. |
| ↑5 | Watanabe H, Morimoto T, Natsuaki M, et al. Comparison of clopidogrel monotherapy after 1 to 2 months of dual antiplatelet therapy with 12 months of dual antiplatelet therapy in patients with acute coronary syndrome: The STOPDAPT-2 ACS randomized clinical trial. JAMA Cardiol. 2022;7:407-417. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

