Inquadramento
Un aneurisma dissecante di tipo B (ADB) è una patologia che riguarda 3 pazienti su 100.000 persone e nel 60% dei casi decorre senza complicanze. In questi casi rimane incertezza sul trattamento, se ci si debba affidare all’osservazione ed alla sola terapia medica oppure utilizzare tecniche endovascolari (TEVAR). Gli studi randomizzati effettuati per risolvere il quesito non hanno dato risposte certe perhé la popolazione arruolata in essi era esigua[1]Nienaber CA, Kische S, Rousseau H, et al. INSTEAD-XL trial. Endovascular repair of type B aortic dissection: long-termresults of the randomized investigation of stent grafts in aortic dissection … Continua a leggere [2]Brunkwall J, Kasprzak P, Verhoeven E, et al. ADSORB trialists. Endovascular repair of acuteuncomplicated aortic type B dissection promotes aortic remodelling: 1 year results of the ADSORB trial. Eur … Continua a leggere. Anche gli studi osservazionali, eseguiti prima della approvazione da parte di FDA dello stent utilizzato in tale evenienza (Gore TAG Conformable Thoracic Endoprosthesis) non hanno portato a risposte certe.
Lo studio in esame
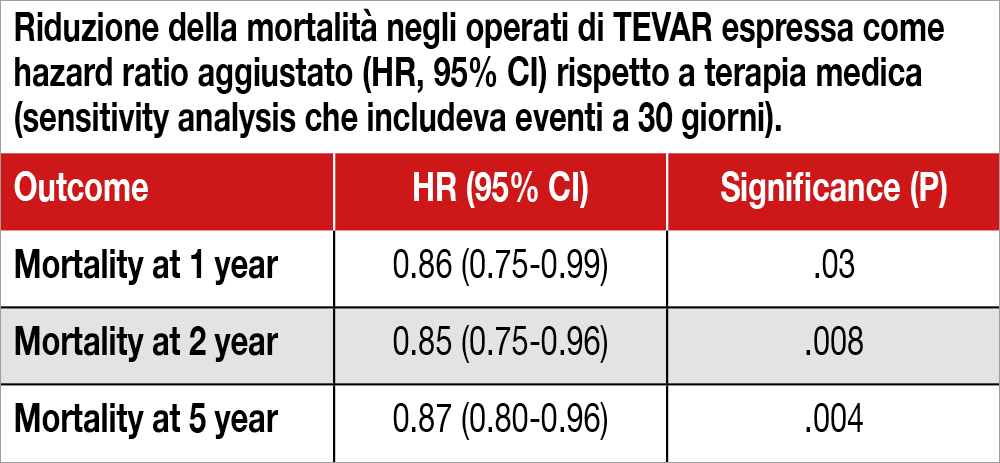
Sono stati raccolti i dati relativi a 7.105 pazienti con età >65 anni ricoverati tra il gennaio 2011 e il dicembre 2018 in centri Medicare o Medicaid con diagnosi di ADB. Di questi, 1140 (16.0%) sono stati sottoposti a TEVAR entro trenta giorni dal ricovero (mediana età 74 anni, 55% di sesso femminile). La sola terapia medica era stata effettuata in 5.965 pazienti (mediana età 76 anni, 56% di sesso femminile). Questi ultimi avevano maggiori comorbilità, in particolare storia di scompenso cardiaco e presenza di fragilità. Tra i fattori correlati significativamente con l’intervento vi era la regione dell’ospedale (con prevalenza di TEVAR nel South rispetto a Midwest e Northeast) la presenza di ipertensione, arteriopatia periferica e l’anno di arruolamento nel registro. Benché i dati non aggiustati indicassero un beneficio in termini di mortalità a favore di TEVAR (hazard ratio [HR], 0.88; 95% CI, 0.79-0.97; P=.01), l’aggiustamento statistico attraverso la tecnica dell’inverse probability weighting basata sul propensity score mostrava una analoga mortalità ad un follow-up mediano di 2.5 anni tra le due strategie (HR 0.95 CI 0.85-1.06 P=.36) così come le ospedalizzazioni per cause cardiache o aortiche e gli interventi aortici non risultavano differenti. Tuttavia, in una “sensitivity analysis” che includeva gli eventi a 30 giorni (esclusi nella analisi principale) TEVAR si associava ad una minore mortalità sia a 1 anno che a 2 e 5 anni (vedi Tabella).
Take home message
Questo studio osservazionale mostra come l’intevento di TEVAR non riduca la mortalità a distanza nei pazienti ccn ADB non complicato, anche se una analisi che includa la mortalità precoce mostra un suo potenziale effetto benefico. Per dissipare queste incertezze appare sempre più necessario uno studio randomizzato di confronto.
Interpretazione dei dati
L’incertezza riguardo al trattamento di questa patologia è ben espressa dall’osservazione che l’indirizzo dei pazienti a TEVAR dipendeva (oltre che dall’assenza di comorbilità che avrebbero reso rischiosa la procedura) da fattori geografici e dall’attitudine di alcuni centri ad una maggiore invasività rispetto ad altri più conservativi. Globalmente l’incidenza in questo studio di TEVAR (16%) appare comunque piuttosto modesta. Non vi sono evidenze certe a favore di TEVAR in letteratura ed anche i risultati di questa analisi non appaiono supportare la strategia interventistica. Rispetto ai dati della letteratura (che indicano una degenerazione nel tempo dell’aneurisma non trattato con TEVAR nel 30-50% dei casi) lo studio mostra come solo il 15% dei pazienti ha avuto necessità di un intervento durante il follow-up. Questa analisi peraltro conferma alcune osservazioni precedenti: da un lato TEVAR, stabilizzando l’ADB, riduce rispetto alla terapia medica il rischio di sviluppare nel tempo un aneurisma dell’aorta addominale, ma espone i pazienti trattati ad una maggiore incidenza di ictus, probabilmente secondario ad una propagazione prossimale della dissezione. Infine da notare che la necessità di interventi nel follow-up è stata simile nei due gruppi, perché se è vero che TEVAR riduce il rischio di successiva degenerazione aortica, espone peraltro il paziente a reinterventi per lo sviluppo di endoleak.
Editoriale
Alberto Cremonesi1,2, Giuseppe Capone1,3, Davide Cao1,2
- Dipartimento Cardiovascolare, Unità di Cardioangiologia Interventistica (Humanitas Gavazzeni – Bergamo)
- Dipartimento di Scienze Biomediche (Humanitas University – Pieve Emanuele-Milano)
- Chirurgia Cardio-Toracica (Humanitas Gavazzeni – Bergamo)
La riparazione endovascolare con endoprotesi (TEVAR) in pazienti con dissezione aortica acuta di tipo B non complicata (uTBAD) è un tema fortemente discusso a causa del fatto che ad oggi non è stato raggiunto un livello A di evidenza da trials clinici randomizzati. Per tale motivo, le più recenti linee guida[3]Writing Committee Members; Isselbacher EM, Preventza O, Hamilton Black Iii J, Augoustides JG, Beck AW, Bolen MA, Braverman AC, Bray BE, Brown-Zimmerman MM, Chen EP, Collins TJ, DeAnda A Jr, Fanola … Continua a leggere [4]Lombardi JV, Hughes GC, Appoo JJ, Bavaria JE, Beck AW, Cambria RP, Charlton-Ouw K, Eslami MH, Kim KM, Leshnower BG, Maldonado T, Reece TB, Wang GJ. Society for Vascular Surgery (SVS) and Society of … Continua a leggere forniscono raccomandazioni molto caute, nelle quali TEVAR non è la prima linea di intervento ma deve essere riservato solo a pazienti con TBAD complicata, cioè clinicamente instabili con elementi predittivi di alto rischio di rottura o ischemia viscerale. Pertanto, in un’area nella quale il gold standard di trattamento non è ancora stabilito in maniera univoca, gli studi retrospettivi ed i registri osservazionali offrono dati rilevanti che, se analizzati in modo corretto, possono essere utili per migliorare la qualità del trattamento.
In sintesi lo studio di Weissler e collaboratori riporta i seguenti risultati:
- Il 16% dei pazienti (n=1140) è stato sottoposto a trattamento con TEVAR entro 30 giorni dal ricovero per uTBAD.
- Fattori demografici (giovane età, regione) clinici (ipertensione, arteriopatia periferica,
- fragilità), socioeconomici (tipo di copertura assicurativa), nonché il volume annuale di procedure, sono associati ad una maggiore probabilità di essere sottoposti a TEVAR.
- Il trattamento con TEVAR non è risultato associato ad una riduzione significativa della mortalità, sebbene in un’analisi secondaria che prende in esame anche le morti avvenute precocente nei primi 30 giorni un beneficio è sembrato emergere.
- L’incidenza di ictus si è mostrata più alta dopo TEVAR rispetto ai pazienti trattati con sola terapia medica.
- Nessuna differenza significativa è emersa per quanto riguarda riospedalizzazioni e reinterventi sull’aorta.
Il presupposto del trattamento di prima scelta con endoprotesi nei pazienti con uTBAD è che questo favorisce in fase acuta, il rimodellamento più o meno completo della parete aortica nel segmento dissecato, con espansione del vero lume e regressione del falso. Nel medio o lungo termine, TEVAR riduce il rischio di degenerazione della parete e quindi il rischio di formazione di un aneurisma post dissezione, con conseguente (teorica) riduzione della morbilità e mortalità tardiva. D’altro canto è ben noto che la procedura di TEVAR è gravata da complicanze maggiori come ictus, ischemia midollare, dissezione retrograda o estensione distale.
Quali sono i punti di forza del contributo di Weissler et al.?
- Lo studio include un numero elevato di pazienti (7.105 pazienti con uTBAD, 1.140 dei quali sottoposti a TEVAR come trattamento iniziale) con follow-up fino a 5 anni, e fornisce informazioni rilevanti su un argomento molto discusso e sul quale esistono solo due piccoli studi randomizzati di 201 pazienti in totale[5]Nienaber CA, Rousseau H, Eggebrecht H, et al; INSTEAD trial. Randomized comparison of strategies for type B aortic dissection: the Investigation of Stent Grafts in Aortic Dissection (INSTEAD) trial. … Continua a leggere [6]Nienaber CA, Kische S, Rousseau H, Eggebrecht H, Rehders TC, Kundt G, Glass A, Scheinert D, Czerny M, Kleinfeldt T, Zipfel B, Labrousse L, Fattori R, Ince H; INSTEAD-XL trial. Endovascular repair of … Continua a leggere.
- L’analisi appare metodologicamente corretta con una metodologia adeguata per ridurre il più possibile le limitazioni di uno studio osservazionale, che gli Autori espongono con chiarezza.
Ma quali i limiti dello studio in esame?
- Manca una definizione di dissezione acuta perché non disponibile nei dati a disposizione per cui sono inclusi tutti i pazienti che ricevono un TEVAR entro 30 giorni dal ricovero.
- Non viene fatta distinzione tra uTBAD acuta entro o subacuta dopo i 14 giorni, con conseguente variabilità di complicanze e risultati.
- Mancano informazioni per quanto riguarda le caratteristiche anatomiche della dissezione e delle tecniche endovascolari.
- Non vi è distinzione tra complicanze dovute alla dissezione e quelle dovute all’impianto dell’endoprotesi, con possibile sovrastima delle complicanze nel gruppo TEVAR.
- Infine, non vi sono informazioni sulla tipologia e qualità del trattamento medico sia nel gruppo TEVAR che in quello di controllo. Il trattamento mediante TEVAR ha dimostrato di essere estremamente efficace per le TBAD complicate, cioè in pazienti con instabilità emodinamica e/o caratteristiche di alto rischio di rottura (ipertensione refrattaria, diametro aortico maggiore di 40 mm, diametro del falso lume maggiore di 22 mm, malperfusione o rottura franca). Lo studio di Weissler et al. sulle uTBAD, cioè in pazienti senza queste caratteristiche, sembrerebbe dimostrare nessun beneficio dal trattamento TEVAR come prima scelta, al contrario indica un incremento di eventi cerebrovascolari e possibilmente di ospedalizzazioni tardive. D’altra parte il carattere retrospettivo dello studio con i conseguenti potenziali bias di selezione insieme ai limiti dei dati a disposizione non consentono conclusioni definitive ma altresí dimostrano la necessità di condure nuovi studi randomizzati adeguati. Alla luce delle conoscenze attuali la conclusione è che il trattamento ottimale deve necessariamente seguire una analisi decisionale paziente- e centro-specifica, nella quale la strategia di intervento individuale sia sempre di livello dipartimentale, cioè discussa e condivisa nel Team Cardiovascolare.
Bibliografia[+]
| ↑1 | Nienaber CA, Kische S, Rousseau H, et al. INSTEAD-XL trial. Endovascular repair of type B aortic dissection: long-termresults of the randomized investigation of stent grafts in aortic dissection trial. Circ Cardiovasc Interv. 2013;6(4): 407-416. doi:10.1161/CIRCINTERVENTIONS.113. 000463. |
|---|---|
| ↑2 | Brunkwall J, Kasprzak P, Verhoeven E, et al. ADSORB trialists. Endovascular repair of acuteuncomplicated aortic type B dissection promotes aortic remodelling: 1 year results of the ADSORB trial. Eur J Vasc Endovasc Surg. 2014;48(3):285-291. doi:10.1016/j.ejvs.2014.05.012. |
| ↑3 | Writing Committee Members; Isselbacher EM, Preventza O, Hamilton Black Iii J, Augoustides JG, Beck AW, Bolen MA, Braverman AC, Bray BE, Brown-Zimmerman MM, Chen EP, Collins TJ, DeAnda A Jr, Fanola CL, Girardi LN, Hicks CW, Hui DS, Jones WS, Kalahasti V, Kim KM, Milewicz DM, Oderich GS, Ogbechie L, Promes SB, Ross EG, Schermerhorn ML, Times SS, Tseng EE, Wang GJ, Woo YJ. 2022 ACC/AHA Guideline for the Diagnosis and Management of Aortic Disease: A Report of the American Heart Association/American College of Cardiology Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2022 Dec 13;80(24):e223-e393. |
| ↑4 | Lombardi JV, Hughes GC, Appoo JJ, Bavaria JE, Beck AW, Cambria RP, Charlton-Ouw K, Eslami MH, Kim KM, Leshnower BG, Maldonado T, Reece TB, Wang GJ. Society for Vascular Surgery (SVS) and Society of Thoracic Surgeons (STS) reporting standards for type B aortic dissections. J Vasc Surg. 2020 Mar;71(3):723-747. doi: 10.1016/j.jvs.2019.11.013. Epub 2020 Jan 27. PMID: 32001058. |
| ↑5 | Nienaber CA, Rousseau H, Eggebrecht H, et al; INSTEAD trial. Randomized comparison of strategies for type B aortic dissection: the Investigation of Stent Grafts in Aortic Dissection (INSTEAD) trial. Circulation. 2009;120(25):2519-2528. |
| ↑6 | Nienaber CA, Kische S, Rousseau H, Eggebrecht H, Rehders TC, Kundt G, Glass A, Scheinert D, Czerny M, Kleinfeldt T, Zipfel B, Labrousse L, Fattori R, Ince H; INSTEAD-XL trial. Endovascular repair of type B aortic dissection: long-term results of the randomized investigation of stent grafts in aortic dissection trial. Circ Cardiovasc Interv. 2013 Aug;6(4):407-16. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

