Inquadramento
La terapia antitrombotica standard consigliata dopo chiusura dell’auricola (LAAC) con dispositivo Watchman, consiste nella somministrazione di anticoagulante e ASA per 45 giorni per evitare la trombosi del device (DRT) o fenomeni tromboembolici (TE) precoci, seguita da doppia terapia anti-aggregante con ASA e clopidogrel per 4.5 mesi prima di passare ad ASA in monoterapia. Questa strategia, tuttavia, è ampiamente empirica; da un lato può essere causa di bleeding, dall’altro non considera l’inefficacia della terapia antiaggregante nella prevenzione di TE. Infatti, la “miopatia atriale”, correlata alla presenza di fibrillazione atriale, può essere causa di TE, indipendentemente dalla concomitanza o meno dell’aritmia[1]Hirsh BJ, Copeland-Halperin RS, Halperin JL. Fibrotic atrial cardiomyopathy, atrial fibrillation, and thromboembolism. J Am Coll Cardiol. 2015;65:2239–2251.. È necessario, perciò, testare nuove strategie di terapia antitrombotica in questi pazienti.
Lo studio in esame
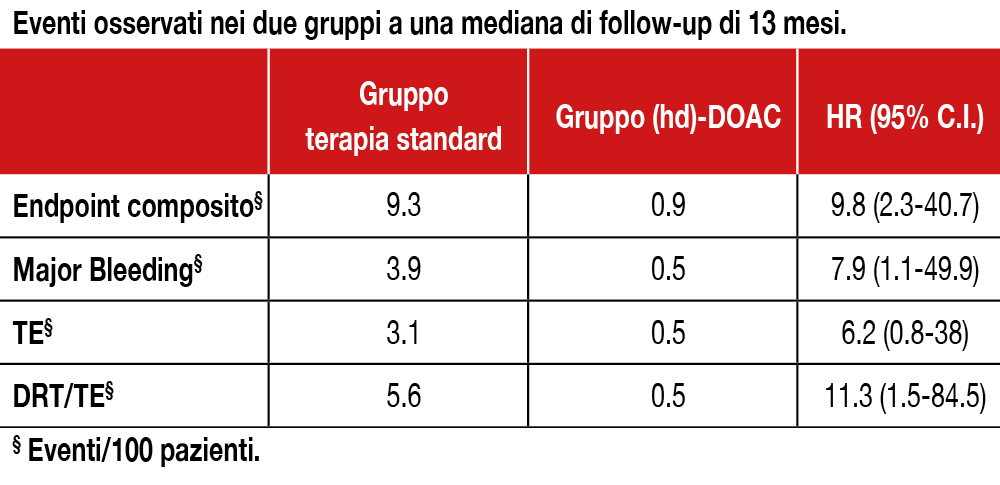
Studio non randomizzato di 555 pazienti (età media 75±8 anni, 63% maschi, mediana CHA2DS2-VASc=4, mediana HAS-BLED=z3) sottoposti a LAAC, di cui 357 in trattamento con terapia antitrombotica standard e 198 con metà dose (hd)-DOAC (apixaban 2,5mg x 2 nell’88% dei pazienti e rivaroxaban 10 mg nel 12%) per 6 mesi associata ad ASA per i soli primi 45 giorni). Le caratteristiche cliniche dei pazienti nei due gruppi erano sovrapponibili. Il protocollo includeva tre studi ecocardiografici transesofagei a circa 15, 45 e 365 giorni. Ad una mediana di 13 mesi di follow-up l’endpoint primario (composito di TE, DRT, bleeding moderato severo secondo i criteri della International Society of Thrombosis and Hemostasis) è stato osservato nel 9.5% dei pazienti in terapia standard e nell’1% dei pazienti (hd)-DOAC (HR: 9.8; 95% confidence interval: 2.3-40.7; P<0.002). Gli eventi trombotici (TE, DRT) ed emorragici sono descritti nella Tabella. Si segnala che è stato osservato nel 3.8% dei casi un leak paraprotesico al primo eco transesofageo senza differenze tra i due gruppi ed è stato trattato con dispositivi di chiusura (coils, plugs).
Take home message
In questo studio non randomizzato, condotto in pazienti sottoposti a impianto efficace di un dispositivo Watchman, DOAC a metà dose ha ridotto significativamente il rischio di eventi sia trombotici che emorragici, rispetto alla terapia antitrombotica standard.
Interpretazione dei dati
Gli Autori sottolineano che, nonostante la ovvia limitazione dello studio che non è randomizzato, i risultati sono in linea con precedenti esperienze e paiono biologicamente plausibili sulla base della fisiopatologia degli eventi trombotici correlati a LAAC. Infatti in un’analisi “propensity matched” di 1.527 pazienti sottoposti a impianto di dispositivo Watchman, l’incidenza di DRT a 6 mesi è stata inferiore nel gruppo trattato con anticoagulante (warfarin) rispetto a un gruppo in doppia terapia antipiastrinica[2]Søndergaard L, Wong Y-H, Reddy VY, et al. Propensity-matched comparison of oral anticoagulation versus antiplatelet therapy after left atrial appendage closure with WATCHMAN. J Am Coll Cardiol Intv. … Continua a leggere. Inoltre, è stata osservata una significativa attivazione del sistema di coagulazione senza evidenza di attivazione piastrinica sino a 6 mesi dalla procedura di LAAC[3]Rodés-Cabau J, O’Hara G, Paradis J-M, et al. Changes in coagulation and platelet activation markers following transcatheter left atrial appendage closure. Am J Cardiol. 2017;120:87–91.. Infine, la bassa incidenza di bleeding maggiore in pazienti trattati con (hd) DOAC è anch’essa in accordo con i dati della letteratura[4]Camm AJ, Cools F, Virdone S, et al. Mortality in patients with atrial fibrillation receiving non-recommended doses of direct oral anticoagulants. J Am Coll Cardiol. 2020;76:1425–1436..
Bibliografia[+]
| ↑1 | Hirsh BJ, Copeland-Halperin RS, Halperin JL. Fibrotic atrial cardiomyopathy, atrial fibrillation, and thromboembolism. J Am Coll Cardiol. 2015;65:2239–2251. |
|---|---|
| ↑2 | Søndergaard L, Wong Y-H, Reddy VY, et al. Propensity-matched comparison of oral anticoagulation versus antiplatelet therapy after left atrial appendage closure with WATCHMAN. J Am Coll Cardiol Intv. 2019;12:1055–1063. |
| ↑3 | Rodés-Cabau J, O’Hara G, Paradis J-M, et al. Changes in coagulation and platelet activation markers following transcatheter left atrial appendage closure. Am J Cardiol. 2017;120:87–91. |
| ↑4 | Camm AJ, Cools F, Virdone S, et al. Mortality in patients with atrial fibrillation receiving non-recommended doses of direct oral anticoagulants. J Am Coll Cardiol. 2020;76:1425–1436. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

