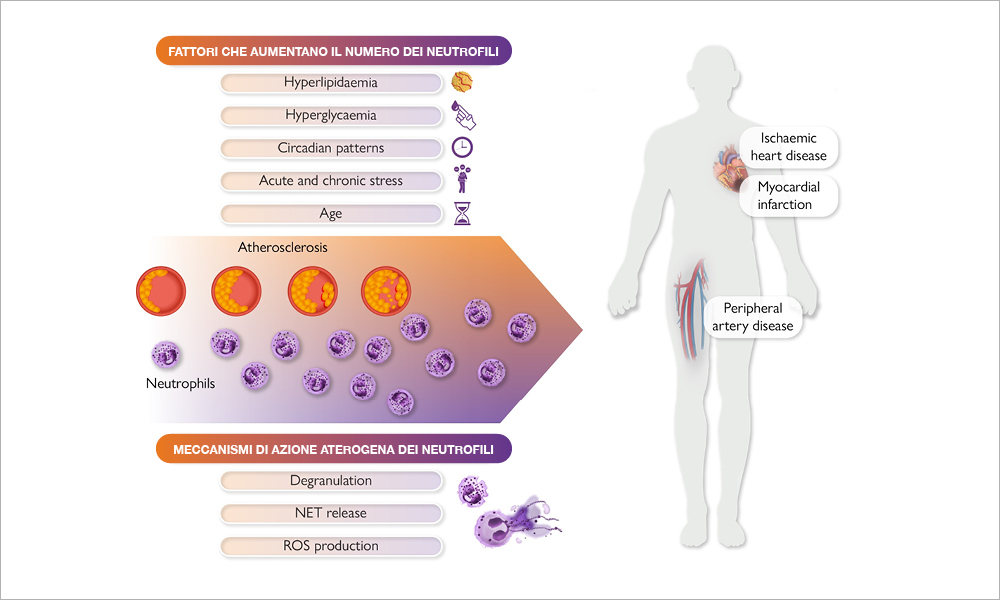
Un’associazione tra numero di leucociti e rischio di infarto miocardico è stata descritta già negli anni 70[1]Friedman GD, Klatsky AL, Siegelaub AB. The leukocyte count as a predictor of myocardial infarction. N Engl J Med 1974;290:1275–1278. https://doi.org/10.1056/ NEJM197406062902302.. In particolare il numero di neutrofili e il rapporto tra neutrofili e linfociti predice il rischio cardiovascolare[2]Soehnlein O, Libby P. Targeting inflammation in atherosclerosis—from experimental insights to the clinic. Nat Rev Drug Discov 2021;20:589–610. https://doi.org/10.1038/ s41573-021-00198-1.. I farmaci che come canakinumab inibiscono l’interleuchina-1β riducono il numero di neutrofili e il rapporto neutrofili/linfociti, parametri che invece non sono influenzati dalle statine e dagli inibitori di proprotein convertase subtilisin/kexin type 9 (PCSK9). Il Copenhagen General Population Study[3]Luo J, Thomassen JQ, Nordestgaard BG, Tybjærg-Hansen A, Frikke-Schmidt R. Neutrophil counts and cardiovascular disease. Eur Heart J 2023;44:4953–4964. https://doi.org/10.1093/eurheartj/ehad649. ha mostrato, in oltre 100.000 soggetti, che un numero elevato di neutrofili è da considerare a tutti gli effetti un fattore di rischio cardiovascolare e un biomarker di futuri eventi, quali infarto miocardico, stroke ischemico, demenza su base vascolare e scompenso di cuore. Tali effetti erano più pronunciati nelle donne che negli uomini, sottolineando la necessità di studiare meccanismi di aterosclerosi su base infiammatoria legati al sesso. Una analisi di randomizzazione mendeliana, condotta su >365.000 individui nel Regno Unito, ha confermato tale associazione. Uno dei meccanismi attraverso cui i neutrofili possono essere causa di eventi cardiovascolari è rappresentato dai cosiddetti “neutrophil extracellular traps” (NET), filamenti di materiale nucleare derivato dai neutrofili ed estrusi nell’ambiente extracellulare in risposta a stimoli infiammatori, capaci di attivare i macrofagi e le cellule T-helper 17, amplificando così la risposta immunitaria e causando danno cellulare, infiammazione e favorendo fenomeni trombotici. Farmaci che riducono, in modo dose-dipendente, il numero dei leucociti come canakinumab[4]Soehnlein O, Libby P. Targeting inflammation in atherosclerosis—from experimental insights to the clinic. Nat Rev Drug Discov 2021;20:589–610. https://doi.org/10.1038/ s41573-021-00198-1. riducono gli eventi cardiovascolari. Attenzione va posta alla manipolazione della conta neutrofila, perchè essa può comportare una riduzione delle difese immunitarie. Tuttavia, è possibile interferire con la produzione di radicali liberi di ossigeno e sul rilascio di NET da parte dei neutrofili non solo in studi sperimentali, ma anche in trial clinici: ad esempio uno studio di fase 2 sta verificando gli effetti della dornasi, una DNasi capace di neutralizzare i NET, sulla ricanalizzazione arteriosa di pazienti con ictus ischemico sottoposti a trombectomia.
Bibliografia[+]
| ↑1 | Friedman GD, Klatsky AL, Siegelaub AB. The leukocyte count as a predictor of myocardial infarction. N Engl J Med 1974;290:1275–1278. https://doi.org/10.1056/ NEJM197406062902302. |
|---|---|
| ↑2, ↑4 | Soehnlein O, Libby P. Targeting inflammation in atherosclerosis—from experimental insights to the clinic. Nat Rev Drug Discov 2021;20:589–610. https://doi.org/10.1038/ s41573-021-00198-1. |
| ↑3 | Luo J, Thomassen JQ, Nordestgaard BG, Tybjærg-Hansen A, Frikke-Schmidt R. Neutrophil counts and cardiovascular disease. Eur Heart J 2023;44:4953–4964. https://doi.org/10.1093/eurheartj/ehad649. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

