Inquadramento
L’impianto di defibrillatore (ICD) migliora la sopravvivenza dei pazienti con episodi di tachicardia ventricolare (VT) in esiti di infarto miocardico. Tuttavia, anche con l’ICD la qualità di vita è alterata da frequenti ospedalizzazioni e da una ridotta attesa di vita. Lo studio VANISH2 ha dimostrato che un intervento di ablazione transcatetere in pazienti con episodi di VT e cardiomiopatia ischemica riduce un endpoint composito di morte, shock appropriato, storm di VT o VT non riconosciute dal dispositivo rispetto alla terapia antiaritmica costituita da sotalolo o amiodarone. Nello studio VANISH2, il primo farmaco veniva somministrato nei pazienti randomizzati alla terapia medica se non vi era insufficienza renale (eGFR ≥30ml/min) sintomi di scompenso (classe NYHA I-II) disfunzione ventricolare sinistra (LVEF ≥20%); se l’aritmia non fosse uno storm di VT, una “torsade de pointes” o fosse correlata a un QT prolungato. In pazienti con le caratteristiche sopra menzionate (criteri di astensione dal sotalolo) veniva somministrato amiodarone. I risultati relativi al confronto tra l’ablazione e ciascuno dei due farmaci non sono stati ancora presentati.
Lo studio in esame
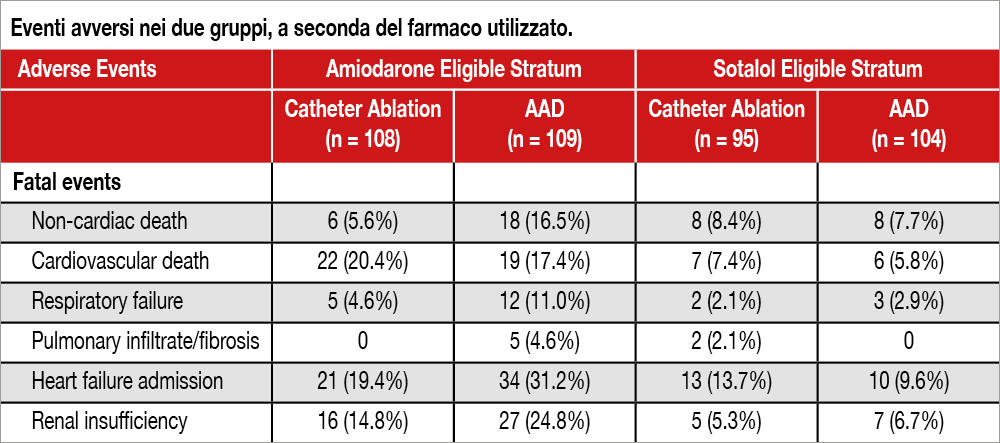
Sono stati inclusi nello studio 416 pazienti, di cui 199 nello strato sotalolo e 217 in quello amiodarone. Condizioni per l’inclusione erano una storia di infarto miocardico, l’impianto di ICD e almeno un episodio di VT sostenuta monomorfa non in trattamento farmacologico trattata dal dispositivo nei 6 mesi precedenti. Il sotalolo veniva somministrato alla dose di 120 mg due volte al dì, mentre l’amiodarone era iniziato a un dosaggio di 400 mg due volte al dì per 2 settimane, 400 mg/die per 4 settimane e mantenuto a 200 mg al dì. L’ablazione veniva eseguita entra 14 giorni dalla randomizzazione. Vi erano differenze tra i due strati: in quello trattato con amiodarone (108 pazienti randomizzati vs 109 con ablazione) erano più frequenti gli esiti di bypass aortocoronarico (49% vs 36%) la classe NYHA III (15% vs 0%), la fibrillazione atriale (41% vs 26%) che nei 95 pazienti trattati con sotalolo (randomizzati vs 105 trattati con ablazione) mentre la FE era 32% nei pazienti trattati con amiodarone vs 36% nei trattati con sotalolo. La mediana di follow-up è stata di 4.3 anni. L’endpoint primario (composito di morte per ogni causa, shock appropriato dell’ICD, storm di VT oppure VT sostenuta al di sotto della soglia di individuazione del dispositivo >14 giorni dopo la randomizzazione) nello strato sotalolo è stato riscontrato nel 46% dei pazienti ablati versus il 59% dei pazienti in trattamento farmacologico (HR 0.64; 95% CI 0.43–0.94; P=0.02), mentre nello strato amiodarone si verificava un endpoint primario nel 55% dei pazienti assegnati ad ablazione vs il 61% dei pazienti in terapia farmacologica (HR 0.86; 95% CI 0.61–1.22, P=NS). Nello strato sotalolo, risultavano più frequenti episodi VT sotto la soglia di individuazione dell’ICD con il farmaco (17.3%) che con l’ablazione (2,1%, HR 0.12; 95% CI 0.03-0.5; P=0.004); nello strato amiodarone esse venivano riscontrate nel 6.5% dei pazienti ablati e nel 15.6% dei trattati con il farmaco (HR 0.41; 95% CI 0.17-0.99; P=0.048) Come mostra la Tabella, gli eventi avversi erano molto più frequenti con l’amiodarone che con l’ablazione, soprattutto la mortalità non da causa cardiaca, l’insufficienza respiratoria e i ricoveri per scompenso.
Take home message
Nei pazienti eleggibili a sotalolo, l’ablazione ha ridotto l’outcome primario (composito di morte per ogni causa, shock appropriato dell’ICD, storm di VT oppure VT sostenuta al di sotto della soglia di individuazione del dispositivo) rispetto al farmaco, mentre nei pazienti eleggibili ad amiodarone l’efficacia dell’ablazione e del farmaco non sono risultate differenti. Tuttavia, gli eventi avversi sono stati più marcati nei pazienti randomizzati ad amiodarone rispetto a quelli osservati nei pazienti ablati.
Interpretazione dei dati
I risultati globali dello studio VANISH2 sono già stati pubblicati[1]Sapp JL, Tang ASL, Parkash R, et al. Catheter Ablation or Antiarrhythmic Drugs for Ventricular Tachycardia. The New England journal of medicine 2025;392:737-747. DOI:10.1056/NEJMoa2409501 e hanno mostrato la superiorità di un trattamento ablativo rispetto a un approccio farmacologico in pazienti con cardiomiopatia ischemica, impianto di defibrillatore e presenza di aritmie ventricolari. L’efficacia dell’ablazione si è manifestata come minor numero di shock appropriati erogati dall’ICD e di episodi di VT al di sotto della soglia di rilevazione del dispositivo. L’alta incidenza dell’endpoint primario e l’assenza di un effetto sulla sopravvivenza di questa popolazione ad alto rischio mostra anche i limiti delle tecniche ablative oggi disponibili(2(Markman TM. Catheter Ablation for Ventricular Tachycardia. The Case for Earlier Intervention. N Engl J Med 2025;392:818-19). Infatti non possono essere dedicati molti commenti al confronto specifico tra i due farmaci e l’ablazione, visto che la casistica è limitata e la numerosità del campione insufficiente per attribuire con certezza la superiorità di un trattamento rispetto a un altro (tranne che per la manifesta inferiorità del sotalolo, peraltro prevedibile, rispetto all’ablazione). Globalmente, il gruppo di pazienti trattato con amiodarone era a rischio maggiore rispetto a quella trattata con sotalolo, visti i criteri in base ai quali i due farmaci venivano raccomandati. Considerando la mortalità cardiovascolare, si osserva come sia stata più elevata tra i pazienti ablati dello strato amiodarone (20.4%) rispetto a quella dello strato sotalolo (7.4%). Il dato dello studio che maggiormente colpisce il lettore è tuttavia la serie (sconvolgente) di eventi avversi extracardiaci osservata nei pazienti randomizzati ad amiodarone. Le complicanze polmonari sono state molto elevate (>15% dei pazienti), tenuto conto che la dose di mantenimento del farmaco è stata di 200 mg/die. Inizialmente descritti nel 2-3% della popolazione trattata, gli infiltrati polmonari non regrediscono con la sospensione del trattamento, possono esitare in fibrosi polmonare ed essere fatali nel 10% dei casi[2]Yavordios S, Beltramo G, Freppel R, et al. Diffuse lung diseases ascribed to drugs: a nationwide observational study over 37 years using the French Pharmacovigilance Database. Eur Respir J 2025;65. … Continua a leggere.
Editoriale: “Utilizzo di FFR nel CATH LAB: un problema culturale”
A cura di: Pietro Vandoni, Direttore S.C. di Cardiologia Interventistica; Fondazione IRCCS San Gerardo dei Tintori di Monza
Lo scarto tra utilizzo effettivo della FFR (Fractional Flow Reserve) nella pratica clinica e le raccomandazioni delle Linee Guida sullo studio funzionale delle stenosi coronariche intermedie nei pazienti con sindromi coronariche croniche (classe 1 A nelle Linee Guida ESC 2024)[3]Vrints C, Andreotti F, Koskinas KC, et al. 2024 ESC Guidelines for the management of chronic coronary syndromes: Developed by the task force for the management of chronic coronary syndromes of the … Continua a leggere rimane elevato. Nella routine quotidiana di molti laboratori di emodinamica e per molti singoli operatori, la valutazione visiva dell’angiogramma resta la base per le decisioni terapeutiche nonostante ne siano ben dimostrati i limiti sia per la variabilità della stima soggettiva delle stenosi epicardiche sia per la scarsa correlazione tra “criticità” angiografica ed effettiva ischemia nel territorio sottostante (mismatch tra anatomia e ischemia). Di fronte alla coronarografia di un singolo paziente la scelta terapeutica migliore resta un esercizio complesso su diversi livelli che vanno al di là della sola valutazione anatomica che resta di primaria importanza ma non riguarda solo l’entità bidimensionale di una stenosi ma anche la sua complessità angiografica possibilmente valutata anche con imaging intravascolare. Anatomia, fisiologia e clinica sono le tre dimensioni che, più o meno consapevolmente, gli operatori utilizzano per le decisioni “sul campo” ma, per quel che riguarda lo studio funzionale invasivo, il ridotto utilizzo della FFR rispetto all’atteso non è solo attribuibile a “inerzia clinica” dell’operatore. Per esempio, nel caso di malattia multivasale, in particolare se nel contesto di una sindrome coronarica acuta, la valutazione funzionale delle stenosi epicardiche non è stata fin qui supportata da forti evidenze. Per esempio lo studio francese FUTURE[4]Rioufol G, Dérimay F, Roubille F, et al. Fractional flow reserve to guide treatment of patients with multivessel coronary artery disease. J Am Coll Cardiol 2021;78:1875–85. … Continua a leggere pubblicato nel 2021 e l’inglese RIPCORD2 del 2022[5]Stables RH, Mullen LJ, Elguindy M, et al. Routine Pressure Wire Assessment Versus Conventional Angiography in the Management of Patients With Coronary Artery Disease: The RIPCORD 2 Trial. … Continua a leggere, entrambi studi randomizzati multicentrici, non hanno dimostrato alcun vantaggio nella valutazione fisiologica sistematica delle stenosi superiori al 50% o al 30% nei pazienti multivasali con sindrome coronarica acuta o cronica rispetto alla sola valutazione angiografica. Il valore dello studio di Mangiacapra e coll., presentato in questo Journal Map[6]Mangiacapra F, Paolucci L, De Bruyne B, et al. Fractional flow reserve vs angiography to guide percutaneous coronary intervention: an individual patient data meta-analysis. Eur Heart J 2025;46, … Continua a leggere, è soprattutto metodologico e ha implicato un accurato lavoro di selezione dei trial randomizzati che rispondessero a criteri di arruolamento uniformi e chiari sull’efficacia della rivascolarizzazione guidata dal dato funzionale verso quella angioguidata sulle lesioni “intermedie” nei pazienti clinicamente stabili (SCC) o sulle lesioni “noncolpevoli” nei pazienti con NSTE-ACS. I criteri di inclusione pre-specificati nella metanalisi hanno comportato l’esclusione degli studi in cui la FFR fosse stata applicata in modo sistematico (quindi anche alle lesioni colpevoli in caso di sindrome coronarica acuta o alle stenosi severe (>90%) dove il mismatch atteso tra anatomia e funzione è minimo e di conseguenza anche il valore aggiunto della valutazione funzionale è minore. I cinque studi selezionati su 74 analizzati dagli Autori (FAME, DEFER-DES, DK-CRUSH VI, FUTURE E FRAME-AMI) hanno consentito di paragonare gli outcome clinici della PCI FFRguidata con quelli della PCI angio-guidata in 2.400 pazienti equamente suddivisi nei due gruppi. L’analisi dei dati dei singoli pazienti nei cinque studi randomizzati ha permesso di confermare la superiorità della FFR-guided PCI in termini di MACE nel primo anno di follow-up rispetto alla rivascolarizzazione basata sulla sola valutazione angiografica. Tuttavia, questo vantaggio sembra raggiunto principalmente grazie alla riduzione degli infarti periprocedurali mentre le due strategie non hanno mostrato alcuna differenza in termini di mortalità, infarti spontanei o nuove rivascolarizzazioni. Infatti, escludendo dall’analisi gli infarti periprocedurali (definiti come infarti che si verificano entro 48 ore dalla rivascolarizzazione) il rischio di MACE risultava sovrapponibile nei due gruppi. Come ben argomentano gli Autori, il fatto che nel gruppo di pazienti trattati conservativamente per riscontro di FFR negativa (FFR-guided deferral) non si sia osservato un incremento di infarti spontanei al follow-up esteso a cinque anni (assenza di “late catch-up”), supporta l’ipotesi che la rivascolarizzazione guidata dalla fisiologia sia una valida strategia per evitare interventi di angioplastica non necessari. A questo proposito è opportuno notare che una delle differenze più marcate tra le due strategie di rivascolarizzazione emerse dallo studio è la riduzione del numero di vasi trattati per paziente (30% in meno) e del numero di stent impiantati per paziente (25% in meno) senza alcun impatto sull’incidenza di nuove rivascolarizzazioni, un dato che rinforza l’evidenza che un minor “stent burden” possa contribuire alla riduzione di eventi avversi al follow-up minimizzando le complicanze “stent-related”. I risultati del PRIME, pur aggiungendo forza alle evidenze sul valore prognostico della valutazione funzionale, non stupiscono considerando che il rischio di morte per cause cardiache tra i pazienti arruolati nei cinque studi analizzati è stato molto basso (circa 1,5% all’anno) e, a una lettura superficiale, potrebbero essere considerati come poco rilevanti dal punto di vista pratico. Tuttavia, nella routine quotidiana di un laboratorio di emodinamica, l’enfasi sull’impatto clinico delle decisioni terapeutiche e su un approccio critico alla rivascolarizzazione coronarica contrapposto a quello meccanicistico efficace-mente battezzato come “riflesso oculo-stenotico”, non sarà mai sufficientemente enfatizzato. La consapevolezza che molte stenosi coronariche possono essere trattate conservativamente, riducendo il numero degli interventi non necessari senza impattare sull’outcome, dovrebbe essere un aspetto culturale da coltivare all’interno del cath lab e da ogni singolo cardiologo interventista che non voglia basare la propria reputazione sul volume di angioplastiche coronariche eseguite, ma sulla qualità della valutazione diagnostica delle stenosi coronariche e sulle conseguenti decisioni terapeutiche più appropriate, con la consapevolezza che l’unico interesse che deve contare è quello del paziente.
Bibliografia[+]
| ↑1 | Sapp JL, Tang ASL, Parkash R, et al. Catheter Ablation or Antiarrhythmic Drugs for Ventricular Tachycardia. The New England journal of medicine 2025;392:737-747. DOI:10.1056/NEJMoa2409501 |
|---|---|
| ↑2 | Yavordios S, Beltramo G, Freppel R, et al. Diffuse lung diseases ascribed to drugs: a nationwide observational study over 37 years using the French Pharmacovigilance Database. Eur Respir J 2025;65. doi:10.1183/13993003.00756-2024 |
| ↑3 | Vrints C, Andreotti F, Koskinas KC, et al. 2024 ESC Guidelines for the management of chronic coronary syndromes: Developed by the task force for the management of chronic coronary syndromes of the European Society of Cardiology (ESC). Eur Heart J 2024:ehae177. doi:10.1093/eurheartj/ehae177 |
| ↑4 | Rioufol G, Dérimay F, Roubille F, et al. Fractional flow reserve to guide treatment of patients with multivessel coronary artery disease. J Am Coll Cardiol 2021;78:1875–85. https://doi.org/10.1016/j.jacc.2021.08.061 |
| ↑5 | Stables RH, Mullen LJ, Elguindy M, et al. Routine Pressure Wire Assessment Versus Conventional Angiography in the Management of Patients With Coronary Artery Disease: The RIPCORD 2 Trial. Circulation. 2022;146:687–698. doi:10.1161/ CIRCULATIONAHA.121.057793. |
| ↑6 | Mangiacapra F, Paolucci L, De Bruyne B, et al. Fractional flow reserve vs angiography to guide percutaneous coronary intervention: an individual patient data meta-analysis. Eur Heart J 2025;46, 3851–3859 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

