Stefano De Servi, Università degli Studi di Pavia
Inquadramento
L’insufficienza tricuspidalica severa (IT) è una condizione clinica che comporta episodi ricorrenti di scompenso cardiaco con evoluzione sfavorevole. Questi pazienti, per lo più anziani, sono stati sempre considerati di pertinenza medica anche per l’elevato rischio chirurgico e solo recentemente sono stati presentati dati relativi a interventi percutanei di riparazione tricuspidalica (T-TEER) mediante l’impianto di dispositivi, come il TriClip[1]Sorajja P, Whisenant B, Hamid N, et al. TRILUMINATE Pivotal Investigators. Transcatheter repair for patients with tricuspid regurgitation. N Engl J Med. 2023;388:1833-1842. doi:10.1056/NEJMoa2300525., che riducono il grado dell’IT a lieve o moderato nella stragrande maggioranza dei pazienti trattati. I primi dati a disposizione mostrano un miglioramento della qualità di vita dopo l’intervento, ma sono necessarie ulteriori evidenze per verificarne l’efficacia clinica.
Lo studio in esame
Lo studio, condotto in 24 centri di Francia e Belgio tra il marzo del 2021 e il marzo 2023, ha randomizzato 300 pazienti (età media 78 anni, il 64% rappresentato da donne, il 43% in classe NYHA III-IV e oltre il 95% in fibrillazione atriale) a T-TEER + terapia medica ottimale (OMT) impiantando il dispositivo TriClip (n=152) oppure alla sola OMT (n=148). Lo studio è stato sponsorizzato dal Ministero della Salute francese mentre i dispositivi sono stati forniti dall’azienda produttrice. Tutti i pazienti avevano una IT almeno severa (valutata al Core Lab: massiva nel 63%, torrenziale nel 28% dei casi) e sintomi di scompenso cardiaco (il 57% era in classe NYHA II e il 43% in classe NYHA III-IV). I pazienti venivano controllati clinicamente a 1,6 e 12 mesi eseguendo, a ogni controllo, anche il 6-min. walking test e il KANSAS City Cardiomyopathy Questionnaire per valutare la qualità di vita. L’intervento di T-TEER è stato effettuato con successo nel 97.3% dei pazienti con 2 o più clip impiantate nell’83% dei casi e 1 solo paziente deceduto entro 30 giorni dalla procedura. L’endpoint primario era rappresentato da un composito che comprendeva il cambiamento della classe NYHA, la valutazione clinica globale o il verificarsi di eventi clinici maggiori (morte, ospedalizzazione per scompenso), inglobandoli in uno score che permetteva di giudicare i pazienti come migliorati, invariati o peggiorati a 1 anno di follow-up[2]Packer M. Development and evolution of a hierarchical clinical composite end point for the evaluation of drugs and devices for acute and chronic heart failure: a 20-year perspective. Circulation. … Continua a leggere. Nel gruppo T-TEER + OMT, il 74.1% dei pazienti risultava migliorato (versus il 40.6% del gruppo OMT), il 5.5% invariato (versus 12.1% del gruppo OMT) e il 20.4% peggiorato (versus 47.5% del gruppo OMT). Il confronto risultava statisticamente significativo (P<.001). Non si riscontrava alcuna differenza per sopravvivenza a 1 anno (T-TEER +OMT 96.6% versus OMT 94.2%, log rank p=0.37) e nella sopravvivenza libera da stroke, infarto, ospedalizzazioni per scompenso (84.4 % versus 80.1%, log rank p=0.38). La rispettiva incidenza nei due gruppi, così come le variazioni dell’IT al controllo ecocardiografico a 1 anno e i risultati sulla qualità di vita, sono riportati nella Tabella.
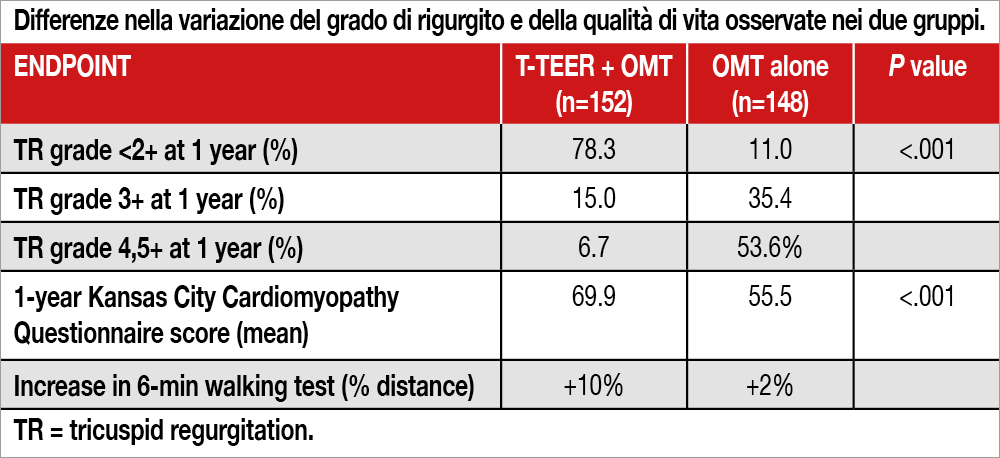
Take home message
In pazienti con insufficienza tricuspidalica severa, l’intervento di T-TEER, associato alla terapia medica ottimale, riduce il rigurgito tricuspidalico e migliora la classe funzionale e la qualità di vita rispetto alla sola terapia medica ottimale.
Interpretazione dei dati
Gli Autori sottolineano come i risultati dello studio siano favorevoli all’esecuzione della riparazione trans-catetere della valvola tricuspide (TEER) in associazione alla terapia medica ottimale rispetto alla sola terapia medica ottimale: la valutazione clinica globale (che teneva conto della classe NYHA e degli eventi verificatisi in 1 anno di follow-up) così come la qualità di vita, mostravano un miglioramento delle condizioni di salute dei pazienti trattati invasivamente rispetto a quelli sottoposti al solo trattamento medico. Tuttavia, gli eventi osservati (decessi, ospedalizzazioni per scompenso) non sono risultati significativamente differenti tra i due gruppi. In questo modo, i risultati dello studio francese ribadiscono quelli dello studio TRILUMINATE, condotto in 45 centri internazionali. La mancanza di un effetto favorevole su endpoint clinici “hard” (nonostante eccellenti risultati procedurali) può dipendere da numerosi fattori. La casistica di Tri.Fr era numericamente limitata e la differenza osservata tra i due gruppi nella frequenza dei MACE (circa 4% di eventi in meno nel gruppo T-TEER) avrebbe necessitato di una numerosità più ampia per una conferma statistica. Gli eventi poi sono risultati meno frequenti di quelli attesi per una patologia (l’insufficienza tricuspidalica severa) ritenuta ad alto rischio di eventi anche fatali, ma che verosimilmente, se trattata con una terapia medica ottimale, potrebbe avere un decorso migliore di quello sinora descritto in letteratura. Tuttavia, va osservato che la maggior parte dei pazienti arruolati era in classe NYHA II e che i pazienti con uno stadio avanzato di malattia venivano esclusi dallo studio (pressione polmonare >60 mmHg, storia di ascite, insufficienza renale avanzata. Infine, l’ottimo risultato sulla attenuazione del grado di rigurgito dopo l’impianto di TriClip può far supporre che una differenza clinica riguardo la sopravvivenza e le ospedalizzazioni possa manifestarsi nel corso di un follow-up più lungo di quello sinora attuato.
Editoriale: “Interventi transcatetere sulla valvola tricuspide: le nuove evidenze e chi candidare”
A cura di:
Damiano Regazzoli, Antonio Mangieri – IRCCS Humanitas Research Hospital; Rozzano (MI).
Francesco Tartaglia – IRCCS Humanitas Research Hospital; Rozzano (MI); 2Italy Department of Biomedical Sciences; Humanitas University; Pieve Emanuele (MI).
L’insufficienza tricuspidalica (IT) severa è associata a un aumentato rischio di scompenso
cardiaco e mortalità[3]Hahn RT. Tricuspid Regurgitation. N Engl J Med. 2023;388:1876–1891, e la sua incidenza è in crescita a causa del progressivo invecchiamento della popolazione. Attualmente, in assenza di altre indicazioni chirurgiche (ad esempio coesistente patologia di altre valvole), le Linee Guida europee raccomandano l’intervento chirurgico nei pazienti con IT primaria severa sintomatici o con dilatazione del ventricolo destro, e per i pazienti con IT secondaria severa, sintomatici e con dilatazione del ventricolo destro, in assenza di disfunzione ventricolare sinistra o destra severa o di ipertensione polmonare[4]Vahanian A, Beyersdorf F, Praz F, et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J. 2022;43:561–632..
Le terapie transcatetere vengono indicate come possibile opzione (classe IIb, livello d’evidenza C) per pazienti non candidabili a intervento chirurgico, previa discussione multidisciplinare. Per tutti gli altri, l’indicazione resta la sola terapia medica. Dalla pubblicazione di queste Linee Guida, sono state prodotte numerose evidenze sugli interventi percutanei sulla valvola tricuspide. In particolare, tra 2023 e la fine del 2024, tre trial clinici randomizzati hanno confrontato le terapie transcatetere con la terapia medica. Il primo trial pubblicato è il TRILUMINATE (Transcatheter Repair for Patients with Tricuspid Regurgitation)[5]Sorajja P, Whisenant B, Hamid N, et al. Transcatheter Repair for Patients with Tricuspid Regurgitation. New England Journal of Medicine. 2023;388:1833–1842., che ha randomizzato 350 pazienti a terapia di riparazione percutanea “edge-to-edge” mediante TriClip più terapia medica ottimizzata, o sola terapia medica ottimizzata, con un rapporto 1:1. Sono stati inclusi pazienti con IT severa, sintomatici (classe ≥2 della New York Heart Association, NYHA) e con anatomia valvolare idonea al trattamento con il dispositivo dello studio. Sono stati esclusi i pazienti con ipertensione polmonare e severa disfunzione ventricolare. L’endpoint primario era un composito di morte per tutte le cause o chirurgia per valvola tricuspide, ospedalizzazione per scompenso cardiaco, e miglioramento della qualità di vita, definito come un aumento di almeno 15 punti nel Kansas City Cardiomyopathy Questionnaire, KCCQ. Questo score è stato recentemente validato nei pazienti con IT severa sintomatica[6]Arnold S V, Spertus JA, Gosch K, et al. Validation of the Kansas City Cardiomyopathy Questionnaire in Patients With Tricuspid Regurgitation. JAMA Cardiol. 2025;10:117–125. L’endpoint è stato valutato con la metodica statistica del win ratio. I pazienti inclusi erano relativamente fragili, con una distanza media percorsa al test del cammino dei 6 minuti di 250 metri. La procedura si è dimostrata sicura, rapida (l’ospedalizzazione per la procedura è durata, in media, una sola notte) ed efficace: a un anno, l’88% dei pazienti del gruppo di trattamento aveva un’insufficienza residua moderata o minore). In media, sono state impiantate 2 clip per ogni paziente. Non sono emerse differenze negli eventi clinici a un anno, ma è stata riportata una netta riduzione dei sintomi di scompenso nei pazienti trattati rispetto a quelli del gruppo di controllo. Sulla base di questi risultati emerge una superiorità del trattamento con TriClip rispetto alla terapia medica in questa popolazione. Successivamente, nel 2024 è stato pubblicato il TRISCEND II (Transcatheter Valve Replacement in Severe Tricuspid Regurgitation)[7]Hahn RT, Makkar R, Thourani VH, et al. Transcatheter Valve Replacement in Severe Tricuspid Regurgitation. New England
Journal of Medicine. 2025;392:115–126.
Lo studio ha confrontato la sostituzione valvolare percutanea in aggiunta alla terapia medica verso la terapia medica ottimizzata in 400 pazienti, randomizzati con rapporto 2:1. Il dispositivo utilizzato è stato la valvola Evoque, l’unico attualmente approvato in Europa per questo tipo di intervento, che richiede un accesso venoso femorale di 28 French (rispetto ai 25 French necessari per TriClip). I criteri di inclusione ed esclusione erano sovrapponibili a quelli del TRILUMINATE. Anche in questo caso, l’endpoint primario era un composito gerarchico valutato con win ratio, comprendente morte per tutte le cause, impianto di dispositivo di assistenza ventricolare destro, trapianto cardiaco, re-intervento (chirurgico o percutaneo) sulla valvola tricuspide, ospedalizzazione per scompenso cardiaco, e un aumento di almeno 10 punti nel KCCQ. Tra i pazienti inclusi, circa il 35% aveva avuto almeno un’ospedalizzazione per scompenso cardiaco nell’ultimo anno, configurando quindi una popolazione ad alto rischio. Questo spiega gli elevati tassi di mortalità a un anno (13% nel gruppo di trattamento e 15% nel gruppo di controllo). La procedura si è dimostrata efficace, con il 99% dei pazienti del gruppo di intervento con un’insufficienza residua moderata o minore a un anno. La sostituzione valvolare, infatti, è più efficace nell’eliminazione del rigurgito rispetto alla TriClip. Tuttavia, sono stati riportati casi di sanguinamento severo nel 15% dei pazienti trattati con Evoque, contro il 5% di quelli della terapia medica. Questo è ascrivibile sia alle complicanze peri-operatorie, che alla necessità di anticoagulazione postimpianto (che, nello studio, era raccomandata insieme all’ASA). Inoltre, il 18% dei pazienti del gruppo di trattamento ha avuto necessità di impiantare un pacemaker, contro il 2% dei pazienti del gruppo di controllo. Il miglioramento nel KCCQ si è registrato nel 66% dei pazienti trattati con Evoque e nel 36% dei pazienti trattati con terapia medica, e ciò ha reso positivo il risultato del trial. A fine 2024 è stato poi pubblicato uno studio randomizzato francese (Tri.fr)[8]Donal E, Dreyfus J, Leurent G, et al. Transcatheter Edge-to-Edge Repair for Severe Isolated Tricuspid Regurgitation. JAMA. 2025;333:124 che ha confrontato TriClip con la terapia medica ottimizzata in 300 pazienti (randomizzati in rapporto 1:1). A differenza del TRILUMINATE, questo trial non era sponsorizzato dalla casa produttrice del dispositivo, ma dal Ministero della Salute francese. I criteri d’inclusione erano simili al TRILUMINATE. L’endpoint primario era un composito di cambiamento della classe NYHA, cambiamento nella “valutazione globale del paziente” (PGA), ed eventi cardiovascolari maggiori. Sulla base di varie combinazioni di questi 3 parametri, i pazienti venivano classificati in “migliorati”, “invariati” o “peggiorati”. Anche in questo caso, uno degli endpoint secondari era una valutazione gerarchica di morte per tutte le cause, intervento sulla valvola tricuspide, ospedalizzazione per scompenso e miglioramento di almeno 15 punti al KCCQ. Oltre l’80% dei pazienti del gruppo di intervento ha ricevuto almeno 2 clip, con ottimi risultati ecocardiografici (insufficienza residua moderata o minore nel 78% dei pazienti a un anno). Il 74% dei pazienti trattati con TriClip è stato considerato “migliorato” a un anno, contro il 41% dei pazienti in terapia medica ottimizzata, rendendo lo studio positivo per il suo endpoint primario. Anche l’endpoint secondario, valutato mediante win ratio, è risultato positivo a favore della TriClip. I tre trial citati rappresentano un incredibile passo avanti nella raccolta di evidenze in questo setting, dimostrando nel loro complesso che le terapie transcatetere sono efficaci nel migliorare la qualità di vita di questi pazienti. Allo stesso tempo, tutti e tre gli studi soffrono di un’evidente limitazione: il risultato positivo è stato determinato dal miglioramento della qualità di vita, mentre non si sono notate differenze significative negli eventi clinici, nonostante i tre trial nel complesso includano oltre 1.000 pazienti. Il disegno degli studi era aperto, e questo può determinare un effetto placebo nei pazienti sottoposti alla procedura interventistica rispetto a quelli randomizzati a terapia medica. Una “sham procedure” (procedura fittizia, in cui si prepara un accesso venoso ma senza proseguire nell’intervento) avrebbe sicuramente reso i risultati più solidi. Allo stesso tempo, è innegabile che i risultati ecocardiografici abbiano dimostrato un’efficace riduzione dell’IT a un anno di follow-up. L’effetto di tale riduzione sugli eventi clinici potrebbe emergere con un follow-up più lungo. Oltre alle due tecniche testate in questi studi, sono disponibili altri tipi di intervento percutaneo sulla valvola tricuspide, sebbene non ancora oggetto di trial randomizzati. Il primo è l’annuloplastica percutanea, effettuata mediante impianto di un anello protesico che viene impiantato sull’annulus tricuspidale e poi “tirato” per restringerlo. Al momento, l’unico dispositivo di questo genere approvato è il Cardioband. Il secondo è la sostituzione eterotopica di valvola tricuspide. Il dispositivo più utilizzato per questo tipo di intervento è la TricValve, composto da due stent valvolati che vengono posizionati in vena cava superiore e inferiore. In attesa di capire come questi dati saranno incorporati nelle prossime Linee Guida europee, previste per quest’anno, si può cominciare a delineare il profilo del paziente candidabile a intervento percutaneo sulla valvola tricuspide. Dal punto di vista clinico, i pazienti che potranno trarre maggior beneficio dalla procedura sono coloro che sono sintomatici per dispnea o con segni di scompenso destro, che abbiano una limitazione funzionale derivante dai loro sintomi – che può essere valutata mediante il KCCQ e il test del cammino di 6 minuti – e che non siano candidabili a chirurgia, per età, comorbidità o scelta personale. Il loro rischio chirurgico può essere calcolato con degli score dedicati, come il TRI-SCORE[9]Dreyfus J, Audureau E, Bohbot Y, et al. TRI-SCORE: a new risk score for in-hospital mortality prediction after isolated tricuspid valve surgery. Eur Heart J. 2022;43:654–662. Dal punto di vista della fattibilità, l’anatomia della valvola tricuspide e le dimensioni delle sezioni destre del cuore sono fondamentali nella selezione della procedura più adeguata. Queste devono essere valutate in primis tramite ecografia transesofagea e, nel caso della sostituzione valvolare, anche mediante tomografia computerizzata. Per quanto non siano disponibili Linee Guida dedicate, gli esperti raccomandano la riparazione edge-to-edge come primo step del trattamento, se anatomicamente fattibile. Al contrario, per malattie più avanzate (jet di rigurgito più ampi, danneggiamento dei lembi valvolari, o annuli molto dilatati), la sostituzione mediante Evoque è consigliabile per ottenere dei risultati migliori. Nei casi in cui il paziente non sia candidabile a nessuna delle due metodiche, l’impianto di TricValve può essere utile nella riduzione dei sintomi con fine palliativo. Un’identificazione precoce e un rapido trattamento sono quindi essenziali in questi pazienti, dato che la progressiva dilatazione dell’anello e del ventricolo destro può portare alla non eleggibilità clinica o anatomica alle procedure transcatetere.
Bibliografia[+]
| ↑1 | Sorajja P, Whisenant B, Hamid N, et al. TRILUMINATE Pivotal Investigators. Transcatheter repair for patients with tricuspid regurgitation. N Engl J Med. 2023;388:1833-1842. doi:10.1056/NEJMoa2300525. |
|---|---|
| ↑2 | Packer M. Development and evolution of a hierarchical clinical composite end point for the evaluation of drugs and devices for acute and chronic heart failure: a 20-year perspective. Circulation. 2016;134:1664-1678. doi:10.1161/CIRCULATIONAHA. 116.023538 |
| ↑3 | Hahn RT. Tricuspid Regurgitation. N Engl J Med. 2023;388:1876–1891 |
| ↑4 | Vahanian A, Beyersdorf F, Praz F, et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. Eur Heart J. 2022;43:561–632. |
| ↑5 | Sorajja P, Whisenant B, Hamid N, et al. Transcatheter Repair for Patients with Tricuspid Regurgitation. New England Journal of Medicine. 2023;388:1833–1842. |
| ↑6 | Arnold S V, Spertus JA, Gosch K, et al. Validation of the Kansas City Cardiomyopathy Questionnaire in Patients With Tricuspid Regurgitation. JAMA Cardiol. 2025;10:117–125 |
| ↑7 | Hahn RT, Makkar R, Thourani VH, et al. Transcatheter Valve Replacement in Severe Tricuspid Regurgitation. New England
Journal of Medicine. 2025;392:115–126 |
| ↑8 | Donal E, Dreyfus J, Leurent G, et al. Transcatheter Edge-to-Edge Repair for Severe Isolated Tricuspid Regurgitation. JAMA. 2025;333:124 |
| ↑9 | Dreyfus J, Audureau E, Bohbot Y, et al. TRI-SCORE: a new risk score for in-hospital mortality prediction after isolated tricuspid valve surgery. Eur Heart J. 2022;43:654–662 |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

