Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Nei pazienti con infarto miocardico (MI), il rischio di eventi ischemici successivi è elevato, sia per la presenza di lesioni funzionalmente significative (FFR positive) in vasi diversi da quello culprit che per il possibile complicarsi di placche non ostruttive, ma con caratteristiche di vulnerabilità. Tali caratteristiche possono essere individuate dall’indagine IVUS (plaque burden – PB – >70%, area luminale minima ≤4 mm2) e dalla spettrometria a raggi infrarossi (NIRS) che segnala la presenza e la quantità di contenuto lipidico[1]Erlinge D, Maehara A, Ben-Yehuda O, et al. Identification of vulnerable plaques and patients by intracoronary near-infrared spectroscopy and ultrasound (PROSPECT II): a prospective natural history … Continua a leggere. È prassi comune, sulla base di trial randomizzati e delle raccomandazioni delle Linee Guida, trattare nei pazienti con MI non solo la lesione culprit, ma anche le placche non culprit (NCLs) funzionalmente significative sulla base del dato FFR. Tuttavia, i dati della letteratura non sono univoci nell’indicare nella FFR lo strumento migliore per il trattamento delle NCLs[2]Denormandie P, Simon T, Cayla G, et al. Compared outcomes of ST-segment-elevation. myocardial infarction patients with multivessel disease treated with primary percutaneous coronary intervention and … Continua a leggere in quanto questa indagine non tiene in considerazione la composizione della placca e la sua vulnerabilità.
Lo studio in esame
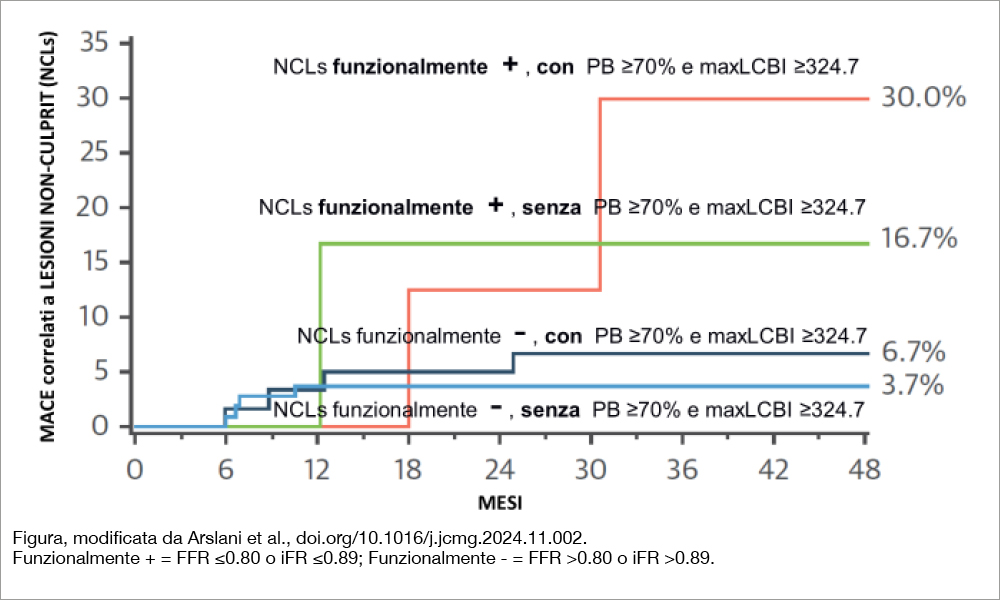
Lo studio PROSPECT II, condotto in Danimarca, Norvegia e Svezia, ha arruolato 898 pazienti con MI (evento avvenuto entro le 4 settimane precedenti all’arruolamento) trattati con PCI sia della lesione culprit che delle NCLs angiograficamente severe. Le lesioni intermedie (tra 40% e 70%) sono state sottoposte a FFR/ iFR per valutarne il significato funzionale e a indagine IVUS (con valutazione di PB e area luminale minima) e NIRS (con quantificazione del core lipidico, espresso come “lipid core burden index” -LCBI-, considerando come indice di vulnerabilità un valore di LCBI, entro un pullback di 4 mm, >324.7). Per il presente studio, l’outcome è stato valutato solo per i pazienti le cui NCLs non erano state trattate con PCI, corrispondenti a 189 NCLs in 162 pazienti (di cui 20 lesioni con iFR o FFR positiva, ma non dilatate). L’età media era 63 anni, gli STEMI erano il 35%, i NSTEMI il 65%. Considerando tutte le NCLs (n=319), quelle funzionalmente significative (FFR positive) avevano molto frequentemente caratteristiche di vulnerabilità (almeno 2 tra le tre considerate: PB >70%, MLA ≤4.0 mm2, maxLCBI >324.7) presenti nel 91.4% versus il 71.3% delle lesioni non funzionalmente significative (FFR negative), una differenza altamente significativa (P=0.0003). L’outcome a un follow-up mediano di 3.7 anni, valutato nelle 189 NCLs relative a 162 pazienti e mostrato nella Figura, indica che il rischio più alto di eventi riguardava i pazienti con NCLs funzionalmente significative con caratteristiche di vulnerabilità (PB >70% e maxLCBI >324.7), rispetto alle lesioni senza caratteristiche di vulnerabilità (unadjusted HR: 6.99 [95% CI: 1.28-38.30]; P=0.009). La vulnerabilità delle placche sembrava avere minore importanza prognostica nelle lesioni funzionalmente non significative (unadjusted HR: 3.86 [95% CI: 0.71-21.1]; P=0.09).
Take home message
Nei pazienti con MI recente, le lesioni intermedie funzionalmente significative hanno anche un maggior numero di caratteristiche di vulnerabilità rispetto a quelle funzionalmente non significative. Tuttavia, anche queste ultime possono presentare alterazioni morfologiche ad alto rischio che contribuiscono al verificarsi di eventi nel follow-up di questi pazienti.
Interpretazione dei dati
Il dato più sorprendente dello studio è l’alta percentuale di placche giudicate vulnerabili in base ai criteri prestabiliti dallo studio (80% in quelle FFR/ iFR-positive e 67% in quelle FFR/iFR negative). La causa di queste percentuali elevate risiede nel fatto che la metodologia utilizzata è stata l’IVUS (era presente un plaque burden >70% nel 68% delle 189 lesioni non culprit considerate in questa analisi e un MLA ≤4 mm2 nell’84%), mentre era presente un valore alla NIRS di maxLCBI ≥324.7 (indicativo di placca prevalentemente lipidica) nel 42% delle lesioni. Poichè erano sufficienti due criteri per soddisfare la presenza di vulnerabilità bastavano i criteri IVUS (entrambi elevati) per soddisfare la definizione. In realtà sia il plaque burden che l’area luminale minima sembrano criteri più di severità della placca che non di propensione alla rottura. Nello studio originario era osservata una elevata probabilità di eventi (13% a 4 anni) nei pazienti (34% dell’intera casistica) nei quali era presente un plaque burden >70% e una placca lipidica che corrispondeva ai criteri dell’analisi NIRS(1). Così pure in questo sottostudio le placche nelle quali vi era una associazione del plaque burden e del criterio NIRS, erano il 37%. Altri studi hanno utilizzato l’OCT come strumento per individuare le placche vulnerabili. Nello studio PECTUS-obs i pazienti con placche FFR-negative definite ad alto rischio in base a criteri OCT (almeno due di tre criteri tra arco lipidico di almeno 90°, un cap fibroso di spessore <65 μm e rottura/trombosi di placca) erano il 34% dell’intera casistica e presentavano in maniera significativa un maggior numero di eventi (per lo più necessità di rivascolarizzazione) a 2 anni di follow-up rispetto ai pazienti che non mostravano tali caratteristiche (15.4% versus 8.3%)[3]Mol JQ, Volleberg R, Belkacemi A, et al. Fractional flow reserve-negative high-risk plaques and clinical outcomes after myocardial infarction. JAMA Cardiol. 2023;8(11):1013–1021.. Inoltre, nel sottostudio PROSPECT II i pazienti con FFR positiva e non sottoposti a PCI, perciò inclusi nella presente analisi, sono stati un numero esiguo; le curve relative a pazienti con maggior numero di eventi (mostrati nella Figura) si riferiscono a 8 pazienti con FFR positiva e placche ad alto rischio e a 7 pazienti con FFR positiva ma senza placche ad alto rischio. La bassa numerosità, associata a un probabile bias di selezione (la PCI potrebbe non essere stata effettuata perchè di difficile esecuzione o giudicata rischiosa), potrebbe aver influenzato l’esito dell’analisi.
Bibliografia[+]
| ↑1 | Erlinge D, Maehara A, Ben-Yehuda O, et al. Identification of vulnerable plaques and patients by intracoronary near-infrared spectroscopy and ultrasound (PROSPECT II): a prospective natural history study. Lancet. 2021;397:985–995. |
|---|---|
| ↑2 | Denormandie P, Simon T, Cayla G, et al. Compared outcomes of ST-segment-elevation. myocardial infarction patients with multivessel disease treated with primary percutaneous coronary intervention and preserved fractional flow reserve of nonculprit lesions treated conservatively and of those with low fractional flow reserve managed invasively: insights from the FLOWER-MI trial. Circ Cardiovasc Interv. 2021;14:e011314 |
| ↑3 | Mol JQ, Volleberg R, Belkacemi A, et al. Fractional flow reserve-negative high-risk plaques and clinical outcomes after myocardial infarction. JAMA Cardiol. 2023;8(11):1013–1021. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

