Inquadramento
La TAVI, preferibilmente effettuata in pazienti anziani con stenosi aortica severa è, tuttavia, sempre più eseguita in pazienti giovani con lunga attesa di vita. Si pone quindi il problema di verificare l’efficacia delle procedure “redo” quando esse si rendono necessarie per malfunzionamento della protesi originale (procedure TAV-in-TAV) e di affrontare le problematiche connesse al tipo di valvola inizialmente impiantata (“ballon expandable” –b- o “selfexpandable”-s-) e a quella da utilizzare per il reimpianto[1]Landes U, Webb JG, De Backer O, et al. Repeat transcatheter aortic valve replacement for transcatheter prosthesis dysfunction. J Am Coll Cardiol. 2020;75:1882–1893..
Lo studio in esame
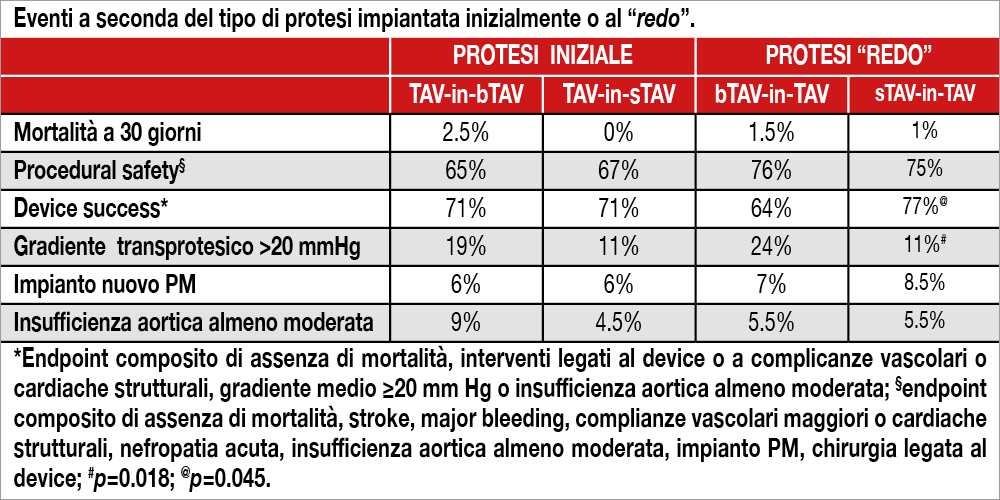
Utilizzando un registro internazionale (42 centri di cui 8 italiani) sono state considerate, globalmente, 221 procedure TAV-in-TAV (eseguite dopo 1 anno dalla prima TAVI per malfunzionamento o degenerazione protesica, suddivise a seconda del tipo di protesi impiantata nel “redo” (bTAV-in-TAV, n=115 oppure sTAV-in-TAV, n=106) o inizialmente utilizzata (TAV-in-bTAV,n=130 oppure TAV-insTAV, N=91). I dati clinici, ecografici e procedurali sono stati aggiustati utilizzando la tecnica statistica del “propensity weighting”. I pazienti con bTAV malfunzionante si sono presentati più tardivamente rispetto a sTAV (4.9 +- 2.1 anni vs 3.7 +- 2.3 years; p=<0.001) e con area valvolare minore (1.0 +- 0.7 cm2 vs 1.3+- 0.8 cm2; p=0.018), mentre l’insufficienza aortica dominante era più frequente nei pazienti sTAV (47.3% vs16.2%, p=<0.001). Una bTAV-in-TAV veniva impiantata più frequentemente di una sTAV-in-TAV nei pazienti con aree valvolari meno ristrette, in presenza di un gradiente transvalvolare più elevato (30.4+-18.8 mm Hg vs 36+-19 mm Hg, p=0.030) e insufficienza aortica (38.1% vs 19.2%; p=0.002). Non vi era differenza di mortalità tra i pazienti classificati in base al tipo di protesi utilizzata nel primo intervento o nel “redo”, sia a 30 giorni che a 1 anno così come simile era la sicurezza della nuova procedura. Tuttavia, l’efficacia del device (“device success”, composito di assenza di mortalità, nuovo intervento, complicazioni vascolari o strutturali cardiache, gradiente transvalvolare medio ≥20 mm Hg e insufficienza aortica almeno moderata) risultava superiore nel “redo” con sTAV che con bTAV (77.2% vs 64.3%; p=0.045) per la presenza di un più basso gradiente transvalvolare (vedi Tabella), mentre l’insufficienza aortica (almeno di grado moderato) risultava simile nei due gruppi.
Take home message
Questi dati preliminari mostrano che nei pazienti sottoposti a TAVI che abbiano un malfunzionamento protesico, non si è riscontrata alcuna relazione tra il tipo di protesi valvolare, inizialmente utilizzato, e la sicurezza e la sopravvivenza successiva all’intervento di “redo TAVI “. Tuttavia, l’utilizzo di sTAV nel “redo” si associa a un’efficacia maggiore grazie allo sviluppo di più bassi gradienti transvalvolari rispetto a bTAV.
Interpretazione dei dati
Lo studio fornisce informazioni iniziali sui risultati ottenuti da procedure valve-in-valve in pazienti sottoposti a TAVI, una problematica destinata ad arricchirsi nel tempo di nuovi contributi, visto il crescente utilizzo della TAVI in pazienti giovani e a basso rischio (quindi con lunga attesa di vita). Il dato rassicurante di questa analisi iniziale è il buon esito di tali procedure “redo” caratterizzate da risultati soddisfacenti in termini di safety e di mortalità, per quanto il follow-up sia limitato nel tempo. Rassicurante è la conferma che gli interventi percutanei valvein-valve si associno globalmente a un gradiente transvalvolare non elevato, inferiore rispetto ad analoghe procedure eseguite in pazienti inizialmente sottoposti a chirurgia[2]Carroll JD, Mack MJ, Vemulapalli S, et al. STSACC TVT Registry of transcatheter aortic valve replacement. State-of-theart review. J Am Coll Cardiol. 2020;76:2492–2516., grazie al maggior diametro delle protesi utilizzate per TAVI e alla loro maggiore distensibilità. Il dato sicuramente più interessante di questa analisi è che il risultato degli interventi di “redo TAVI” non dipendono dal tipo di valvola inizialmente impiantata (sia essa bTAV o sTAV), ma dalla protesi utilizzata per la successiva procedura: infatti sTAV consente di ottenere gradienti transvalvolari minori (in media circa 10 mm Hg), rispetto a quelli osservati utilizzando protesi bTAV (in media 15 mmHg). Se questi dati si tradurranno in prognosi differenti non è dato sapere quanto il follow-up della presente casistica è limitato nel tempo. Un altro dato rassicurante consiste nella rarità (solo 2 casi riportati) di una complicanza molto temibile negli interventi TAV-in-TAV, ovvero l’occlusione coronarica. Questa è dovuta al fatto che i lembi della valvola originale vengono ripiegati dalla nuova protesi a formare una “neoskirt” che potrebbe ostruire gli osti coronarici, un’eventualità più frequente con sTAV che con bTAV. Tra le limitazioni dello studio menzionate dagli Autori, la più importante riguarda la breve durata di follow-up dopo l’intervento “redo”, che preclude informazioni sulla durata della nuova protesi e sull’accessibilità degli osti coronarici quando clinicamente necessario. Da notare infine che lo studio è focalizzato sui pazienti sottoposti a “redo”, ma non è chiaro quanti pazienti con protesi malfunzionante non sopravvivano sino al secondo intervento o non siano considerati candidati a esso per le loro precarie condizioni cliniche.
Editoriale
TAVI-IN-TAVI: un trattamento personalizzato
Marianna Adamo
U.O. di Cardiologia e U.S.V.D di Emodinamica ASST Spedali Civili e Università degli Studi di Brescia
L’impianto transcatetere di protesi aortica (TAVI) è da considerarsi una delle più grandi innovazioni dell’interventistica cardiovascolare degli ultimi 20 anni. Grazie agli eccellenti risultati riportati in studi randomizzati di confronto tra TAVI e sostituzione valvolare chirurgica[3]Mack MJ, Leon MB, Thourani VH, et al. Transcatheter Aortic-Valve Replacement with a Balloon-Expandable Valve in Low-RiskPatients. N Engl J Med 2019;380(18):1695–705. Doi: 10.1056/nejmoa1814052.[4]Popma JJ, Deeb GM, Yakubov SJ, et al. Transcatheter Aortic-Valve Replacement with a Self-Expanding Valve in Low-Risk Patients. N Engl J Med 2019;380(18):1706–15. Doi: 10.1056/nejmoa1816885., questo trattamento, che fino a qualche anno fa era indicato solo per pazienti anziani e a elevato rischio chirurgico, oggi si espande anche a pazienti a rischio chirurgico intermedio e basso, e con un’aspettativa di vita più lunga[5]Vahanian A, Beyersdorf F, Praz F, et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. E Heart J, 2021.. Questo ci pone davanti a importanti problematiche quali la durability delle protesi trans-catetere e i rischi correlati all’eventuale re-intervento. Landes e colleghi[6]Landes U, Richter I, Danenberg H, et al. Outcomes of Redo Transcatheter Aortic Valve Replacement According to the Initial and Subsequent Valve Type. JACC Cardiovasc Interv. 2022 Aug … Continua a leggere riportano i risultati di una delle più ampie casistiche a oggi disponibili sull’intervento di TAVI-in-TAVI. I pazienti inclusi nell’analisi principale erano 221 e venivano stratificati in base al tipo di protesi precedentemente impiantata e a quella utilizzata per il redo (balloon expandable versus self expanding). Il profilo di sicurezza e la mortalità erano sovrapponibili fino a 1 anno di follow-up nei diversi gruppi, quindi indipendenti dal tipo di protesi utilizzata in passato o al momento del re-intervento. Tuttavia, il successo procedurale era maggiore in pazienti che ricevevano al momento del re-intervento una protesi self-expanding, rispetto a quelli che ricevevano una protesi balloon-expandable. I risultati di questa analisi sono concordi con i dati presenti in letteratura di confronto, a breve e lungo termine, tra i due tipi di protesi utilizzate in valvola nativa[7]Abdel-Wahab M, Landt M, Neumann FJ, et al. CHOICE Investigators. 5-Year Outcomes After TAVR With Balloon- Expandable Versus Self-Expanding Valves: Results From the CHOICE Randomized Clinical Trial. … Continua a leggere[8]Costa G, Saia F, Pilgrim T, et al. Transcatheter Aortic Valve Replacement With the Latest-Iteration Self-Expanding or Balloon-Expandable Valves: The Multicenter OPERA-TAVI Registry. JACC Cardiovasc … Continua a leggere. Le protesi self-expanding a cui si fa riferimento nella maggior parte degli studi, incluso quello di Landes e colleghi, sono protesi CoreValve (o Evolut, nella generazione più recente), i cui lembi di pericardio porcino vengono cuciti in posizione sovra-anulare; questo garantisce un’area valvolare residua più ampia, e di conseguenza dei gradienti transvalvolari più bassi, rispetto a quelli ottenuti dopo l’impianto di una protesi balloon-expandable che ha invece un funzionamento intra-anulare. Tuttavia, non è ancora completamente chiaro se questa differenza di profilo emodinamico si possa tradurre in una diversa durability delle due protesi, e la risposta non la troviamo neanche nello studio di Landes e colleghi, il cui follow-up mediano è di soli 17 mesi. Ovviamente è necessario ricordare che, a parità di tipo di protesi utilizzata, i gradienti trans-valvolari dopo TAVI-in-TAVI, sebbene inferiori rispetto a quelli ottenuti dopo TAVI in bioprotesi chirurgica[9]Landes U, Santhananthan J, Witberg G, et al. Transcatheter replacement of transcatheter versus surgically implanted aortic valve bioprostheses. J am Coll Cardiol; 2021. doi: … Continua a leggere, sono mediamente superiori a quelli dopo TAVI in valvola nativa[10]Akodad M, Meilhac A, Lefèvre T, et al. Hemodynamic Performances and Clinical Outcomes in Patients Undergoing Valve-in-Valve Versus Native Transcatheter Aortic Valve Implantation. Am J Cardiol. 2019 … Continua a leggere. Un altro importante aspetto, correlato alla procedura di TAVI-in-TAVI, è il rischio di occlusione coronarica. Nello studio di Landes e colleghi venivano riportate solo 2 occlusioni coronariche. Questo è molto probabilmente legato a un bias di selezione dovuto al fatto che i pazienti, ritenuti a elevato rischio di occlusione coronarica, venivano esclusi dal redo. A questo proposito, sarebbe stato interessante sapere quanti pazienti erano stati valutati, ma esclusi dall’intervento di TAVI-in-TAVI. Lo studio anatomico mediante tomografia computerizzata cardio-sincronizzata è fondamentale per selezionare adeguatamente i pazienti. Non solo il rischio di occlusione coronarica acuta, ma anche il rischio di successiva impossibilità alla cannulazione coronarica dovrebbe essere preso in considerazione, soprattutto in pazienti con radice aortica di piccole dimensioni ed elevata probabilità di sviluppo o progressione di malattia coronarica[11]Landes U, Santhananthan J, Witberg G, et al. Transcatheter replacement of transcatheter versus surgically implanted aortic valve bioprostheses. J am Coll Cardiol; 2021. doi: … Continua a leggere. I risultati dello studio di Landes e colleghi sono sicuramente importanti, in quanto ci mostrano come l’intervento di TAVI-in-TAVI sia fattibile, sicuro ed efficace, a breve termine, in pazienti ben selezionati[12]Landes U, Richter I, Danenberg H, et al. Outcomes of Redo Transcatheter Aortic Valve Replacement According to the Initial and Subsequent Valve Type. JACC Cardiovasc Interv. 2022 Aug … Continua a leggere ma, in un contesto così complesso, non possono essere generalizzati. Innanzitutto, la scelta del trattamento della stenosi aortica nativa (TAVI versus chirurgia) nel paziente giovane, e/o con un’aspettativa di vita lunga, va eseguita in centri esperti e in ambito multidisciplinare tenendo conto delle possibili problematiche correlate alla eventuale successiva necessità di redo e il paziente, che partecipa attivamente al processo decisionale, deve essere reso edotto di questi aspetti. Anche la scelta del tipo di protesi trans-catetere e la tecnica procedurale (profondità d’impianto, allineamento commissurale) devono tener conto del possibile futuro redo senza incrementare i rischi dell’intervento di TAVI su valvola nativa. Il trattamento della degenerazione di TAVI deve essere anch’esso riservato a mani esperte e derivare da una scelta multidisciplinare anche se, nella maggior parte dei casi, almeno fino a oggi, i pazienti con questa problematica sono pazienti anziani e ad alto rischio chirurgico. Inoltre, è necessario ricordare che il redo chirurgico in TAVI degenerata può presentare alcune problematiche tecniche legate ad esempio all’aderenza di alcune protesi self-expanding all’aorta ascendente. Nel planning pre-procedurale dell’intervento di TAVI-in-TAVI, la scelta del tipo e del sizing della protesi e la profondità d’impianto sono fondamentali per ridurre i rischi procedurali. Le tecniche di taglio del lembo protesico (es. BASILICA), utilizzate nelle procedure di TAVI in bioprotesi chirurgiche per ridurre il rischio di occlusione coronarica acuta, non sono sempre utilizzabili nella TAVI-in-TAVI, soprattutto in caso di mancato allineamento commissurale[13]Ochiai T, Oakley L, Sekhon N, et al. Risk of Coronary Obstruction Due to Sinus Sequestration in Redo Transcatheter Aortic Valve Replacement. JACC Cardiovasc Interv. 2020 Nov 23;13(22):2617-2627. doi: … Continua a leggere e il rischio di occlusione coronarica acuta rimane il principale motivo di esclusione del paziente dalla procedura. È dunque chiaro come questo trattamento non può essere standardizzato e non tutte le protesi possono funzionare adeguatamente in tutti i pazienti, in previsione di redo o per il redo. Al contrario, un trattamento personalizzato, cucito sul paziente, in centri esperti, può garantire risultati ottimali.
Bibliografia[+]
| ↑1 | Landes U, Webb JG, De Backer O, et al. Repeat transcatheter aortic valve replacement for transcatheter prosthesis dysfunction. J Am Coll Cardiol. 2020;75:1882–1893. |
|---|---|
| ↑2 | Carroll JD, Mack MJ, Vemulapalli S, et al. STSACC TVT Registry of transcatheter aortic valve replacement. State-of-theart review. J Am Coll Cardiol. 2020;76:2492–2516. |
| ↑3 | Mack MJ, Leon MB, Thourani VH, et al. Transcatheter Aortic-Valve Replacement with a Balloon-Expandable Valve in Low-RiskPatients. N Engl J Med 2019;380(18):1695–705. Doi: 10.1056/nejmoa1814052. |
| ↑4 | Popma JJ, Deeb GM, Yakubov SJ, et al. Transcatheter Aortic-Valve Replacement with a Self-Expanding Valve in Low-Risk Patients. N Engl J Med 2019;380(18):1706–15. Doi: 10.1056/nejmoa1816885. |
| ↑5 | Vahanian A, Beyersdorf F, Praz F, et al. 2021 ESC/EACTS Guidelines for the management of valvular heart disease. E Heart J, 2021. |
| ↑6, ↑12 | Landes U, Richter I, Danenberg H, et al. Outcomes of Redo Transcatheter Aortic Valve Replacement According to the Initial and Subsequent Valve Type. JACC Cardiovasc Interv. 2022 Aug 8;15(15):1543-1554. doi: 10.1016/j.jcin.2022.05.016. Epub 2022 Jul 13. PMID: 35926921. |
| ↑7 | Abdel-Wahab M, Landt M, Neumann FJ, et al. CHOICE Investigators. 5-Year Outcomes After TAVR With Balloon- Expandable Versus Self-Expanding Valves: Results From the CHOICE Randomized Clinical Trial. JACC Cardiovasc Interv. 2020 May 11;13(9):1071-1082. doi: 10.1016/j.jcin.2019.12.026. Epub 2020 Apr 15. PMID: 32305398. |
| ↑8 | Costa G, Saia F, Pilgrim T, et al. Transcatheter Aortic Valve Replacement With the Latest-Iteration Self-Expanding or Balloon-Expandable Valves: The Multicenter OPERA-TAVI Registry. JACC Cardiovasc Interv. 2022 Dec 12;15(23):2398- 2407. doi: 10.1016/j.jcin.2022.08.057. Epub 2022 Sep 16. PMID: 36121242 |
| ↑9, ↑11 | Landes U, Santhananthan J, Witberg G, et al. Transcatheter replacement of transcatheter versus surgically implanted aortic valve bioprostheses. J am Coll Cardiol; 2021. doi: 10.1016/j.jacc.2020.10.053. |
| ↑10 | Akodad M, Meilhac A, Lefèvre T, et al. Hemodynamic Performances and Clinical Outcomes in Patients Undergoing Valve-in-Valve Versus Native Transcatheter Aortic Valve Implantation. Am J Cardiol. 2019 Jul 1;124(1):90-97. doi: 10.1016/j.amjcard.2019.04.009. Epub 2019 Apr 18. PMID: 31076081. |
| ↑13 | Ochiai T, Oakley L, Sekhon N, et al. Risk of Coronary Obstruction Due to Sinus Sequestration in Redo Transcatheter Aortic Valve Replacement. JACC Cardiovasc Interv. 2020 Nov 23;13(22):2617-2627. doi: 10.1016/j.jcin.2020.09.022. PMID: 33213747. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

