Inquadramento
Quale sia la strategia migliore per il trattamento dei pazienti con sindrome coronarica cronica è tuttora oggetto di controversia. Lo studio ISCHEMIA ha randomizzato 5.179 con ischemia miocardica, almeno moderato-severa, documentata da uno stress test a una strategia di coronarografia e rivascolarizzazione, associata a terapia medica ottimale in confronto alla sola terapia medica ottimale, non dimostrando alcuna differenza nell’endpoint composito (morte cardiovascolare, infarto miocardico, necessità di ospedalizzazione per instabilizzazione clinica, scompenso cardiaco o arresto cardiaco risuscitato) a un follow-up mediano di 3.2 anni[1]Maron DJ, Hochman JS, Reynolds HR, et al. ISCHEMIA Research Group. Initial invasive or conservative strategy for stable coronary disease. N Engl J Med 2020;382:1395–1407.. Il risultato di questo grande studio non è peraltro risultato conclusivo, in quanto i pazienti trattati invasivamente, dopo un iniziale svantaggio (legato soprattutto all’incidenza degli infarti periprocedurali) mostrano, con il prolungarsi del follow-up, una evoluzione clinica migliore rispetto ai pazienti trattati medicalmente, senza tuttavia che tale differenza raggiunga la significatività statistica.
Lo studio in esame
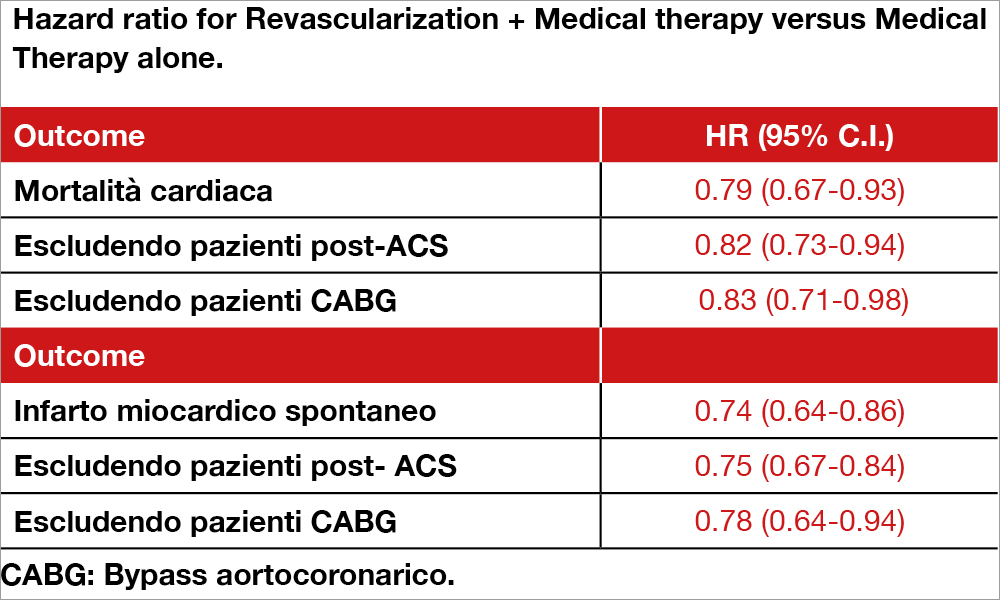
Meta-analisi condotta su 25 studi randomizzati per un totale di 19.806 pazienti clinicamente stabili, considerando gli eventi riportati al follow-up più lungo disponibile per ciascun studio. La mortalità cardiaca è risultata significativamente ridotta nei pazienti randomizzati a rivascolarizzazione associata a terapia medica ottimale (vedi Tabella). Questo dato si confermava escludendo i pazienti che avevano avuto una sindrome coronarica acuta, gli operati di bypass aortocoronarico e i pazienti trattati per occlusione totale di almeno un vaso coronarico. Dati analoghi si osservavano per l’endpoint infarto miocardico. L’analisi mostrava, anche, come l’effetto benefico della rivascolarizzazione aumentava con il prolungarsi del follow-up.
Take home message
Nei pazienti con sindrome coronarica cronica la rivascolarizzazione, associata a terapia medica, riduce la mortalità cardiaca e gli infarti miocardici spontanei nel follow-up a lungo termine rispetto alla sola terapia medica.
Interpretazione dei dati
Il merito di questa meta-analisi è di dimostrare come l’effetto tempo sia importante per valutare gli effetti della rivascolarizzazione (associata a terapia medica ottimale) rispetto alla sola terapia medica ottimale nei pazienti con sindrome coronarica cronica. Lo stesso studio ISCHEMIA, che mostra un iniziale atteso svantaggio della strategia invasiva, evidenzia come a due anni le curve di eventi si incrocino per poi progressivamente indicare un beneficio (non statisticamente significativo) della rivascolarizzazione. Tuttavia, la durata del follow-up del trial (3.2 anni la mediana) non è stata sufficiente per una valutazione della persistenza ed eventuale amplificazione del potenziale effetto benefico della strategia invasiva. Una perplessità del lettore è la discordanza delle conclusioni della presente meta-analisi rispetto a quella di Bangalore et al.[2]Bangalore S, Maron DJ, Stone GW, Hochman JS. Routine revascularization versus initial medical therapy for stable ischemic heart disease: a systematic review and metaanalysis of randomized trials. … Continua a leggere che hanno utilizzato una metodologia analoga a quella di Navarese e collaboratori (cui Journal Map ha dedicato un’analisi, numero 6 del 9 novembre 2020) giungendo a conclusioni differenti e non evidenziando alcun beneficio della rivascolarizzazione sulla terapia medica.
La differenza dipende dal numero di lavori inclusi (14 nel lavoro di Bangalore, 25 in quello di Navarese). È chiaro tuttavia che le meta-analisi debbano essere considerate come “generatrici di ipotesi” che trial randomizzati successivi devono dimostrare.
L’opinione di Gian Piero Perna
Cardiologia, Emodinamica e UTIC, AOU Ospedali Riuniti di Ancona+
La metanalisi di Navarese ha selezionato 25 studi in cui – con disegni diversi – è stato analizzato il contributo “aggiuntivo” che la rivascolarizzazione dà alla terapia medica nei pazienti con cardiopatia ischemica stabile, indipendentemente dal momento decisionale in cui si ricorre alla strategia invasiva. I dati di questa metanalisi indicano che in pazienti stabili la rivascolarizzazione miocardica in associazione alla terapia medica:
- riduce la mortalità del 18% rispetto alla sola terapia medica;
- riduce gli infarti spontanei del 24% circa;
- non modifica la mortalità da tutte le cause ela frequenza di stroke.
Il dato più interessante, peraltro, è l’incremento del beneficio del 19% circa ogni 4 anni di follow-up, dato che indica come il miglioramento dell’outcome sia più evidente a distanza dalle procedure di rivascolarizzazione che nel breve termine. Si conferma, pertanto, come sia stato opportuno estendere di 5 anni il follow-up dei pazienti arruolati nell’ISCHEMIA trial per valutare se il beneficio di una strategia, inizialmente invasiva, possa essere dimostrato con un periodo di osservazione più lungo. Si conferma inoltre che – come nell’ISCHEMIA trial – gli infarti spontanei siano meno frequenti nei pazienti rivascolarizzati e che la frequenza di eventi è legata al rischio-paziente, a sua volta dipendente dall’estensione della coronaropatia più che dall’estensione dell’ischemia. L’opportunità di applicare in tutti i pazienti la miglior terapia per la prevenzione degli eventi viene pertanto confermata: la riduzione delle LDL secondo “target”, il controllo ottimale della pressione arteriosa, la miglior terapia antiaggregante e/o antitrombotica secondo il profilo di rischio, l’aggiunta di glifozine o GLP1- antagonisti nei diabetici rimangono presidi essenziali sia nel paziente rivascolarizzato, sia in quello trattato con sola terapia medica. Dalla metanalisi di Navarese non si evince quali siano i pazienti che maggiormente si giovano della rivascolarizzazione, ma rimane indiscutibile (e confermato dall’ISCHEMIA-trial) che il maggior beneficio si ha nei pazienti con malattia del tronco comune, nei pazienti con disfunzione ventricolare sinistra (FEVS <45%), nei pazienti con malattia coronarica multivasale e interessamento prossimale dell’IVA (Modified Duke Prognostic Score 6), nei pazienti con “failure” della sola terapia medica.
Bibliografia[+]
| ↑1 | Maron DJ, Hochman JS, Reynolds HR, et al. ISCHEMIA Research Group. Initial invasive or conservative strategy for stable coronary disease. N Engl J Med 2020;382:1395–1407. |
|---|---|
| ↑2 | Bangalore S, Maron DJ, Stone GW, Hochman JS. Routine revascularization versus initial medical therapy for stable ischemic heart disease: a systematic review and metaanalysis of randomized trials. Circulation 2020;142:841–857. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

