Inquadramento
La vera incidenza di stroke dopo procedura di TAVI non è del tutto chiarita, perché i dati desunti dai registri sono differenti (e generalmente più bassi, attorno al 2.3% negli Stati Uniti)[1] Huded CP, Tuzcu EM, Krishnaswamy A, et al. Association between transcatheter aortic valve replacement and early postprocedural stroke. JAMA. 2019;321:2306–2315. da quelli riportati nei trial clinici (generalmente più alti e compresi tra 3.4% e 6.1%)[2]Reardon MJ, Van Mieghem NM, Popma JJ, et al. Surgical or transcatheter aortic-valve replacement in intermediate-riskpatients. N Engl J Med. 2017;376:1321–1331.. Questo potrebbe dipendere dal fatto che nei trial una valutazione neurologica post-intervento è generalmente prevista dal protocollo, mentre non lo è per i registri. Le discrepanze osservate potrebbero anche dipendere dalla tipologia di ospedali che partecipano ai registri, non tutti dotati di unità complete per la diagnosi e cura dello stroke, e quindi suscettibili di una sottovalutazione della problematica.
Lo studio in esame
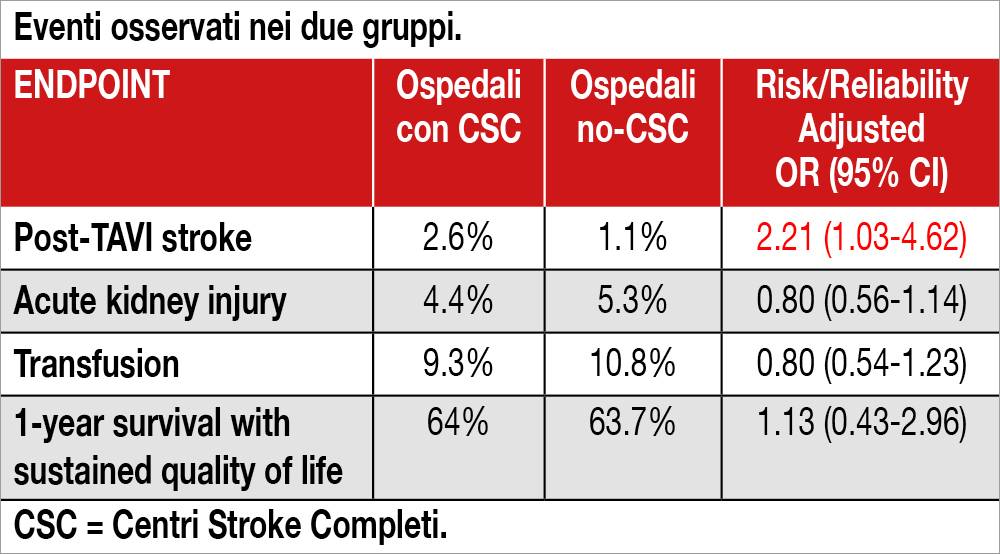
Il Michigan Transcatheter Aortic Valve Replacement Collaborative registry ha raccolto dati su procedure TAVI, effettuate tra il gennaio 2016 e il giugno 2019 in 22 ospedali e relative a 6.231 pazienti, di cui 3.882 (62.3%) trattati in ospedali con certificazione Joint Commission di Centri Stroke Completi (Comprehensive Stroke Centers-CSC) e 2.349 (37.7%) in ospedali senza certificazione di Centri Stroke completi (no-CSC). L’età media dei pazienti era 79.5 anni, 12% con storia di stroke, 22% con bypass aortocoronarico pregresso e un rischio di mortalità secondo score STS del 6.2%. L’incidenza di stroke post-procedurale è stata 2.65% nei pazienti trattati presso ospedali con CSC e 1.15% nei pazienti trattati negli ospedali no-CSC (p<.001). La grande maggioranza degli stroke è stata di tipo ischemico (94.6%). La mortalità a 30 giorni e 1 anno è stata simile nei due gruppi, così come l’incidenza di danno renale acuto e la necessità di trasfusioni (tabella). La probabilità di ricevere una diagnosi di stroke era più elevata negli ospedali con CSC che in quelli no-CSC (adjusted OR 2.21; 95% CI: 1.03-4.62).
Take home message
In questo registro dello stato del Michigan la diagnosi di stroke post-TAVI è stata posta più frequentemente nei pazienti trattati in ospedali con certificazione Joint Commission di Centri Stroke Completi, rispetto agli ospedali senza questa certificazione. La mortalità e altre complicanze sono state tuttavia simili nei due gruppi considerati.
Interpretazione dei dati
Gli Autori propongono una serie di interpretazioni per i loro dati. In primis essi scartano l’ipotesi che il maggior numero di stroke riscontrati post-TAVI sia da riferire a una minore qualità dei centri CSC rispetto agli ospedali no-CSC, in quanto altri indicatori (mortalità, complicanze periprocedurali) sono risultati similmente distribuiti; analogamente non può essere chiamata in causa la maggiore complessità procedurale dei pazienti trattati negli ospedali CSC, benché in questi ultimi siano stati utilizzati più frequentemente accessi alternativi alla via femorale, in quanto l’esclusione dall’analisi di tali interventi non ha modificato i risultati complessivi dello studio. Essi accreditano, come probabile spiegazione, il fatto che gli ospedali CSC hanno più esperienza nella partecipazione a trial clinici randomizzati e maggiore familiarità con le definizioni del Valve Academic Research Consortium relative alle possibili complicanze conseguenti all’intervento di TAVI incluso lo stroke. Non si può escludere, infatti, che il rigore utilizzato nei protocolli dei trial sia stato incorporato nella pratica clinica. Ne deriva un paradosso: i centri con maggiore esperienza e affidabilità dichiarano più frequentemente una complicanza, quale lo stroke, che viene spesso utilizzata per stabilire gerarchie di qualità tra i diversi ospedali.
Bibliografia[+]
| ↑1 | Huded CP, Tuzcu EM, Krishnaswamy A, et al. Association between transcatheter aortic valve replacement and early postprocedural stroke. JAMA. 2019;321:2306–2315. |
|---|---|
| ↑2 | Reardon MJ, Van Mieghem NM, Popma JJ, et al. Surgical or transcatheter aortic-valve replacement in intermediate-riskpatients. N Engl J Med. 2017;376:1321–1331. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

