Inquadramento
Una serie di studi ha recentemente esaminato l’efficacia e sicurezza di una doppia terapia antipiastrinica (DAPT) ridotta (≥6 mesi) in pazienti sottoposti ad angioplastica coronarica (PCI), mostrando una riduzione del bleeding. Non è chiaro, tuttavia, quale antipiastrinico, seguendo questa strategia, debba essere utilizzato successivamente alla DAPT, se continuare cioè con ASA o con un inibitore del recettore P2Y12.
Lo studio in esame
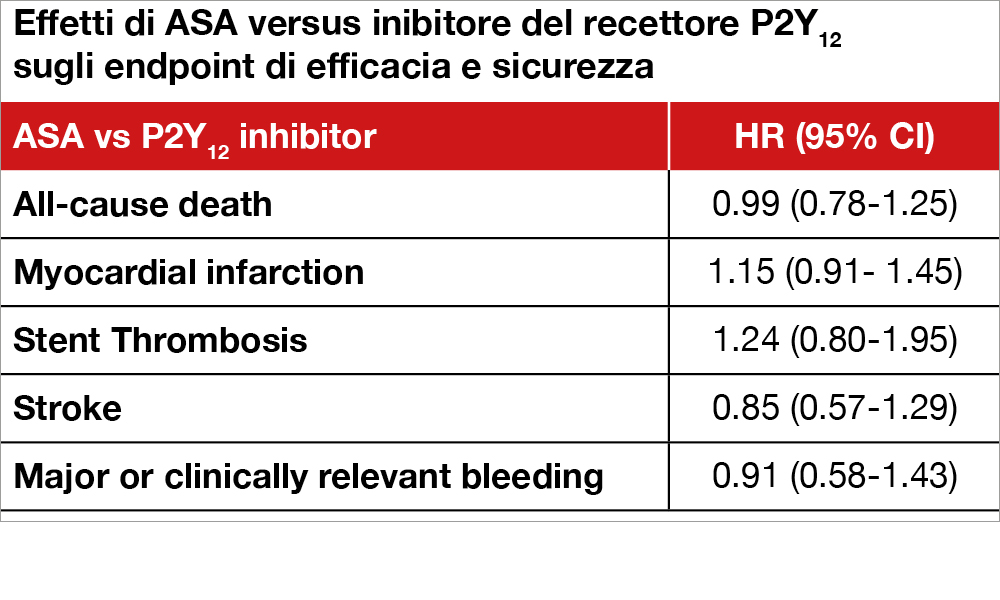
Gli Autori hanno effettuato una meta-analisi di 17 studi (di cui 13 hanno confrontato una DAPT di 12 mesi verso una DAPT breve seguita da ASA mentre in 4 studi la singola terapia antipiastrinica era rappresentata da un inibitore del recettore P2Y12 – 2 ticagrelor e 2 clopidogrel) per un totale di 54.625 pazienti (età media tra 59.8 a 69.1 anni) prevalentemente con coronaropatia stabile. I risultati relativamente a vari endpoint ischemici ed emorragici è mostrata in Tabella. Non si è notata alcuna differenza tra ASA e inibitori del P2Y12 relativamente a ciascuno di questi endpoint.
Take home message
Nei pazienti sottoposti a impianto di stent gli eventi emorragici si riducono, senza che aumentino quelli ischemici, se la DAPT è condotta per un periodo non superiore a 6 mesi rispetto a 1 anno. Non sembrano esserci differenze se la singola terapia antipiastrinica dopo la breve DAPT venga proseguita con ASA o con un inibitore del recettore P2Y12.
Interpretazione dei risultati
Gli Autori, discutendo i risultati, sottolineano la necessità di uno studio randomizzato per poter rispondere al quesito proposto nel titolo di questo articolo. Benchè nulla sia da eccepire su questa affermazione, tenendo conto dell’evidenza attuale, appare razionale prendere atto di questi dati, lasciando al clinico il compito di scegliere l’antipiastrinico da utilizzare tenendo conto che gli studi, che hanno proposto un inibitore del recettore P2Y12 al posto dell’ASA, non hanno follow-up superiore a 1 anno (eccetto lo studio GLOBAL LEADERS che tuttavia non ha mostrato beneficio per ticagrelor in monoterapia a 2 anni) e che quindi il paziente dovrebbe eventualmente “switchare” ad ASA dopo il primo anno di trattamento. Si consideri anche che i pazienti inseriti in questi trial erano a rischio ischemico molto basso e che la realtà clinica propone sempre di più pazienti complessi per i quali le Linee Guida consigliano addirittura una DAPT (o doppia terapia antitrombotica secondo protocollo COMPASS) protratta oltre i primi 12 mesi.
L’opinione di Gennaro Galasso
Dipartimento di Medicina, Chirurgia e Odontoiatria, Università degli Studi di Salerno
La meta-analisi di Kuno et al. ha affrontato un tema di grande interesse clinico, cioè la continuazione della terapia antiaggregante con ASA vs. inibitore del recettore P2Y12 nel paziente sottoposto a PCI e trattato con una DAPT di breve durata (≤6 mesi). La meta-analisi ha incluso 17 studi randomizzanti (54.625 pazienti) che hanno confrontato strategie di DAPT di diversa durata. La monoterapia con ASA o inibitore del recettore P2Y12, dopo DAPT di breve durata, ha mostrato risultati sovrapponibili alla DAPT di lunga durata in termini di eventi ischemici, ma un più basso rischio di eventi emorragici. Tale risultato si è confermato tanto nei pazienti trattati con ASA quanto in quelli trattati con inibitore del recettore P2Y12, in assenza di una interazione statistica significativa tra i due gruppi. Tra i punti di forza della metanalisi di Kuno et al. c’è il basso grado di eterogeneità statistica per tutti gli endpoint di efficacia e sicurezza presi in esame. D’altra parte, sono stati inclusi studi che valutavano strategie terapeutiche differenti, tanto in termini di durata della DAPT, sia per il tipo di inibitore del recettore P2Y12 utilizzato (clopidogrel o ticagrelor), introducendo una notevole eterogeneità clinica e metodologica. Questo elemento di diversità tra gli studi, che non può essere valutato quantitativamente da test statistici come l’“I2”[1] Fletcher, J. What is heterogeneity and is it important? BMJ 2007; 334:94., non consente di stabilire quale dovrebbe essere la durata ottimale della DAPT né quale farmaco andrebbe preferito per il proseguimento della terapia antiaggregante in regime di monoterapia. Gli studi randomizzati, presi in esame, hanno incluso una popolazione selezionata di pazienti, relativamente giovani e con bassa prevalenza di comorbilità, e quindi con basso rischio di eventi avversi sia ischemici che emorragici. Queste caratteristiche sono difficilmente riscontrabili nei pazienti della pratica clinica quotidiana, generalmente più complessi, per i quali, sempre più spesso, viene scelto di prolungare la DAPT (o un regime combinato con antiaggregante e anticoagulante a bassa dose) oltre il dodicesimo mese dall’evento in virtù dell’elevato rischio di nuovi eventi ischemici[2]Valgimigli M, Bueno H, Byrne RA, et al. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: the Task Force for dual antiplatelet … Continua a leggere. Sebbene questa meta-analisi offra importanti spunti di riflessione sui possibili vantaggi di una DAPT di breve durata nel paziente a basso rischio, non fornisce elementi per la scelta della migliore strategia terapeutica nel singolo paziente. I dati a supporto di un proseguimento della terapia antiaggregante con inibitore del recettore P2Y12 piuttosto che con ASA, sembrano a tutt’oggi insufficienti per giustificare, anche sotto il profilo della spesa, una loro adozione sistematica nella pratica clinica quotidiana. I risultati delle meta-analisi sono da interpretare come generatori di ipotesi, ma possono offrire spunti di riflessione per la pratica clinica e per pianificare nuovi studi condotti a livello del paziente. Nel caso della monoterapia antiaggregante dopo DAPT di breve durata, abbiamo ancora un urgente bisogno di evidenze provenienti da ampi studi clinici randomizzati.
Bibliografia[+]
| ↑1 | Fletcher, J. What is heterogeneity and is it important? BMJ 2007; 334:94. |
|---|---|
| ↑2 | Valgimigli M, Bueno H, Byrne RA, et al. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: the Task Force for dual antiplatelet therapy in coronary artery disease of the European Society of Cardiology (ESC) and of the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J 2018;39:213-60. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

