Stefano De Servi, Università degli Studi di Pavia
Inquadramento
L’efficacia degli interventi percutanei di riparazione della valvola mitralica (TEER), nell’insufficienza mitralica secondaria, è tuttora oggetto di discussione in quanto i due studi randomizzati eseguiti di confronto tra TEER (COAPT e MITRA-FR) e terapia medica ottimale hanno dato esiti contrastanti[1]Obadia J-F, Messika-Zeitoun D, Leurent G, et al. Percutaneous repair or medical treatment for secondary mitral regurgitation. N Engl J Med 2018; 379: 2297-306.; Stone GW, Lindenfeld J, Abraham … Continua a leggere. Inoltre, non è chiaro se i candidati a TEER siano solo i pazienti con insufficienza mitralica severa (grado 4/4) oppure se anche i pazienti con insufficienza mitralica medio-severa (grado 3/4) possano trarne un potenziale giovamento[2]Kar S, von Bardeleben RS, Rottbauer W, et al. Contemporary outcomes following transcatheter edge-to-edge repair:1-year results from the EXPAND study. JACC Cardiovasc Interv 2023; 16: 589-602..
Lo studio in esame
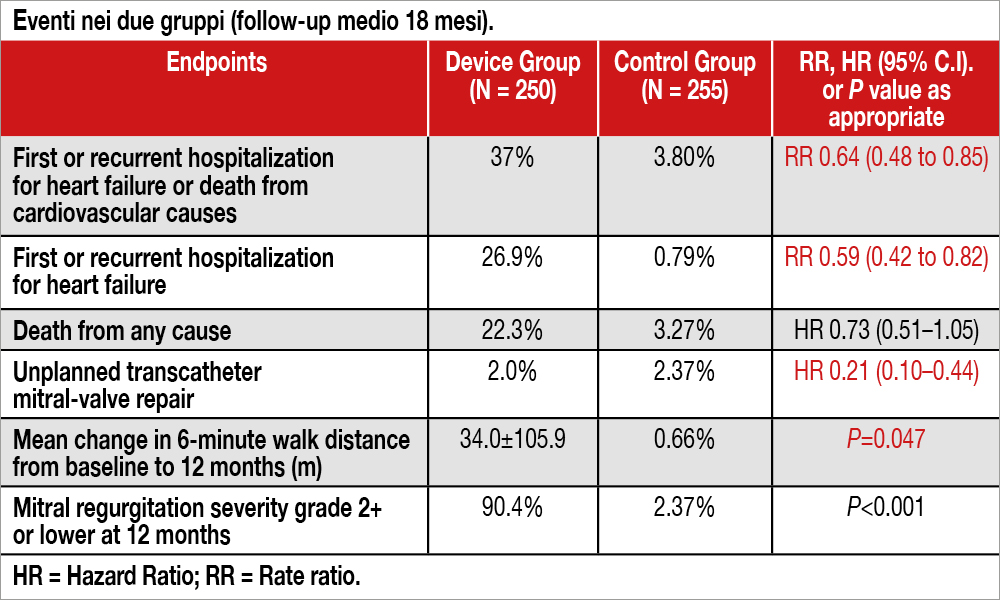
Lo studio RESHAPE HF-2 ha randomizzato, in 30 centri di nove nazioni europee, 505 pazienti con scompenso cardiaco (HF) e insufficienza mitralica (IM) secondaria almeno moderato-severa (effective orifice area -EROA- >0.2 cm2) randomizzati a TEER, associata a terapia medica ottimale (device group, n=250) versus sola terapia medica ottimale (control group, n=255). La numerosità di campione è stata calcolata prevedendo una superiorità del device group sul control group (riduzione del 30% del primary endpoint costituito da mortalità cardiovascolare e ospedalizzazione – prima o ricorrente – nell’arco di due anni). L’età media era di 70 anni, il 65% dei pazienti aveva una cardiomiopatia ischemica, il 60% era in classe NYHA III (24% in classe II e 16% in classe IV), il 48% aveva fibrillazione atriale; la FE mediana del ventricolo sinistro era 31% con un volume telediastolico mediano di 205 ml. Era presente una IM di grado severo nel 44% dei casi e medio-severo nel 56%. L’EROA mediana era 0.23. La durata media del follow-up è stata 18.8±8.2 mesi. L’intervento è risultato ben tollerato nella stragrande maggioranza dei pazienti (4 eventi avversi di cui un tamponamento pericardico e una necessità di toracotomia per perforazione atriale destra). Il grado di severità della I.M. al termine della procedura era 1+ o minore nel 75% dei casi. L’endpoint primario a 24 mesi è stato osservato nel 37 % nel device group e nel 58.9% del control group (rate ratio, 0.64; 95% confidence interval [CI], 0.48 to 0.85; P=0.002). Questa differenza era in massima parte dovuta a una minor incidenza di ospedalizzazioni (prime o ricorrenti): 26.9% versus 46.6% (rate ratio, 0.59; 95% CI, 0.42 to 0.82; P=0.002), mentre risultava non significativa la mortalità cardiovascolare. Gli altri endpoint dello studio (primari o secondari) sono mostrati nella Tabella. Si segnala un miglioramento della qualità di vita (valutata secondo il Kansas City Cardiomyopathy Questionnaire) superiore nel device group.
Take home message
Nei pazienti con HF e IM almeno moderato- severa trattati con terapia medica ottimale, l’esecuzione di TEERcomporta una riduzione di un endpoint composito di morte cardiovascolare e ospedalizzazione per scompenso a 24 mesi e una migliore qualità di vita rispetto alla sola terapia medica.
Interpretazione dei dati
Lo studio RESHAPE-HF 2 fornisce delle conferme (efficacia di TEER nel trattamento dei pazienti scompensati con insufficienza mitralica secondaria) e apre nuovi interrogativi. I risultati non appaiono così eclatanti come nello studio COAPT (nel RESHAPE HF-2 non vi è stata riduzione di mortalità come invece si era osservato nel trial COAPT), ma bisogna considerare le differenze nell’arruolamento delle rispettive popolazioni di studio. Nello studio qui presentato i pazienti avevano una minore severità clinica rispetto a quelli arruolati nello studio nord-americano, (volume telediastolico minore, NT-proBNP molto meno elevato) e un minor grado di insufficienza mitralica (EROA mediano 0.23 versus 0.40), di conseguenza la mortalità per ogni causa risultava meno elevata nel gruppo controllo dello studio RESHAPE HF-2 che nello studio COAPT (29.6% versus 46%). Lo studio pone quesiti interpretativi e clinici. I risultati non consistenti dei trial COAPT (efficacia di TEER) e MITRA-FR (inefficacia di TEER) erano addotti ad alcune differenze osservate nei pazienti arruolati nei due studi: nel MITRA-FR i pazienti avevano infatti volumi telediastolici maggiori dei pazienti COAPT e un’insufficienza mitralica di grado minore, quindi, la patologia valvolare poteva essere considerata “proporzionata” alla dilatazione ventricolare (e di conseguenza alla dilatazione dell’anello mitralico), mentre l’insufficienza mitralica appariva “sproporzionata” rispetto alla dilatazione del ventricolo nello studio COAPT (vedi Figura). La differente fisiopatologia spiegava il risultato clinico contrastante ottenuto nei due trial: un’insufficienza mitralica funzionale eccessivamente severa rispetto alla dilatazione ventricolare avrebbe un peso prognostico importante e quindi la sua correzione porterebbe a un risultato clinico favorevole (come nello studio COAPT). Al contrario, il trattamento di una insufficienza mitralica “proporzionata” alla dilatazione del ventricolo avrebbe un impatto non rilevante sulla prognosi del paziente. Questa convincente osservazione contrasta, tuttavia, con i risultati dello studio RESHAPE HF-2 in quanto, come mostra la Figura, la popolazione arruolata nello studio si collocherebbe nella parte del diagramma in cui si pone la popolazione dello studio MITRAFR. Sembrerebbe, dai dati del RESHAPE HF-2, che anche la riparazione di un’insufficienza mitralica non eccessiva, rispetto alla dilatazione del ventricolo sinistro, possa produrre i suoi effetti benefici. Sono necessari quindi ulteriori studi per individuare la popolazione di pazienti scompensati nei quali una riparazione di un’insufficienza mitralica secondaria abbia un effetto favorevole sulla prognosi di questi pazienti ad alto rischio di eventi.
Bibliografia[+]
| ↑1 | Obadia J-F, Messika-Zeitoun D, Leurent G, et al. Percutaneous repair or medical treatment for secondary mitral regurgitation. N Engl J Med 2018; 379: 2297-306.; Stone GW, Lindenfeld J, Abraham WT, et al. Transcatheter mitral-valve repair in patients with heart failure. N Engl J Med 2018; 379: 2307-18. |
|---|---|
| ↑2 | Kar S, von Bardeleben RS, Rottbauer W, et al. Contemporary outcomes following transcatheter edge-to-edge repair:1-year results from the EXPAND study. JACC Cardiovasc Interv 2023; 16: 589-602. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

