Inquadramento
Studi randomizzati hanno dimostrato come una rivascolarizzazione completa migliori la prognosi nei pazienti con infarto miocardico acuto con sopraslivellamento del tratto ST (STEMI) e coronaropatia multivasale, rispetto al trattamento con angioplastica coronarica percutanea (PCI) della sola lesione “culprit” (responsabile dell’infarto)[1]Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med 2019; 381: 1411-21.[2]Engstrom T, Kelbak H, Helqvist S, et al. Complete revascularisation versus treatment of the culprit lesion only in patients with ST-segment elevation myocardial infarction and multivessel disease … Continua a leggere.
In particolare, nello studio COMPLETE la rivascolarizzazione percutanea, eseguita sulle lesioni “non-culprit” sulla base di una valutazione del dato angiografico, ha ridotto significativamente un end-point composito di morte cardiovascolare e infarto miocardico[3]Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med 2019; 381: 1411-21.. Nello studio DANAMI 3 PRIMULTI, che ha arruolato un minor numero di pazienti, la valutazione delle stenosi è stata effettuata invece, mediante l’utilizzo della “fractional flow reserve” (FFR)[4]Engstrom T, Kelbak H, Helqvist S, et al. Complete revascularisation versus treatment of the culprit lesion only in patients with ST-segment elevation myocardial infarction and multivessel disease … Continua a leggere. Non ci sono dati di confronto diretto di rivascolarizzazione completa ottenuta nei pazienti STEMI sulla base dell’angiografia o di FFR.
Lo studio in esame
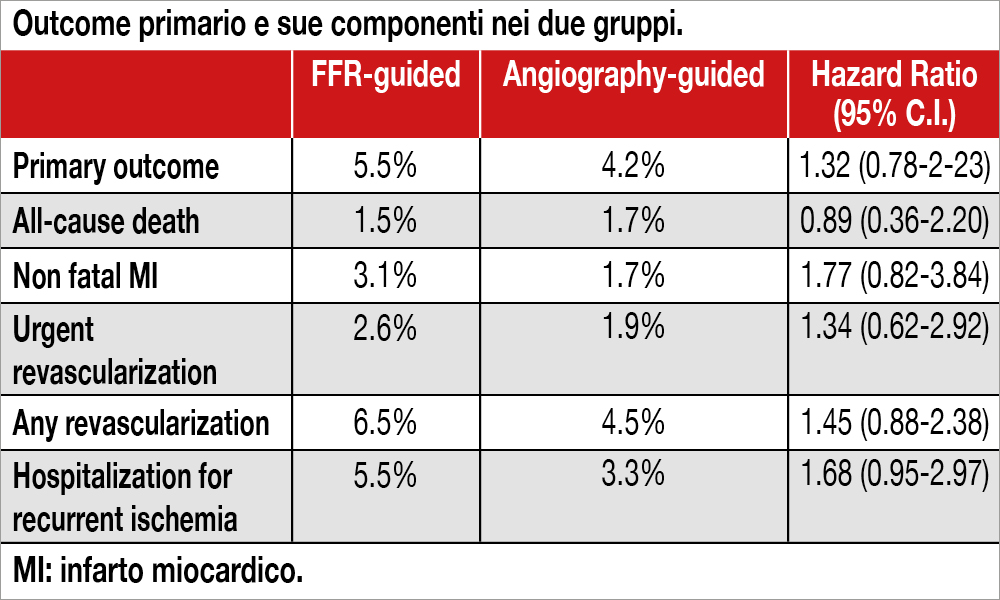
Lo studio Flower (Flow Evaluation to Guide Revascularization in Multivessel ST-Elevation Myocardial Infarction) condotto in 41 centri francesi, ha incluso 1.171 pazienti STEMI multivasali (età media 62 anni, 33% a sede anteriore) in cui la lesione “culprit” era stata dilatata con successo e li ha randomizzati a una valutazione angiografica (n=581) o con FFR (n=590) di lesioni “non-culprit” da trattare per ottenere una rivascolarizzazione completa (“staged procedures” entro 5 giorni dalla PCI primaria nel 95% di entrambi i gruppi). Una PCI di lesioni “non-culprit” è stata eseguita nel 97.1% dei pazienti valutati angiograficamente e nel 66.2% di quelli valutati con FFR. L’end-point primario (composto da morte cardiovascolare, infarto non fatale e necessità di rivascolarizzazione urgente) a 1 anno è risultato non significativamente differente nei due gruppi (Tabella).
Take home message
Nei pazienti STEMI multivasali la completezza della rivascolarizzazione non sembra trarre beneficio da una strategia basata sull’uso di FFR rispetto all’utilizzo della sola angiografia per individuare le lesioni “non culprit” da trattare.
Interpretazione dei dati
Gli Autori sottolineano come i risultati del loro studio differiscano da quelli dello studio FAME, che invece mostrava un migliore outcome nei pazienti in cui la strategia di rivascolarizzazione era basata sull’utilizzo della FFR. Tuttavia, va ricordato che quest’ultimo studio era stato condotto in pazienti con sindrome coronarica cronica e che il risultato finale era stato condizionato da un maggior numero di infarti peri-procedurali nei pazienti rivascolarizzati seguendo la strategia basata sul dato angiografico.
Nei pazienti STEMI, invece, è molto difficile individuare, a pochi giorni di distanza da una PCI primaria, eventuali movimenti di troponina successivi rispetto una PCI elettiva su lesioni “non-culprit” (conseguentemente l’infarto procedurale non può essere diagnosticato). Interessante anche l’osservazione degli Autori relativa alla potenza statistica del loro trial. Gli eventi sono stati meno numerosi del previsto e quindi l’hazard ratio ha margini di confidenza molto ampi (vedi Tabella). Sulla base degli eventi osservati e delle differenze tra i due gruppi sarebbero necessari 8.000 pazienti per mostrare una riduzione del 15% dell’outcome primario a favore della strategia basata su FFR, corrispondente a una riduzione assoluta di eventi dello 0.6%, del tutto priva, peraltro, di significato clinico.
L’opinione di Gianni Casella
U.O.C. di Cardiologia, Ospedale Maggiore, Bologna
Nel paziente stabile la rivascolarizzazione di lesioni coronariche funzionalmente critiche ha evidenze fisiopatologiche – la stenosi ischemizzante più facilmente causa sintomi o eventi da discrepanza – e scientifiche. Diversi studi hanno infatti dimostrato che la rivascolarizzazione guidata dall’ischemia ha effetti clinici e prognostici migliori di quella guidata dalla semplice angiografia. Purtroppo, questi concetti per gli infarti di tipo STEMI appaiono, per diversi motivi, meno solidi.
Quasi il 50% degli STEMI può avere una malattia multivasale al momento dell’infarto e nel 20-30% dei casi le lesioni “culprit” possono essere più di una ma, purtroppo, la valutazione (anatomica o funzionale) della severità di queste stenosi può essere sovrastimata per la vasocostrizione legata all’evento acuto. Gli eventi successivi sono più spesso legati all’instabilizzazione/progressione di una lesione subcritica al momento dell’infarto piuttosto che a una stenosi significativa residua. Infine, quando si tratta con PCI una lesione non responsabile, occorre considerare quel piccolo, ma non trascurabile rischio iatrogeno (restenosi, trombosi di stent, complicanze procedurali o sanguinamenti legati alla terapia antitrombotica) che la nuova procedura aggiunge.
Quindi, cosa consigliare al paziente con malattia multivasale dopo una PCI primaria? Gli studi COMPLETE e CuLPRIT dimostrano che la strategia corretta è la rivascolarizzazione completa perché, rispetto alla sola PCI dell’arteria responsabile, riduce gli eventi cardiaci maggiori ,tra i quali anche la mortalità cardiovascolare[5]Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med 2019; 381: 1411-21.[6]Gershlick AH, Khan JN, Kelly DJ, et al. Randomized trial of complete versus lesion-only revascularization in patients undergoing primary percutaneous coronary intervention for STEMI and multivessel … Continua a leggere secondo una successiva metanalisi[7]Pavasini R, Biscaglia S, Barbato E, et al. Complete revascularization reduces cardiovascular death in patients with STsegment elevation myocardial infarction and multivessel disease: systematic … Continua a leggere. Di fronte a quest’evidenza i ricercatori francesi si chiedono: meglio una rivascolarizzazione completa con PCI guidata dalla valutazione funzionale (FFR) o dalla semplice angiografia? Se infatti la prima si dimostrasse superiore, potremmo limitare la complessità della PCI, trattare solo le lesioni non-culprit ischemizzanti, limitare numero e lunghezza degli stent da impiantare e di conseguenza ridurre i rischi intra-procedurali e gli eventi successivi. Piuttosto logico, direi. Purtroppo, nello studio FLOWER-MI nonostante siano state eseguite meno PCI di lesioni non responsabili (66,2% vs 97,1%) e meno stent siano stati impiantati nel braccio FFR-guidato, la strategia funzionale non è stata associata a un minor numero di eventi. Perché? Il FLOWER-MI è uno studio complesso. Anche nei centri più motivati, sono stati pre-selezionati all’arruolamento i pazienti a minor rischio (relativamente giovani, STEMI prevalentemente non anteriori, con funzione sistolica non depressa) e con una patologia coronarica non complessa. Questo non solo rende i risultati poco trasferibili nel mondo reale, ma ha diluito la probabilità di eventi e ha reso la dimensione della popolazione campione insufficiente. Vi sono poi alcuni aspetti pratici non favorevoli. Misurare la FFR al termine di una PCI primaria è fattibile, ma complicato. Il paziente può essere ancora instabile, infondere adenosina – anche se per pochi minuti – può renderlo ancora di più, i tempi della procedura si potrebbero allungare e spesso occorre liberare la sala in fretta per un’altra emergenza incombente. A riprova di ciò solo 28 pazienti (4,7%) del FLOWER-MI hanno effettuata la valutazione con FFR immediatamente dopo la PCI primaria non consentendo, di fatto, un confronto tra le due diverse strategie quando l’arteria non responsabile viene trattata nella stessa seduta. Forse le valutazioni funzionali basate sull’angiografia (Quantitative Flow Ratio – QFR) potrebbero superare questi limiti pratici[8]Tebaldi M, Biscaglia S, Erriquez A, et al. Comparison of quantitative flow ratio, Pd/Pa and diastolic hyperemia-free ratio versus fractional flow reserve in non-culprit lesion of patients with non-ST … Continua a leggere È poi possibile che il vero tallone d’Achille della strategia FFR-guidata nel FLOWER-MI sia stato l’aver creduto in una relazione stretta tra stenosi non responsabile ischemizzante ed eventi che si sono rivelati labili nello STEMI. Il maggior numero di eventi dopo 6 mesi osservato con la strategia funzionale, dove meno lesioni sono state trattate, fa sospettare che il carico aterosclerotico dei rami coronarici non culprit abbia un peso prognostico superiore al significato funzionale di queste stesse stenosi. Per questo la rivascolarizzazione completa guidata dall’angiografia è a tutt’oggi il consiglio migliore per il paziente multivasale dopo PCI primaria.
Bibliografia[+]
| ↑1, ↑3, ↑5 | Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med 2019; 381: 1411-21. |
|---|---|
| ↑2, ↑4 | Engstrom T, Kelbak H, Helqvist S, et al. Complete revascularisation versus treatment of the culprit lesion only in patients with ST-segment elevation myocardial infarction and multivessel disease (DANAMI-3–PRIMULTI): an open-label randomised controlled trial. Lancet 2015; 386: 665-71. |
| ↑6 | Gershlick AH, Khan JN, Kelly DJ, et al. Randomized trial of complete versus lesion-only revascularization in patients undergoing primary percutaneous coronary intervention for STEMI and multivessel disease: the CuLPRIT Trial J Am Coll Cardiol 2015; 65:963-972. |
| ↑7 | Pavasini R, Biscaglia S, Barbato E, et al. Complete revascularization reduces cardiovascular death in patients with STsegment elevation myocardial infarction and multivessel disease: systematic review and meta-analysis of randomized clinical trials. Eur Heart J 2020; 41:4103-4110. |
| ↑8 | Tebaldi M, Biscaglia S, Erriquez A, et al. Comparison of quantitative flow ratio, Pd/Pa and diastolic hyperemia-free ratio versus fractional flow reserve in non-culprit lesion of patients with non-ST segment elevation myocardial infarction. Catheter Cardiovasc Interv 2020; doi:10.1002/ccd.29380. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

