Stefano De Servi, Università degli Studi di Pavia
Inquadramento
Una rivascolarizzazione completa nei pazienti multivasali con sindrome coronarica acuta (ACS) migliora la prognosi rispetto a una rivascolarizzazione della sola lesione culprit, soprattutto nei pazienti STEMI[1]Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med 2019;381:1411–21.. Tuttavia la tempistica della procedura rimane non definita, non essendovi studi definitivi che abbiano confrontato l’effettuazione della rivascolarizzazione percutanea in una unica procedura (rivascolarizzazione completa immediata – CR immediata-), oppure in procedure successive (rivascolarizzazione completa “staged” – CR ”staged”-).
Lo studio in esame
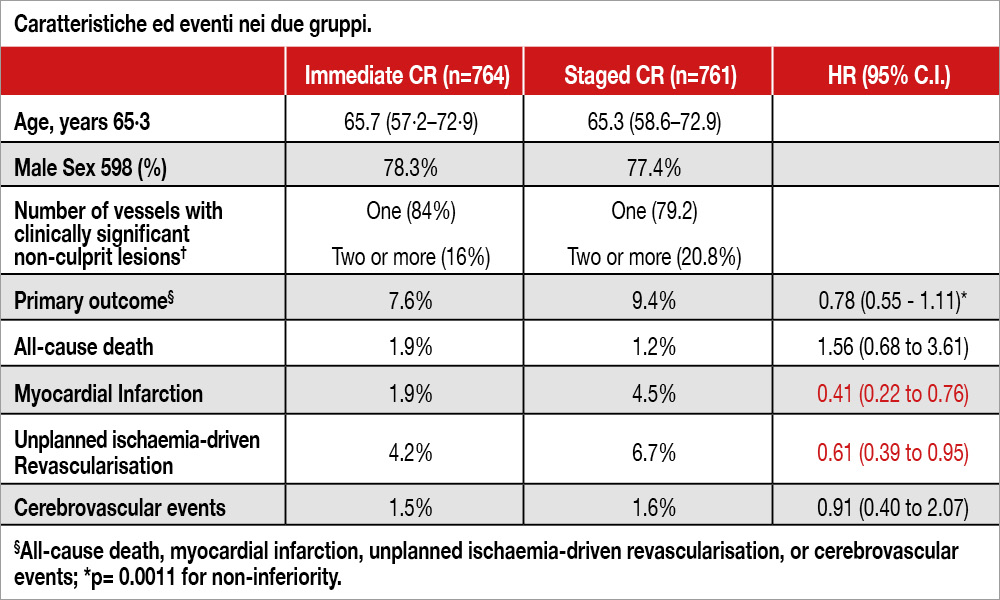
BIOVASC è uno studio randomizzato, in aperto, condotto in 29 ospedali olandesi, italiani, spagnoli e belgi, con lo scopo di verificare la non-inferiorità di una strategia basata su CR immediata (PCI di tutte le stenosi ritenute significative iniziando dalla culprit), rispetto a una strategia CR “staged” (PCI della culprit nella prima sessione, completamento della rivascolarizzazione in una successiva sessione entro 6 settimane dalla procedura indice) in pazienti ACS (sia STEMI -40 %- che NSTEMI-52% o angina instabile -8%-) multivasali con stenosi ≥70% all’angiografia (solo il 19% aveva eseguito FFR). L’endpoint primario composito (mortalità per ogni causa, infarto miocardico, rivascolarizzazione non programmata, evento cerebrovascolare) era valutato a 1 anno di follow-up e la soglia di non-inferiorità era posta a un valore del limite superiore di confidenza di hazard ratio – HR – al 95% <1.39. L’endpoint si è verificato nel 7.6% dei 764 pazienti assegnati alla strategia CR immediata e nel 9.4% dei pazienti assegnati alla CR “staged” (HR 0.78, 95% CI 0·55–1.11, p for non-inferiority=0·0011). La tabella mostra alcune caratteristiche cliniche osservate nei due gruppi così come i risultati relativi alle varie componenti dell’endpoint primario. Si sono osservate differenze significative a vantaggio della strategia CR immediata per quanto riguarda l’evenienza di infarto miocardico e di necessità di nuova rivascolarizzazione.
Take home message
Nei pazienti ACS multivasali, una rivascolarizzazione completa immediata è risultata non-inferiore rispetto a una rivascolarizzazione completa “staged”, per quanto riguarda l’endpoint primario e ha ridotto significativamente l’evenienza di infarto miocardico e la necessità di nuova rivascolarizzazione.
Interpretazione dei dati
I risultati dello studio non sono sorprendenti. Se si guardano le curve degli eventi si vede come nel gruppo assegnato alla rivascolarizzazione completa “staged”, la maggior parte di essi siano precoci al punto che a 30 giorni l’endpoint primario composito è risultato significativamente ridotto da una strategia di rivascolarizzazione completa immediata. Se si analizza la mediana dei tempi in cui si è manifestato un infarto miocardico, essa è stata di 235 giorni nel gruppo assegnato alla rivascolarizzazione completa immediata e di soli 16 giorni nel gruppo randomizzato alla rivascolarizzazione completa “staged”. Questa differenza si spiega in due modi: da un lato, nei pazienti di questo secondo gruppo è più semplice diagnosticare un infarto periprocedurale, perchè la procedura staged ha luogo quando i valori di troponina sono ritornati entro limiti di normalità, e una eventuale complicanza procedurale su una lesione nonculprit si accompagna generalmente a un incremento di tale biomarker, mentre è difficile individuare un ulteriore incremento di troponina per una procedura unica eseguita in fase acuta dell’evento indice. Inoltre, nel gruppo randomizzato alla rivascolarizzazione completa “staged”, vi sono stati 11 infarti spontanei nel periodo intercorso tra l’evento indice e la procedura effettuata sulla lesione non-culprit. È verisimile che queste lesioni fossero in realtà lesioni culprit non riconosciute in fase acuta; poichè 10 di esse sono state trattate con una PCI urgente, non stupisce che anche le rivascolarizzazioni non pianificate siano risultate maggiori, in maniera statisticamente significativa, nel gruppo “staged”.
Editoriale: Un altro tassello nel puzzle della rivascolarizzazione completa dei pazienti con infarto miocardico e malattia multivasale: lo studio BIOVASC.
Beatrice dal Passo, Gianluca Campo; U.O. di Cardiologia, Azienda Ospedaliero Universitaria di Ferrara, Cona (FE)
Uno dei temi più affascinanti nella trialistica cardiologica è sicuramente quello legato alla rivascolarizzazione percutanea dei pazienti con infarto miocardico e malattia multivasale. Infatti, fino al 70% dei pazienti che vengono sottoposti a coronarografia ha, oltre alla lesione culprit responsabile dell’evento acuto, almeno un’altra lesione non culprit su un differente ramo coronarico. È noto che questi pazienti hanno una prognosi peggiore e quindi non stupisce che si sia cercato, con un numero studi, di rispondere a due domande non banali.
- È lecito il trattamento “preventivo” delle lesioni non culprit sebbene sia un riscontro occasionale durante il trattamento di un’altra lesione?
- Tale trattamento deve essere eseguito in un’unica procedura (in contemporanea con il trattamento della lesione culprit nella procedura indice) o è più opportuno trattare le lesioni non culprit in una procedura staged quando il trattamento della culprit si è consolidato?
La prima domanda ambisce a dimostrare che una rivascolarizzazione (PCI) preventiva delle non culprit riduce gli eventi avversi legati a queste lesioni. Ad oggi, soprattutto grazie al trial COMPLETE e seguenti metanalisi sappiamo che una rivascolarizzazione completa riduce morte cardiaca e infarto nei pazienti STEMI multivaso[2]Mehta SR, Wood DA, Storey RF, Mehran R, Bainey KR, Nguyen H, Meeks B, Di Pasquale G, López-Sendón J, Faxon DP, Mauri L, Rao SV, Feldman L, Steg PG, Avezum Á, Sheth T, Pinilla-Echeverri N, Moreno … Continua a leggere. Rimangono alcune incertezze su categorie di pazienti più Ead alto rischio (esempio pazienti over 75 anni o pazienti ad alta complessità anatomica[3]Biscaglia S, Guiducci V, Santarelli A, Amat Santos I, Fernandez-Aviles F, Lanzilotti V, Varbella F, Fileti L, Moreno R, Giannini F, Colaiori I, Menozzi M, Redondo A, Ruozzi M, Gutiérrez Ibañes E, … Continua a leggere e sui pazienti NSTEMI multivaso, ma sono in corso studi che chiariranno anche questi punti. La seconda domanda, invece, è basata sul presupposto che una rivascolarizzazione completa, nella procedura indice, possa esporre il paziente a maggiori rischi, in quanto instabile per l’evento acuto e quindi più prono a complicanze procedurali, nefropatia da mezzo di contrasto, etc. Nel contempo, il trattamento immediato delle non culprit agevolerebbe una precoce mobilizzazione e dimissione, con più rapido ritorno alla normalità e abbatterebbe il rischio ipotetico di eventi legati alle non culprit. Il trial BIOVASC contribuisce a rispondere alla seconda domanda[4]Diletti R, den Dekker WK, Bennett J, Schotborgh CE, van der Schaaf R, Sabaté M, Moreno R, Ameloot K, van Bommel R, Forlani D, van Reet B, Esposito G, Dirksen MT, Ruifrok WPT, Everaert BRC, Van … Continua a leggere. Si tratta di uno studio prospettico, open label, di non inferiorità, randomizzato, che ha valutato la non inferiorità della rivascolarizzazione completa nella procedura indice, rispetto alla rivascolarizzazione completa in una procedura staged in termini di outcome clinici, in soggetti con sindrome coronarica acuta (SCA) e coronaropatia multivasale. Lo studio ha incluso 1.525 pazienti di cui 608 (39.9%) con infarto miocardico con sopraslivellamento del tratto ST (STEMI) e 917 (60,1%) con sindrome coronarica acuta senza sopraslivellamento del tratto ST (SCA-NSTE), causati da una lesione culprit chiaramente identificabile nel contesto di coronaropatia multivasale[5]Diletti R, den Dekker WK, Bennett J, Schotborgh CE, van der Schaaf R, Sabaté M, Moreno R, Ameloot K, van Bommel R, Forlani D, van Reet B, Esposito G, Dirksen MT, Ruifrok WPT, Everaert BRC, Van … Continua a leggere. Il disegno dello studio ha previsto in una randomizzazione 1:1 prima della PCI. I pazienti assegnati al gruppo di rivascolarizzazione completa immediata sono stati trattati durante la medesima procedura prima sulla lesione colpevole e, successivamente, sulle altre lesioni valutate clinicamente significative. Nel gruppo di rivascolarizzazione completa staged, durante la procedura indice è stata trattata solo la lesione colpevole, quindi le altre lesioni clinicamente significative sono state trattate mediante PCI staged nel corso del ricovero indice o durante un nuovo ricovero elettivo programmato entro 6 settimane dall’evento indice[6]Diletti R, den Dekker WK, Bennett J, Schotborgh CE, van der Schaaf R, Sabaté M, Moreno R, Ameloot K, van Bommel R, Forlani D, van Reet B, Esposito G, Dirksen MT, Ruifrok WPT, Everaert BRC, Van … Continua a leggere. L’outcome primario era il composito di morte per tutte le cause, infarto del miocardio, rivascolarizzazione non pianificata secondaria a ischemia o eventi cerebrovascolari a distanza di 1 anno dalla procedura indice[7]Diletti R, den Dekker WK, Bennett J, Schotborgh CE, van der Schaaf R, Sabaté M, Moreno R, Ameloot K, van Bommel R, Forlani D, van Reet B, Esposito G, Dirksen MT, Ruifrok WPT, Everaert BRC, Van … Continua a leggere. Al follow-up di 1 anno, l’outcome primario composito è stato significativamente minore nel gruppo sottoposto a rivascolarizzazione completa immediata, rispetto a quello sottoposto a rivascolarizzazione completa staged (7.6% VS 9.4%, p=0.0011). In merito agli outcome secondari, non vi sono state differenze significative tra i due gruppi in relazione a morte per tutte le cause ed eventi cerebrovascolari al follow-up di 1 anno. D’altra parte, dopo 1 anno di follow-up, l’incidenza di infarto del miocardio era inferiore nel gruppo sottoposto a rivascolarizzazione completa immediata rispetto a quello sottoposto a rivascolarizzazione completa stadiata (1.9% VS 4.5%, p=0.0045). L’occorrenza di infarto del miocardio si è verificata più precocemente dall’evento indice nel gruppo di rivascolarizzazione completa stadiata rispetto a quello di rivascolarizzazione completa immediata, (tempo mediano pari 16 giorni, IQR 3-74 vs 235 giorni, IQR 7-301). Inoltre, il 44.2% degli infarti del miocardio nel gruppo di rivascolarizzazione completa stadiata si è verificato nella finestra temporale compresa tra l’evento indice e la PCI staged e il 29% è stato trattato mediante angioplastica di una lesione valutata non colpevole nel corso della procedura indice. Il trial BIOVASC ha diversi pregi importanti. Innanzi tutto, è il primo studio clinico randomizzato powered per indagare il timing ottimale della rivascolarizzazione completa nei soggetti con infarto miocardico e malattia coronarica multivasale. Inoltre, in modo molto pragmatico, ha incluso pazienti sia ST-sopra e non ST-sopra, dimostrando che il dato è solido in entrambi i sottogruppi e quindi trasferibile alla maggioranza dei pazienti trattati e gestiti nella quotidianità. Un solo trial randomizzato (Impact of Different Treatment in Multivessel Non ST Elevation Myocardial Infarction Patients: One Stage Versus Multistaged Percutaneous Coronary Intervention (SMILE) trial), aveva prima dimostrato una minore incidenza di eventi cardiovascolari e cerebrovascolari nel gruppo sottoposto a rivascolarizzazione completa in una sola procedura, rispetto al gruppo sottoposto ad angioplastica realizzata in più procedure nel corso del ricovero indice. Lo studio SMILE aveva arruolato 542 soggetti con infarto del miocardio, senza sopraslivellamento del segmento ST (NSTEMI) e coronaropatia multivasale; l’analisi aveva mostrato la superiorità del trattamento completo nel corso della procedura indice, rispetto all’angioplastica staged in termini di eventi cardiovascolari maggiori[8]Sardella G, Lucisano L, Garbo R, Pennacchi M, Cavallo E, Stio RE, Calcagno S, Ugo F, Boccuzzi G, Fedele F, Mancone M. Single-Staged Compared With Multi-Staged PCI in Multivessel NSTEMI Patients: The … Continua a leggere. Ma questo studio era limitato nel sample size e i risultati erano discordanti con i dati derivanti dal database della British Cardiac Intervention Society (che includeva 21.857 pazienti NSTE-ACS con coronaropatia multivasale), i quali mostravano una maggiore incidenza di mortalità intraospedaliera nei pazienti trattati con rivascolarizzazione completa durante la procedura indice, seguita tuttavia da tasso cumulativo di mortalità significativamente inferiore nel corso del follow-up[9]Rathod KS, Koganti S ,Jain AK et al . Complete Versus Culprit-Only Lesion Intervention in Patients With Acute Coronary Syndromes J Am Coll Cardiol. 2018 ;72 :1989-1999. doi: … Continua a leggere. Dal punto di vista fisiopatologico il trial BIOVASC è logico e coerente. La rivascolarizzazione immediata ha ridotto l’infarto del miocardio principalmente tramite 2 meccanismi:
- La riduzione di eventi avversi precoci nelle lesioni non culprit. Infatti, è noto che il processo flogistico tipico dell’evento infartuale ha un potente effetto destabilizzante e sono frequenti recidive precoci legate all’attivazione di placche già presenti nell’albero coronarico. Un trattamento immediato riduce il rischio di eventi nella finestra temporale tra l’evento indice e la procedura programmata in elezione.
- L’inclusione di pazienti non st-sopra comporta un rischio (piccolo ma non trascurabile) di avere errori nell’identificazione della lesione culprit. Infatti, mentre nel paziente STEMI, ECG e angiografia sono associate a una identificazione corretta della lesione culprit vicina al 100%, nei pazienti non ST-sopra ECG, angiografia e storia clinica possono non bastare. Un trattamento immediato copre ogni eventuale errore perché tutte lesioni vengono subito stabilizzate con PCI.
Infine, sebbene non ci siano dati a supporto, anche la più precoce mobilizzazione e dimissione potrebbero aver contribuito a un outcome migliore. Come tutti gli studi, anche il BIOVASC ha dei limiti e lascia spazio a interpretazioni e magari nuovi trial randomizzati. La procedura staged poteva essere eseguita fino a 6 settimane dopo la procedura indice. Sebbene lo stesso studio COMPLETE abbia dimostrato che non esisteva una differenza tra rivascolarizzazione completa nel ricovero indice o nei 45 giorni successivi, nessuno può escludere che una staged nel ricovero indice stemperi molti dei vantaggi di una rivascolarizzazione immediata. Inoltre, mentre nei pazienti non ST-sopra è facile ipotizzare una rivascolarizzazione immediata, nei pazienti STEMI la trasferibilità nella quotidianità è molto complessa. Infine, sebbene sia uno studio moderno e ben condotto, ancora una volta una bassa percentuale di coronarografie e rivascolarizzazioni è stata guidata da una valutazione funzionale o da imaging intracoronarico. Un numero crescente di studi suggerisce che entrambe le metodiche potrebbero supportare l’operatore nell’identificazione e nel trattamento delle lesioni clinicamente significative. La tomografia a coerenza ottica (OCT), caratterizzando la placca aterosclerotica, potrebbe identificare non solo la lesione culprit ma anche altre placche instabili meritevoli di essere sottoposte ad angioplastica e posizionamento di stent; inoltre, la valutazione funzionale invasiva mediante la definizione della riserva frazionale di flusso (FFR) o non invasiva mediante il calcolo del rapporto di flusso quantitativo di contrasto (QFR) prima e dopo PCI, potrebbe definire meglio il trattamento e le strategie di ottimizzazione della angioplastica. Un maggiore uso di queste metodiche potrebbe ulteriormente ottimizzare l’outcome a lungo termine dei pazienti con infarto miocardico e malattia multivaso.
In conclusione, i dati dello studio BIOVASC, sono molto importanti e devono modificare la praticaclinica dei cardiologi. Nei limiti del paziente e delle sue caratteristiche e dell’organizzazione del sistema, i dati del BIOVASC indicano chiaramente che ogni sforzo deve essere compiuto per cercare di completare il prima possibile la rivascolarizzazione dei pazienti con infarto miocardico e malattia multivaso.
Bibliografia[+]
| ↑1 | Mehta SR, Wood DA, Storey RF, et al. Complete revascularization with multivessel PCI for myocardial infarction. N Engl J Med 2019;381:1411–21. |
|---|---|
| ↑2 | Mehta SR, Wood DA, Storey RF, Mehran R, Bainey KR, Nguyen H, Meeks B, Di Pasquale G, López-Sendón J, Faxon DP, Mauri L, Rao SV, Feldman L, Steg PG, Avezum Á, Sheth T, Pinilla-Echeverri N, Moreno R, Campo G, Wrigley B, Kedev S, Sutton A, Oliver R, Rodés-Cabau J, Stanković G, Welsh R, Lavi S, Cantor WJ, Wang J, Nakamya J, Bangdiwala SI, Cairns JA; COMPLETE Trial Steering Committee and Investigators. Complete Revascularization with Multivessel PCI for Myocardial Infarction. N Engl J Med. 2019 Oct 10;381(15):1411-1421. doi: 10.1056/NEJMoa1907775. Epub 2019 Sep 1. PMID: 31475795.; Pavasini R, Biscaglia S, Barbato E, Tebaldi M, Dudek D, Escaned J, Casella G, Santarelli A, Guiducci V, Gutierrez-Ibanes E, Di Pasquale G, Politi L, Saglietto A, D’Ascenzo F, Campo G. Complete revascularization reduces cardiovascular death in patients with ST-segment elevation myocardial infarction and multivessel disease: systematic review and meta-analysis of randomized clinical trials. Eur Heart J. 2020 Nov 7;41(42):4103-4110. doi: 10.1093/eurheartj/ehz896. PMID: 31891653. |
| ↑3 | Biscaglia S, Guiducci V, Santarelli A, Amat Santos I, Fernandez-Aviles F, Lanzilotti V, Varbella F, Fileti L, Moreno R, Giannini F, Colaiori I, Menozzi M, Redondo A, Ruozzi M, Gutiérrez Ibañes E, Díez Gil JL, Maietti E, Biondi Zoccai G, Escaned J, Tebaldi M, Barbato E, Dudek D, Colombo A, Campo G. Physiology-guided revascularization versus optimal medical therapy of nonculprit lesions in elderly patients with myocardial infarction: Rationale and design of the FIRE trial. Am Heart J. 2020 Nov;229:100-109. doi: 10.1016/j.ahj.2020.08.007. Epub 2020 Aug 18. PMID: 32822656; PMCID: PMC7434365. |
| ↑4 | Diletti R, den Dekker WK, Bennett J, Schotborgh CE, van der Schaaf R, Sabaté M, Moreno R, Ameloot K, van Bommel R, Forlani D, van Reet B, Esposito G, Dirksen MT, Ruifrok WPT, Everaert BRC, Van Mieghem C, Elscot JJ, Cummins P, Lenzen M, Brugaletta S, Boersma E, Van Mieghem NM; BIOVASC Investigators. Immediate versus staged complete revascularisation in patients presenting with acute coronary syndrome and multivessel coronary disease (BIOVASC): a prospective, open-label, non-inferiority, randomised trial. Lancet. 2023 Apr 8;401(10383):1172-1182. doi: 10.1016/S0140-6736(23)00351-3. Epub 2023 Mar 5. PMID: 36889333. |
| ↑5, ↑6, ↑7 | Diletti R, den Dekker WK, Bennett J, Schotborgh CE, van der Schaaf R, Sabaté M, Moreno R, Ameloot K, van Bommel R, Forlani D, van Reet B, Esposito G, Dirksen MT, Ruifrok WPT, Everaert BRC, Van Mieghem C, Elscot JJ, Cummins P, Lenzen M, Brugaletta S, Boersma E, Van Mieghem NM; BIOVASC Investigators. Immediate versus staged complete revascularisation in patients presenting with acute coronary syndrome and multivessel coronary disease (BIOVASC): a prospective, open-label, non-inferiority, randomised trial. Lancet. 2023 Apr 8;401(10383):1172-1182. doi: 10.1016/ S0140-6736(23)00351-3. Epub 2023 Mar 5. PMID: 36889333. |
| ↑8 | Sardella G, Lucisano L, Garbo R, Pennacchi M, Cavallo E, Stio RE, Calcagno S, Ugo F, Boccuzzi G, Fedele F, Mancone M. Single-Staged Compared With Multi-Staged PCI in Multivessel NSTEMI Patients: The SMILE Trial. J Am Coll Cardiol. 2016 Jan 26;67(3):264-72. doi: 10.1016/j.jacc.2015.10.082. PMID: 26796390. |
| ↑9 | Rathod KS, Koganti S ,Jain AK et al . Complete Versus Culprit-Only Lesion Intervention in Patients With Acute Coronary Syndromes J Am Coll Cardiol. 2018 ;72 :1989-1999. doi: 10.1016/j.jacc.2018.07.089. |
Accedi per leggere tutto l'articolo
Inserisci i dati del tuo account su Cardiotalk per accedere e leggere tutto il contenuto dell'articolo.
Se non hai un account, clicca sul pulsante registrati e verrai reindirizzato al portale Cardiotalk per la registrazione.

